滋潛通脈湯治療椎-基底動脈供血不足肝腎陰虛證的臨床觀察
張 昱 趙 娜
椎-基底動脈供血不足是中老年人常見的腦血管疾病,臨床以眩暈、惡心、嘔吐、眼震、復視、頭痛、下肢或四肢無力等為主要癥狀。原明忠教授為全國第一、二批名老中醫學術經驗指導老師,被聘為中華中醫藥學會終身理事。滋潛通脈湯是原明忠教授(1926—2010)的有效經驗方,臨床中我們在西醫治療基礎上加用滋潛通脈湯滋補肝腎、調和氣血可明顯改善椎-基底動脈供血不足臨床癥狀,縮短病程,取得較好臨床療效,現報道如下。
1 資料與方法
1.1一般資料選取2015年1月—2018年1月山西大醫院住院及門診病人60例,按照隨機分組表法將60例研究對象隨機分為治療組和對照組各30例。對照組男17例,女13例;年齡49~75歲,平均(60.22±3.23)。治療組男18例,女12例;年齡50~75歲,平均(65.31±3.38歲)。對比2組椎-基底動脈供血不足患者的年齡、性別、病史等一般資料,差異不具有統計學意義(P>0.05),具有可比性。
1.2診斷標準西醫診斷標準參照《臨床神經病學》[1]中有關VBI診斷標準制定;符合腦血管病發病規律,慢性起病逐漸加重,或急性起病,呈反復發作;發作性、體位性眩暈,常伴視覺癥狀及惡心嘔吐等植物神經癥狀;眼震,共濟失調,構音障礙;頸椎X線照片或頸椎CT/MRI示頸椎肥大改變或椎間孔變狹;經顱多普勒(TCD)示椎-基底動脈供血不足;中醫肝腎陰虛證辨證標準參照《中醫病證診斷療效標準》[2]擬定。眩暈久發不已,視力減退,少寐健忘,心煩口干,耳鳴,神疲乏力,腰酸膝軟,舌紅苔薄,脈細弦。
1.3納入與排除標準
1.3.1納入標準符合椎-基底動脈供血不足及中醫肝腎陰虛證型辨證標準者。
1.3.2排除標準合并心、肝、腎等疾病不宜參加研究及妊娠或哺乳期婦女;有精神異常及不能配合服藥者;本次使用藥物有禁忌證或過敏者。
1.4治療方法所有患者均予低鹽低脂飲食、戒煙禁酒、休息,高血壓患者給予降血壓,高血糖患者給予降血糖,高脂血癥患者給予調脂,維持電解質及酸堿平衡,同時給予止吐、鎮靜等對癥處理。2組患者均予常規西醫治療:口服甲磺酸倍他司汀片[衛材(中國)藥業有限公司,國藥準字H20040130],每次12 mg,每日3次。治療組:在對照組基礎上加用滋潛通脈湯,組方:豨薟草15 g,何首烏15 g,生地黃15 g,川芎10 g,女貞子10 g,紅花10 g,丹參15 g,芍藥10 g,菊花10 g,郁金10 g,木香10 g。功效:滋補肝腎,調和氣血。統一選用江蘇天江藥業有限公司的中藥配方顆粒,由山西大醫院藥劑科配備,每日1劑,分早晚2次餐前服用。2組療程均為14 d。
1.5觀察指標分別對治療前后中醫臨床療效指標、TCD 觀察椎-基底動脈血流速度變化情況、血液流變學指標進行比較。
1.6中醫臨床療效判定標準參照《中醫病證診斷療效標準》[2]制訂。治愈:臨床癥狀體征基本正常;好轉:癥狀體征減輕;無效:癥狀無改善。
1.7統計學方法運用SPSS19.0統計軟件進行資料統計分析,符合正態分布的計量資料采用t檢驗,以均數±標準差(x±s)表示;等級資料采用秩和檢驗;計數資料用卡方檢驗。以P<0.05為差異有統計學意義。
2 結果
2.12組患者臨床療效比較治療組30例,治愈6例,好轉20例,無效4例,總有效率86.67%;對照組30例,治愈4例,好轉16例,無效10例,總有效率66.67%。2組比較差異有統計學意義(P<0.05),治療組臨床療效明顯優于對照組。見表2。

表1 2組患者臨床療效比較 (例,%)
2.22組患者治療前后椎-基底動脈平均血流速度比較2組治療前左椎動脈、右椎動脈、基底動脈平均血流速度無顯著差異;治療后2組椎動脈及基底動脈血流速度均增加,治療組增加更顯著(P<0.05) 。見表2。

表2 2組患者治療前后椎-基底動脈平均血流速度比較 (例,
注:與同組治療前比較,1)P<0.05;與對照組治療后比較,2)P<0.05
2.32組患者治療前后血液流變學比較治療組治療后較治療前血液流變學各指標均有明顯改善(P<0.01),對照組治療前后無明顯變化(P>0.05)。2組患者治療后比較,血液流變學各指標改善治療組明顯優于對照組,2組比較差異有統計學意義(P<0.05或P<0.01)。見表3。
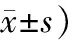
表2 2組患者治療前后血液流變學指標比較 (例,
注:與同組治療前比較,1)P<0.01;與對照組治療后比較,2)P<0.05,3)P<0.01
3 討論
椎-基底動脈供血不足(VBI)是指由于椎基底動脈系統血供障礙所引起的以眩暈、惡心、嘔吐、眼震、復視、頭痛、下肢或四肢無力等為主要癥狀,呈一過性發作或間歇性復發的臨床綜合征[3],常見于中老年人。倍他司汀為組胺類藥物,具有擴張毛細血管的作用,能改善微循環、擴張腦血管、特別是對椎-基底動脈系統有較明顯的擴張作用,顯著增加腦及周圍循環血流量[4],從而改善椎-基底供血不足的臨床癥狀,但在臨床治療中發現,單用倍他司汀對大部分患者的癥狀完全緩解尚難滿意,而且容易復發。面臨這一現狀,中醫藥在椎-基底動脈供血不足的治療上另辟蹊徑,通過辨病與辨證相結合,不但可以緩解臨床癥狀,還能縮短病程,提高生活質量,且極少發生毒副作用,而隨著現代藥理學對中藥理論知識探索的逐步擴展深入,也為中醫藥治療椎-基底動脈供血不足提供了有力的理論依據。
椎-基底動脈供血不足屬于中醫學“眩暈”范疇,歷代醫家認為本病病因病機為本虛標實, 以虛為主,主要夾風、火、痰、瘀等。《丹溪心法》云:“無痰則不作眩。”《素問·至真要大論》強調“諸風掉眩,皆屬于肝”,《景岳全書·眩運》指出:“眩運一證,虛者居其八九,而兼火、兼痰者不過十中一二耳”[5]。現在學者的觀點也不盡相同,黃立武[6]認為主要由氣虛血瘀引起,氣虛為本,瘀血為標,因虛致瘀,氣血不足, 脈絡不利,清竅失養而發病。有學者[7~9]認為其病位在腦,涉及肝、脾、腎臟,病理性質為本虛標實,以氣血腎精虧虛為本,瘀阻脈絡為標。常用治法有益氣、活血、祛瘀、化痰、通絡、滋補肝腎等[10]。原老依據中醫整體觀念和辨證論治的原則分析研究椎-基底動脈供血不足的臨床表現,認為其病因病機多為認為其病機關鍵本虛標實,本虛者,肝腎陰精虧虛,不能生髓,而腦為髓海,髓海不足,風陽升動,上擾清空,則引起眩暈;標實者,重在氣血,氣血不和,瘀阻腦絡,清陽不展, 腦竅失其所養而為眩暈。從而認為本病的病機為陰虧陽亢,氣血不和。治療應滋補肝腎,調和氣血。滋潛通脈湯源于《景岳全書》的豨薟丸和《醫宗金鑒》的桃紅四物湯等合方。滋潛通脈湯方中豨薟草酒蒸制后性味甘溫,有補益肝腎、強筋壯骨之效。豨薟草膠囊能夠降低血液黏度和紅細胞壓積,有改善血液流變學的作用[11]。豨薟草提取物具有內皮NO依賴性舒血管作用[12]。何首烏歸肝、腎經,具有補益精血之功效,主治津血虧虛,頭暈眼花。《本草綱目》中記載:“苦補腎,溫補肝,澀能收斂精氣,所以能養血益肝,固精益腎,健筋骨”。女貞子味甘、苦,性涼,歸肝、腎經,功能補益肝腎,主治肝腎陰虛之頭昏目眩[13],女貞子與何首烏相配伍,共奏滋補肝腎之功效。生地黃滋陰補血,川芎入血分理血中之氣,芍藥斂陰養血,使補血而不滯血,行血而不破血,補中有散,散中有收[14],增強了生血養血的功能。紅花、丹參等活血藥相配,研究表明[15],具有擴張血管、增加椎-基底動脈血流量,改善微循環,降低血液黏度,抑制血小板聚集,興奮血管平滑肌,降低椎動脈阻力及緩解血管的痙攣,改善腦干、小腦及枕葉的缺血缺氧狀態,消除眩暈癥狀。與木香、郁金等氣藥相配,增強了行氣的功能。氣藥與血藥相配,氣血調和,百病不生[16]。菊花,味甘、苦,性微寒,歸肺、肝經,具有疏風平肝的功效。《本草便讀》記載:“考菊花之性,入肝之用為長,以其甘寒能清金壯水,水壯則木有所生,金清則木有所制,故肝風可熄,肝火能平,一切肝病皆治[17]。全方共奏滋補肝腎,調和氣血之功。
大多數學者認為椎-基底動脈供血不足主要發病機制是椎-基底動脈及其分支發生硬化,血液黏稠度增高,血流緩慢[18],血流動力學因素一直受到人們的重視,TCD可對椎-基底動脈血流動力學進行無創性評估[19]。本研究在常規西藥基礎上加用滋潛通脈湯治療椎-基底動脈供血不足,分別對治療前后中醫臨床療效指標、TCD觀察椎-基底動脈血流速度變化情況、血液流變學指標進行比較。結果顯示:治療后治療組血液流變學指標的改善明顯優于對照組(P<0.05或P<0.01),可以顯著改善患者的全血黏度、血漿黏度。治療組TCD 檢測椎-基底動脈血流速度均提高(P<0.05),而治療組的血流速度改善更明顯(P<0.05)。說明滋潛通脈湯聯合常規西藥治療椎-基底動脈供血不足肝腎陰虛證有明顯療效,可有效提高臨床療效,改善患者生活質量。

