耐碳青霉烯類腸桿菌科細菌對喹諾酮類耐藥機制的研究
蘇珊珊,張吉生,王 英,王 勇,王宇超,李慧玲,張曉麗
(佳木斯大學附屬第一醫院檢驗科,黑龍江 佳木斯 154007)
大腸埃希菌、肺炎克雷伯菌和陰溝腸桿菌是耐碳青霉烯類腸桿菌(carbapenem-resistant Enterobacteriaceae, CRE)的主要分離菌株,引起較高的病死率并在全世界范圍內流行,常對喹諾酮類藥物表現出高度耐藥性,已引起人們的關注[1]。喹諾酮類藥物自20世紀60年代進入臨床后,常被用來治療由腸道細菌引起的嚴重感染,廣泛和不恰當的使用導致耐藥株的產生[2]。近年來,有關泛耐藥腸桿菌對喹諾酮藥物的耐藥機制如降低藥物對DNA回旋酶及拓撲異構酶Ⅳ的作用、外排泵上調和產生滅活酶等方面均有研究,而有關CRE對喹諾酮類藥物耐藥機制的研究還很少。故本研究探討某院CRE對喹諾酮耐藥基因的攜帶情況及耐藥機制,為臨床合理用藥提供依據。
1 材料與方法
1.1 菌株來源 收集2015年3月—2018年3月住院患者分離出的非重復CRE,篩選標準為對亞胺培南、美羅培南或厄他培南中至少一種藥物耐藥者或攜帶有碳青霉烯酶的菌株。質控菌株為大腸埃希菌ATCC 25922。接合菌株為大腸埃希菌J53AZR(疊氮鈉耐藥)。
1.2 藥物敏感試驗 采用VITEK 2 Compact全自動微生物分析儀進行藥敏試驗,E-test試紙條復核左氧氟沙星,亞胺培南的藥敏結果(E-test試紙條購自鄭州安圖生物公司),并用紙片擴散法復核厄他培南、美羅培南和環丙沙星的藥敏結果(藥敏紙片購自OXOID公司)。根據2016年美國臨床實驗室標準化協會(CLSI)標準進行藥敏折點的判定。
1.3 喹諾酮耐藥基因檢測 采取煮沸法提取菌株模板DNA,PCR法擴增PMQR基因qnrA、qnrB、qnrS、qepA、acc(6’)Ib-cr,引物參照文獻[3]設計,由上海生工生物有限公司合成。總反應體系25 μL:Go Taq Master Mix 12.5μL,上、下游引物(10 μmol/L)各1 μL,模板DNA 1 μL,ddH2O 9.5 μL。擴增條件:94℃預變性5 min;94℃變性30 s,55℃退火30 s,72℃延伸60 s,共循環35次;72℃延伸10 min。擴增產物經1.5% 瓊脂糖凝膠電泳后,用紫外凝膠成像與分析系統觀察結果,目的產物送上海生工生物有限公司測序,結果在NCBI網站上運用BLAST比對基因型。
1.4 其他耐藥基因檢測 碳青霉烯酶耐藥基因:KPC、NDM、IMP;β-內酰胺酶耐藥基因:SHV、CTX-M-15,檢測方法參照文獻[4]。
1.5 質粒接合試驗 選取大腸埃希菌J53AZR為受體菌,分別挑取單個菌落配制成0.5麥氏單位的菌懸液,取500 μL菌懸液加至4 mL LB肉湯培養基中混勻,放置搖床35℃ 180 r/min,振搖16 h。取40 μL J53AZR和160 μL供體菌于EP管中,高速離心4 000 rpm 5min,去上清再加入200 μL LB肉湯培養18 h,接種在含有亞胺培南(1 mg/L)和疊氮鈉(100 mg/L)的麥康凱培養中培養18 h,選取生長的菌落進行鑒定,通過藥敏試驗、PCR檢測耐藥基因及測序確定接合菌耐藥情況。
2 結果
2.1 菌株情況 2015年3月—2018年3月住院患者共分離出非重復的CRE 57株,其中肺炎克雷伯菌45株,大腸埃希菌5株,陰溝腸桿菌7株。

57株CRE中94.74%的菌株含有碳青霉烯酶KPC、NDM、IMP中的一種或多種,β-內酰胺酶基因SHV、CTX-M-15檢出率為85.96%和80.70%。

表1 57株CRE對常見抗菌藥物的耐藥率(%)Table 1 Resistance rates of 57 CRE strains to common antimicrobial agents(%)
2.3 耐藥基因檢測結果 57株CRE中91.23%的菌株含有喹諾酮耐藥基因,測序結果經Blast比對,其中acc(6’)Ib-cr分離率最高,為87.72%,其次為qnrB,分離率為77.19%,qnrS分離率為17.54%,共檢出2株菌攜帶qnrA,分離率為3.51%,未分離出qepA基因。共檢出84.21%的菌株同時含有2種或3種喹諾酮基因。基因檢出情況見表2。CRKP、CRECO和CRECL中耐藥株及敏感株攜帶PMQR基因情況比較,差異無統計學意義,見表3。陽性基因電泳圖及測序結果見圖1~2。
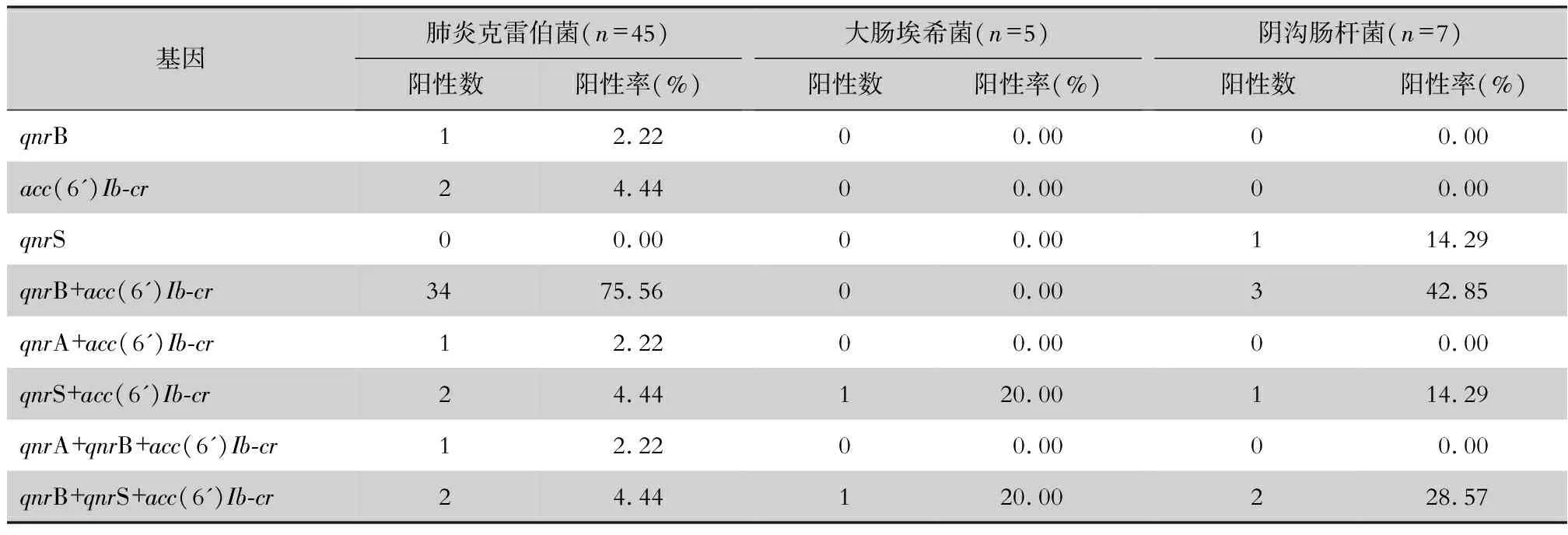
表2 57株CRE的PMQR基因檢出情況(%)Table 2 Detection of PMQR genes in 57 CRE strains(%)

表3 57株CRE中耐藥株與敏感株PMQR基因檢出情況Table 3 Detection of PMQR genes in 57 CRE-resistant and susceptible strains
圖1 PMQR陽性基因電泳圖Figure 1 Electrophoresis map of PMQR positive genes
2.4 接合試驗結果 57株CRE中有9株接合成功,其中肺炎克雷伯菌6株,大腸埃希菌2株,陰溝腸桿菌1株。除1株大腸埃希菌qnrB基因未轉入,其余PMQR基因均成功轉入8株接合子中,雖有1株接合子的左氧氟沙星MIC值發生改變,但9株接合子均對左氧氟沙星仍敏感。接合子MIC值見表4。
圖2 PMQR陽性基因測序圖Figure 2 Sequencing map of PMQR positive genes

表4 接合子耐藥基因檢出情況及抗菌藥物MIC值(mg/L)Table 4 Detection of resistance genes of transconjugants and MIC values of antimicrobial agents(mg/L)
3 討論
喹諾酮類藥物為人工合成的抗菌藥物,因其抗菌譜廣、體內分布廣、不良反應少被臨床廣泛應用于抗感染,其作用靶點為革蘭陰性菌DNA回旋酶及拓撲異構酶Ⅳ,結合后形成“喹諾酮-酶-DNA”三元復合物,破壞細菌DNA結構抑制其復制[5]。隨著臨床越來越多的應用該類藥物,2016年CHINT耐藥監測數據顯示,我國大腸埃希菌對喹諾酮類藥物的耐藥率為52.9%,黑龍江省更高達60.1%,故引起我們對喹諾酮耐藥機制的研究[6]。
1998年美國在1例肺炎克雷伯菌中首次發現PMQR基因被命名為qnrA,隨后qnrB、qnrC、qnrS接連被報道[7]。qnr基因因其能夠編碼Qnr蛋白,保護細菌DNA促旋酶及拓撲異構酶介導耐藥而引起人們的關注。喹諾酮耐藥機制還包括acc(6’)Ib-cr介導的滅活酶產生,qepA介導的細菌外排泵上調以及gyrA和parC引起的外膜通透性的改變,通過使藥物敏感性下降和難以進入細菌內部的共同作用導致細菌對喹諾酮類藥物耐藥[8]。
CRE自發現以來的幾十年間迅速在全球多個國家及地區廣泛流行,因其僅對替加環素和多粘菌素敏感,臨床幾乎無藥可用。細菌對碳青霉烯類抗生素耐藥往往也表現對喹諾酮類藥物耐藥,有報道[9]產KPC-2型CRKP對喹諾酮藥物耐藥主要為gyrA和parC基因發生突變。本研究CRE中PMQR的檢出率為91.23%,其中acc(6’)Ib-cr基因為腸桿菌中攜帶率最高的基因,可能是導致對喹諾酮類耐藥最主要的原因,與阮榮華等[10]的報道一致,其也可能導致了本研究中收集菌株對慶大霉素、妥布霉素的高水平耐藥[7]。有研究[9]發現,CRE對喹諾酮類藥物耐藥還可能是染色體介導的。其次為qnrB(77.19%)、qnrS(17.54%)和qnrA(3.51%)基因,其檢出率分布與臺灣報道的陰溝腸桿菌相似,但檢出率均高于該報道[11]。本試驗未檢出qepA基因,說明該院喹諾酮耐藥機制與細菌外排泵的上調無直接相關性。共檢出84.21%的菌株同時含有2種或3種喹諾酮基因,說明該院CRE攜帶高水平的PMQR基因。
CRKP中acc(6’)Ib-cr檢出率為93.33%,qnrB檢出率為84.44%,同時攜帶這兩種基因的菌株為82.22%,并且有3株菌同時攜帶3種PMQR基因。在CRKP中檢出2株qnrA基因,但在大腸埃希菌和陰溝腸桿菌中未檢出此基因,驗證了qnrA易在肺炎克雷伯菌中攜帶的結論[12]。該院CRKP對喹諾酮藥物的非敏感率為84.43%,對左氧氟沙星的非敏感率為17.78%,此結果可能與PMQR基因僅賦予低水平的喹諾酮類藥物耐藥性有關[2, 13],由于CRKP還攜帶了KPC、SHV、CTX-M-15基因,可能使PMQR基因表達水平受影響。
CRECO對喹諾酮藥物的耐藥性比CRKP及CRECL高,與報道[14]結果相似。本研究發現,CRECO均對喹諾酮藥物耐藥,但有3株菌并未檢出PMQR基因,此現象也可能與其他耐藥機制如染色體的突變導致喹諾酮藥物高水平耐藥相關。提示臨床不應選用喹諾酮類藥物治療CRECO引起的感染。
7株CRECL存在6株攜帶多種PMQR基因的現象,主要為qnrB、qnrS與acc(6’)Ib-cr組合,對喹諾酮類藥物的耐藥性與Peymani等[2]的報道一致。研究發現許多產ESBLs的分離株對氨基糖苷類和氟喹諾酮類藥物具有耐藥性[15],該院陰溝腸桿菌攜帶金屬β-內酰胺酶NDM、IMP并伴有SHV、CTX-M-15存在,多種耐藥機制導致對喹諾酮類藥物耐藥。
本次試驗共有9株菌接合成功,除1株大腸埃希菌qnrB基因未轉入,另一株大腸埃希菌未攜帶PMQR基因,其余菌株PMQR基因均成功轉入到接合子中,但接合子中對左氧氟沙星MIC值只有一株明顯的改變,與其他研究結果有一定的差異[7,16]。編碼碳青霉烯酶的基因通常位于攜帶喹諾酮和氨基糖苷類耐藥基因的大質粒上,所以在接合子中存在PMQR基因和碳青霉烯酶共同轉移的情況,在對碳青霉烯類藥物耐藥性下降的情況下,可能存在PMQR基因,但是其并未表達,從而導致接合子耐藥水平不變。在本研究中接合成功菌株并未表達出對喹諾酮藥物的耐藥現象,但是否存在應用喹諾酮類抗菌藥物后引起喹諾酮類耐藥基因高水平的表達從而導致耐藥情況,需要進一步研究。另外PMQR基因的水平傳播仍需要引起醫院的重視,并采取相應控制措施。
綜上所述,該院CRE攜帶高水平PMQR基因導致喹諾酮藥物的低水平耐藥,證實PMQR基因作用較弱,而其他耐藥機制對其耐藥的產生起到了關鍵作用。但PMQR基因的高攜帶率是個不容忽視的問題,在臨床喹諾酮類藥物大量使用,抗菌藥物選擇壓力下,PMQR基因表達可能增強,并通過質粒在細菌之間進行傳播,導致喹諾酮類抗菌藥物高水平耐藥。醫院應長期對PMQR基因流行情況進行監測,并指導臨床醫生遵循喹諾酮類抗菌藥物使用適應證及專家共識,減少耐藥菌的產生。

