腰-硬聯(lián)合麻醉剖宮產(chǎn)術(shù)后超聲引導(dǎo)雙側(cè)TAP阻滯的鎮(zhèn)痛效果觀察
李保華,熊瑩
(河南醫(yī)學(xué)高等專科學(xué)校附屬醫(yī)院/河南省第二人民醫(yī)院,河南 鄭州 451191)
近年來在二孩政策放開的背景下,高齡妊娠和瘢痕子宮妊娠明顯增多,剖宮產(chǎn)率不斷增高,部分醫(yī)院剖宮產(chǎn)率甚至高達(dá)80%[1]。剖宮產(chǎn)麻醉方式的選擇不僅要考慮消除手術(shù)所致疼痛,還需要保證母嬰安全,腰-硬聯(lián)合麻醉具備腰麻和硬膜外阻滯的優(yōu)點,起效時間短于單純硬膜外麻醉,術(shù)中所用局麻藥量少,降低了產(chǎn)婦的痛苦和術(shù)后不良反應(yīng)發(fā)生率,廣泛用于剖宮產(chǎn)的麻醉管理[2]。剖宮產(chǎn)術(shù)后疼痛是機體損傷修復(fù)過程中的復(fù)雜生理和心理反應(yīng),影響產(chǎn)婦身體恢復(fù)、早期泌乳和母乳喂養(yǎng),臨床一直致力于有效的鎮(zhèn)痛方案[3]。目前常用的術(shù)后鎮(zhèn)痛方法包括硬膜外注射局麻藥、靜脈注射阿片類藥物等,但硬膜外鎮(zhèn)痛常伴有運動阻滯,鞘內(nèi)應(yīng)用阿片類藥物易引發(fā)延遲性呼吸抑制、瘙癢等并發(fā)癥,靜脈應(yīng)用阿片類藥物存在母體過度鎮(zhèn)靜等問題,臨床應(yīng)用有限[4]。腹橫肌平面(TAP)阻滯通過超聲引導(dǎo)將局麻藥物注入腹橫肌平面,阻斷此處的感覺神經(jīng),可減少阿片類藥物的消耗量,增強術(shù)后鎮(zhèn)痛效果[5]。本研究探討超聲引導(dǎo)雙側(cè)TAP阻滯用于腰-硬聯(lián)合麻醉剖宮產(chǎn)術(shù)后鎮(zhèn)痛的臨床效果,現(xiàn)將結(jié)果報告如下。
1 資料與方法
1.1 一般資料
選擇2018年1月—2018年5月在我院接受剖宮產(chǎn)手術(shù)治療的產(chǎn)婦208例作為研究對象。納入標(biāo)準(zhǔn):①足月單胎產(chǎn)婦;②年齡20~40歲;③美國麻醉協(xié)會分級(ASA)Ⅰ~Ⅱ級;④產(chǎn)婦對研究內(nèi)容知情并簽署知情同意書。排除標(biāo)準(zhǔn):①合并妊娠期高血壓、糖尿病等妊娠期疾病者;②對所用藥物過敏者;③合并心、肝、腎、凝血功能嚴(yán)重障礙者;④穿刺部位感染者;⑤多胎妊娠者;⑥精神疾病、認(rèn)知障礙、交流溝通障礙者;⑦擬納入或已納入其他臨床研究者。采用隨機數(shù)字表法將產(chǎn)婦分為對照組和觀察組,各104例。對照組年齡22~38歲,平均年齡(27.05±3.14)歲;平 均體 質(zhì) 量(66.85±7.24)kg;平 均 孕周(39.14±1.86)周;產(chǎn)次:初產(chǎn)婦73例,經(jīng)產(chǎn)婦31例。觀察組年齡21~36歲,平均年齡(27.48±3.08)歲;平均體質(zhì)量(67.32±6.85)kg;平均孕周(39.35±1.47)周;產(chǎn)次:初產(chǎn)婦77例,經(jīng)產(chǎn)婦27例。兩組年齡等一般資料比較差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。
1.2 研究方法
兩組均采用腰-硬聯(lián)合麻醉,進入手術(shù)室后密切監(jiān)測生命體征,建立靜脈通道,取右側(cè)臥位,經(jīng)L2-L3穿刺硬膜外腔,穿刺成功后,30 s內(nèi)注入0.75%羅哌卡因2 mL,退出腰穿針并于硬膜外腔置入導(dǎo)管3 cm,迅速將產(chǎn)婦轉(zhuǎn)為平臥左傾20°位,繼續(xù)快速補液,控制麻醉平面在T6以下。手術(shù)結(jié)束后對照組采用靜脈自控鎮(zhèn)痛,藥物配方為舒芬太尼2 μg/kg+0.9%氯化鈉注射液稀釋至100 mL,背景劑量2 mL/h,自控劑量1 mL,鎖定時間15 min,VAS評分≥4分時按壓自控按鈕。觀察組在對照組基礎(chǔ)上給予超聲引導(dǎo)下TAP阻滯,采用50 mm線性探頭在髂棘及肋骨下緣中點、腋中線呈軸狀位放置,依次識別超聲圖像三層肌肉:腹橫肌、腹內(nèi)斜肌、腹外斜肌,23G帶斜面針頭與皮膚成60°穿刺,超聲實時引導(dǎo)下針尖行至腹橫肌和腹內(nèi)斜肌之間筋膜層,確認(rèn)針尖位置正確后注入地塞米松5 mg+20 mL 0.25%羅哌卡因。
1.3 觀察指標(biāo)
SAS和SDS均為20個條目,標(biāo)準(zhǔn)分滿分為100分,得分≥50分說明存在焦慮或抑郁狀態(tài)[7]。
1.4 統(tǒng)計學(xué)方法
采用SPSS 23.0統(tǒng)計學(xué)軟件處理數(shù)據(jù)。計量資料以“x±s”表示,采用t檢驗,組間不同時間點比較采用重復(fù)測量數(shù)據(jù)方差分析,計數(shù)資料以百分?jǐn)?shù)(%)表示,采用χ2檢驗,P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 兩組不同時間點VAS評分比較
兩組術(shù)畢時VAS評分比較差異無統(tǒng)計學(xué)意義(P>0.05);觀察組術(shù)后24 h、術(shù)后48 h時VAS評分低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
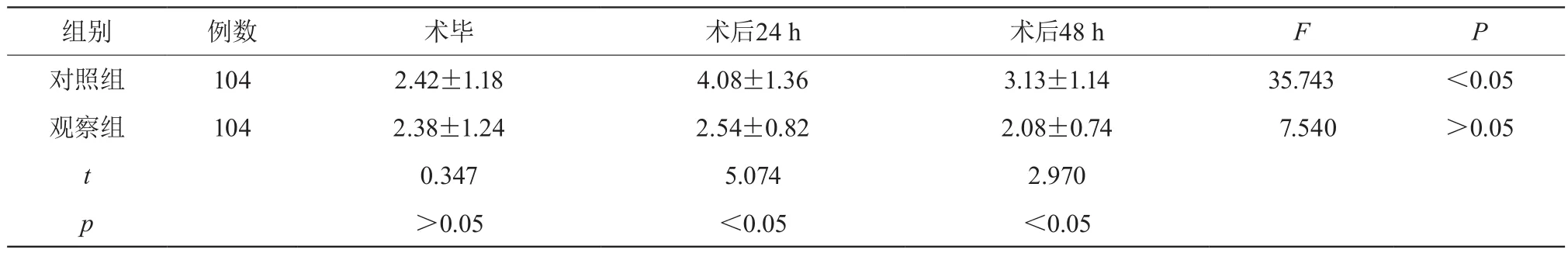
表1 兩組不同時間點VAS評分比較
2.2 兩組不同時間應(yīng)激指標(biāo)和炎癥指標(biāo)比較
兩組術(shù)前及術(shù)后48 h皮質(zhì)醇、血糖、IL-6水平比較差異無統(tǒng)計學(xué)意義(P>0.05);兩組術(shù)畢時皮質(zhì)醇、血糖、IL-6水平較術(shù)前顯著升高,差異有統(tǒng)計學(xué)意義(P<0.05);兩組術(shù)后24 h皮質(zhì)醇、血糖、IL-6水平較術(shù)畢時顯著降低,且觀察組低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表2。
2.3 兩組術(shù)后鎮(zhèn)痛泵按壓次數(shù)及惡心、嘔吐發(fā)生率比較
觀察組鎮(zhèn)痛泵按壓次數(shù)和惡心嘔吐發(fā)生率顯著低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表3。
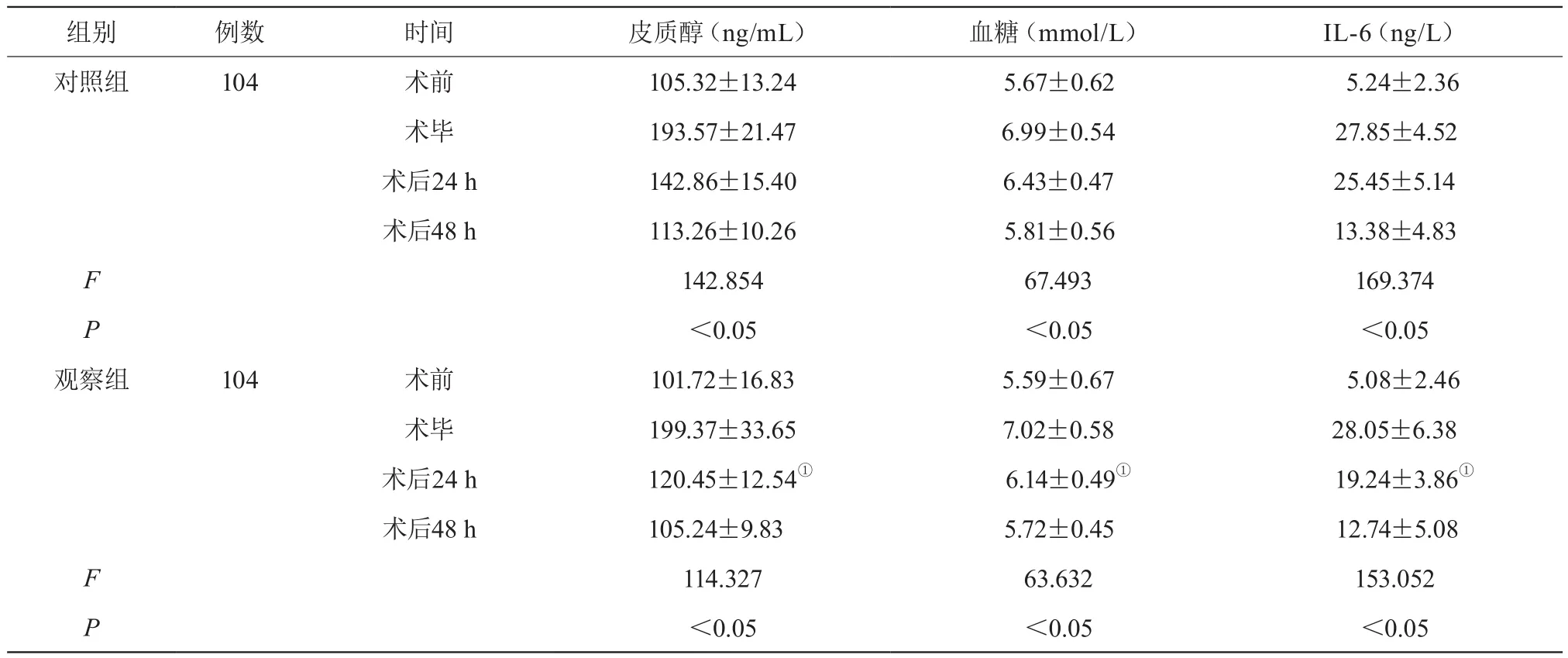
表2 兩組不同時間應(yīng)激指標(biāo)和炎癥指標(biāo)比較
2.4 兩組不同時間SAS和SDS水評分比較
兩組術(shù)前、術(shù)后7 d時SAS和SDS評分比較差異無統(tǒng)計學(xué)意義(P>0.05);觀察組術(shù)后1 d、術(shù)后3 d時SAS和SDS評分低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表4。

表3 兩組術(shù)后鎮(zhèn)痛泵按壓次數(shù)及惡心、嘔吐發(fā)生率比較
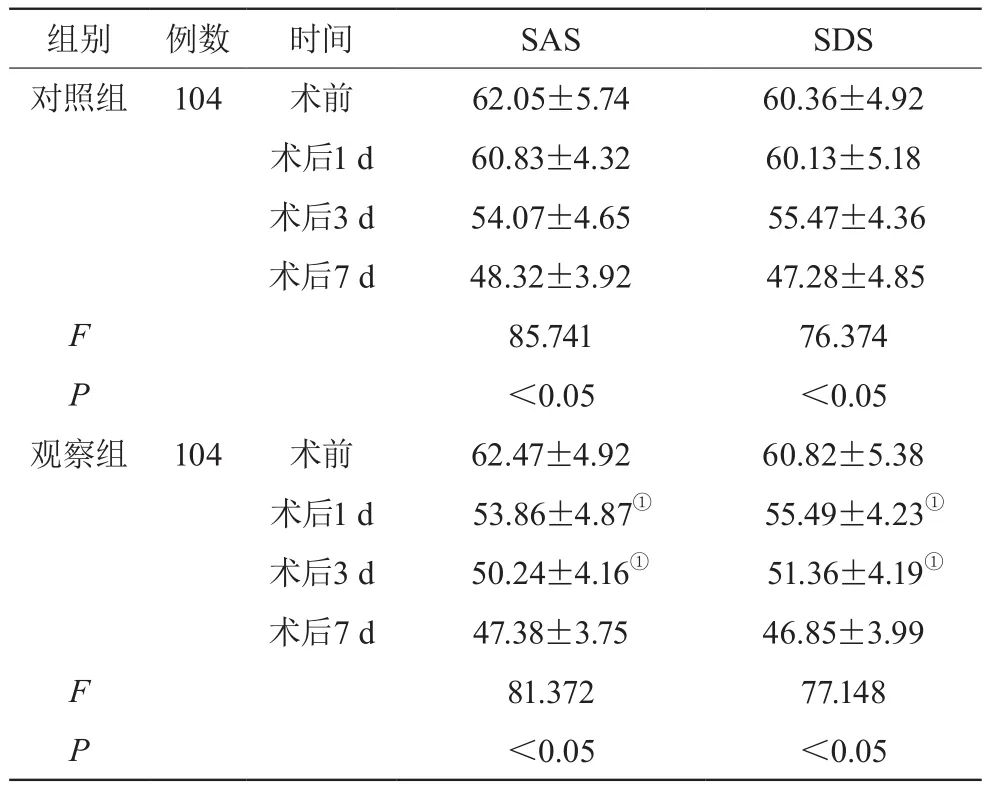
表4 兩組不同時間SAS和SDS評分比較
3 討論
剖宮產(chǎn)可解決難產(chǎn)和某些產(chǎn)科合并癥,是挽救產(chǎn)婦和圍產(chǎn)兒生命的有效方式,刀口及宮縮疼痛是影響術(shù)后恢復(fù)的重要因素。術(shù)后中重度疼痛會影響母親的母乳及照顧嬰兒的能力,延長下地活動的時間,增加血栓性疾病發(fā)生風(fēng)險,甚至增加肺栓塞等致死性并發(fā)癥發(fā)生率[8]。完善的術(shù)后鎮(zhèn)痛方案可減少并發(fā)癥發(fā)生率,有利于產(chǎn)婦術(shù)后康復(fù)。
剖宮產(chǎn)術(shù)后疼痛由來自切口的軀體痛和子宮收縮的內(nèi)臟痛,理想的鎮(zhèn)痛方式應(yīng)同時阻滯切口痛和內(nèi)臟痛。剖宮產(chǎn)切口部位的神經(jīng)支配來源于T7~L1前支,走行于腹內(nèi)斜肌和腹橫肌,穿過腹內(nèi)斜肌和腹橫肌之間的神經(jīng)筋脈平面,將局麻注射于TAP可阻滯支配前腹壁的感覺神經(jīng),發(fā)揮鎮(zhèn)痛作用[9]。研究顯示,TAP阻滯鎮(zhèn)痛效果確切,且對呼吸循環(huán)功能無明顯影響,理論上可用于所有腹部手術(shù)的麻醉和鎮(zhèn)痛[10]。既往TAP阻滯在盲探下操作,無法確定針尖位置,易出現(xiàn)穿刺過淺或過深,超聲實時引導(dǎo)可清晰的顯示腹部的血管、肌肉、神經(jīng)、腹腔臟器位置,可視下進針,動態(tài)觀察藥物擴散情況,提高阻滯成功率[11]。地塞米松為長效糖皮質(zhì)激素,可減少炎癥因子釋放和組織水腫,收縮局部毛細(xì)血管,延緩局麻藥吸收,延長局麻藥作用時間,提高TAP阻滯效果[12]。因此本研究觀察組采用超聲引導(dǎo)和地塞米松聯(lián)合羅哌卡因進行剖宮產(chǎn)術(shù)后雙側(cè)TAP阻滯。結(jié)果顯示,觀察組術(shù)后24 h、術(shù)后48 h時VAS評分與對照組比較均顯著降低,鎮(zhèn)痛泵按壓次數(shù)和惡心嘔吐發(fā)生率均顯著低于對照組,提示腰-硬聯(lián)合麻醉剖宮產(chǎn)術(shù)后超聲引導(dǎo)雙側(cè)TAP阻滯可提高鎮(zhèn)痛效果,減少阿片類藥物的應(yīng)用,降低惡心嘔吐等不良反應(yīng)。
剖宮產(chǎn)術(shù)后劇烈疼痛可引起全身神經(jīng)系統(tǒng)和內(nèi)分泌系統(tǒng)的應(yīng)激性變化,通過下丘腦-垂體-腎上腺素軸發(fā)生繼發(fā)反應(yīng),血漿皮質(zhì)醇等應(yīng)激性激素大量分泌,促使糖元分解,糖異生加快,外周組織葡萄糖利用度降低,血糖升高,同時體內(nèi)產(chǎn)生大量炎性介質(zhì),加劇疼痛程度,延長疼痛時間,形成惡性循環(huán)[13]。本研究結(jié)果顯示,術(shù)后觀察組皮質(zhì)醇、血糖、IL-6水平與同期對照組比較均顯著降低,提示剖宮產(chǎn)術(shù)后超聲引導(dǎo)雙側(cè)TAP阻滯可降低手術(shù)及疼痛引起的應(yīng)激反應(yīng)。剖宮產(chǎn)作為創(chuàng)傷性手術(shù),術(shù)后疼痛及不適會使產(chǎn)婦出現(xiàn)焦慮、抑郁等負(fù)性心理,負(fù)性心理增加患者的疼痛敏感性,因此減少產(chǎn)婦因為創(chuàng)傷和疼痛帶來的負(fù)面情緒,使產(chǎn)婦感受到舒適和愉快的體驗,對產(chǎn)婦術(shù)后康復(fù)有積極作用[14]。本研究結(jié)果顯示,觀察組術(shù)后1 d、術(shù)后3 d時SAS和SDS評分與對照組比較均顯著降低,提示超聲引導(dǎo)雙側(cè)TAP阻滯有利于消除剖宮產(chǎn)產(chǎn)婦的負(fù)性心理,降低疼痛敏感度。
綜上所述,腰-硬聯(lián)合麻醉剖宮產(chǎn)術(shù)后超聲引導(dǎo)雙側(cè)TAP阻滯可提高鎮(zhèn)痛效果,減少阿片類藥物的應(yīng)用,降低惡心嘔吐發(fā)生率和應(yīng)激反應(yīng)程度,消除負(fù)性心理,值得臨床推廣應(yīng)用。

