右美托咪定改善老年患者術后認知功能及腦氧代謝適宜劑量的研究
于健,單士強,聶宇,劉旺,齊英凱
(滄州市中心醫院 麻醉一科,河北 滄州 061001)
術 后 認 知 功 能 障 礙(post operative cognitive dysfunction,POCD)是老年髖部手術患者術后常見的中樞神經并發癥,表現為精神錯亂、焦慮、記憶力減退。如何防治POCD 一直是研究的熱點問題[1]。目前,POCD 發病機制可能與炎癥因子[2]和腦氧代謝失衡[3]等有關。右美托咪定(Dex)是一種高選擇α2 腎上腺素能受體激動藥,研究發現,Dex 可以改善術后認知功能,可能機制是腦保護作用、減少炎癥反應、應激反應和調節腦氧代謝等[4-5]。本研究選取擬行全髖關節置換術的老年患者作為研究對象,探討不同劑量的Dex 對老年患者術后認知功能及腦氧代謝的影響。
1 資料與方法
1.1 一般資料與分組
選取2017年2月—2017年9月擇期行全髖關節置換術患者120 例。其中,年齡≥62 歲,體重54~79 kg,ASA 分級Ⅰ、Ⅱ級。經滄州市中心醫院醫學倫理委員會批準。排除標準:有中樞神經系統和心理疾病者;術前長期飲酒、服用鎮靜劑者;肝腎功能損害者;有精神疾病史;存在竇性心動過緩、心臟傳導阻滯者;有嚴重的視力或聽力障礙者;術前蒙特利爾認知功能評分量表(MoCA)評分<26 分者。采用數字表法將患者隨機均分為不同劑量的右美托咪定組(D1、D2、D3 組)和對照組(R 組),每組30 例。D1、D2、D3 組先泵注Dex(規格:2 ml ∶200 μg,批號:20170103,江蘇恩華藥業股份有限公司)負荷量1 μg/kg(泵注時間15 min)后分別持續泵注維持量0.2、0.5 和0.8 μg/(kg·h)至手術結束前30 min,泵完負荷量后進行麻醉誘導。R 組給予等量生理鹽水。本研究所有藥物由專人配制。
1.2 麻醉方法
待術前患者或其家屬簽署麻醉知情同意書后行MoCA 評估。手術當日患者均未術前用藥。入手術室后建立靜脈通路,輸入乳酸林格注射液6~8 ml/kg,持續面罩吸氧,常規監測ECG、HR、SpO2、PetCO2、BIS,局部麻醉下行橈動脈穿刺置管術監測有創MAP,行右頸內靜脈穿刺術,并逆向置管,使導管尖端在頸內靜脈球部水平,便于監測球部頸靜脈血氧飽和度(SjvO2)、血氧分壓(PjvO2)。麻醉誘導:靜脈注射依托咪酯0.2 mg/kg、舒芬太尼0.4~0.6 μg/kg和順式阿曲庫銨0.2 mg/kg;手控呼吸3 min 后置入OPLAC 型喉罩行機械通氣,設定潮氣量8~10 ml/kg,通氣頻率12~15 次/min,吸呼比1 ∶2,氧濃度100%,維持PETCO235~40 mmHg(1 mmHg=0.133 kPa)。麻醉維持:術中靶控輸注丙泊酚,設置血漿靶濃度1.5~2.0 μg/ml,BIS 值維持于40~60;靜脈泵注瑞芬太尼0.1~0.4 μg/(kg·h),術中間斷給予順式阿曲庫銨(0.05 mg/kg)和舒芬太尼(5~10 μg),維持血壓和心率平穩。術畢待患者意識清楚,自主呼吸恢復(潮氣量6 ml/kg),呼吸頻率>10 次/min,PETCO2<45 mmHg 后拔除喉罩,轉入麻醉恢復室觀察。
若術中發生低血壓(SP<80 mmHg 或降低幅度>30%基礎值)時靜脈注射去氧腎上腺素20~40 μg;若發生高血壓(SP>180 mmHg 或升高幅度>30%基礎值)時靜脈注射尼卡地平0.1~0.2 mg;若發生竇性心動過緩(HR<50 次/min)時靜脈注射阿托品0.2~0.3 mg;若發生竇性心動過速(HR>100 次/min)時,靜脈注射艾司洛爾10~20 mg。
1.3 標志物檢測
于麻醉誘導前(T0)、術畢即刻(T1)、術后1 d(T2)、術后3 d(T3)、術后7 d(T4)取2 ml 右頸內靜脈血樣,3 000 r/min 離心15 min,收集上清液于-70℃低溫冰箱中保存,采用ELISA 方法測定血清S100β 蛋白和神經元特異性烯醇化酶(NSE)的水平(試劑盒由上海晶天生物工程有限公司提供)。并于T0、T1、T2時經橈動脈和頸內靜脈球部采血行血氣分析,根據Fick公式計算腦氧攝取率(CERO2)。
CaO2(ml/L)=PaO2×0.0031+SaO2×1.34×Hb
CjvO2(ml/L)=Hb×1.34×SjvO2+0.0031×PjvO2
CERO2=(CaO2-CjvO2)÷CaO2×100%
于術前1 d、術后1、3、7 d 時應用MoCA 評估各患者的認知功能情況,由固定且經培訓過的醫師評估,評估時間固定于17:00~18:00。MoCA 量表共30 分,包括注意與集中、執行功能、記憶、語言、抽象思維、計算等檢查項目。統計患者術前1 d 各個測試項目的標準差,使各患者術前和術后的得分與該項測試的標準差進行比較,若發現降低≥1 個標準差則認為該項測試出現POCD 惡化,若發現≥2 個測試項目發生POCD 惡化,則診斷該患者出現POCD。計算4 組POCD 的發生率。記錄舒芬太尼、瑞芬太尼、丙泊酚和阿托品用量,低血壓和竇性心動過緩的發生情況。
1.4 統計學方法
數據分析采用SPSS 19.0 統計軟件,計量資料以均數±標準差(±s)表示,比較用單因素方差分析或重復測量設計的方差分析,進一步兩兩比較采用LSD-t檢驗;計數資料以率(%)表示,比較用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 4 組患者一般資料比較
4 組患者性別、年齡、身高、體重、手術時間、出血量、尿量比較,差異無統計學意義(P>0.05)。見表1。
2.2 4 組患者術中麻醉用藥量比較
4 組間術中瑞芬太尼和丙泊酚用量差異有統計學意 義(F=17.423 和19.672,P=0.002 和0.002);D3組阿托品用量高于其他組(P<0.05)。見表2。
2.3 4 組患者血清S100β、NSE 濃度和CERO2比較
4 組患者血清S100β、NSE 濃度和CERO2比較,采用重復測量設計的方差分析,結果:①不同時間點的血清S100β、NSE 濃度和CERO2有差異(F=51.374、42.753 和27.657,均P=0.000)。②4 組間血清S100β、NSE 濃 度 和CERO2有 差 異(F=43.642、57.926 和27.541,均P=0.000);與R 組比較,D1、D2、D3 組T2、T3時CERO2降低。③4 組血清S100β、NSE 濃度和CERO2變化趨勢有差異(F=42.239、81.361 和37.548,均P=0.000)。見表3。
表1 4 組患者一般資料的比較 (n=30,±s)
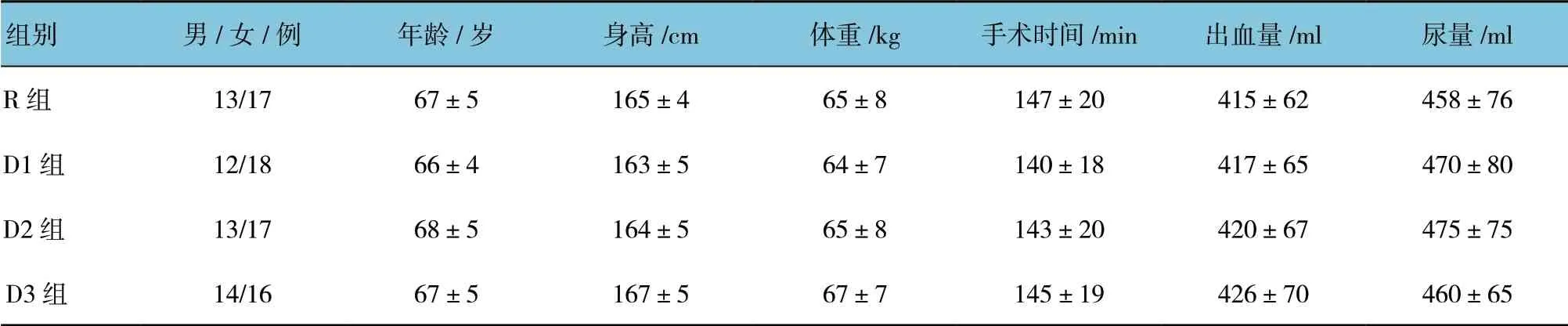
表1 4 組患者一般資料的比較 (n=30,±s)
組別 男/女/例 年齡/歲 身高/cm 體重/kg 手術時間/min 出血量/ml 尿量/ml R 組 13/17 67±5 165±4 65±8 147±20 415±62 458±76 D1 組 12/18 66±4 163±5 64±7 140±18 417±65 470±80 D2 組 13/17 68±5 164±5 65±8 143±20 420±67 475±75 D3 組 14/16 67±5 167±5 67±7 145±19 426±70 460±65
表2 4 組患者術中麻醉用藥量的比較 (n=30,±s)
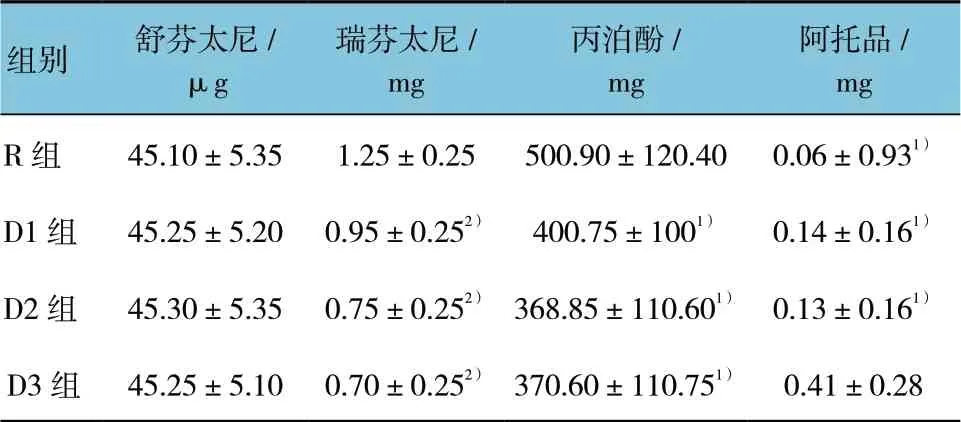
表2 4 組患者術中麻醉用藥量的比較 (n=30,±s)
注:1)與D3 組比較,P<0.05;2)與R 組比較,P<0.05。
組別 舒芬太尼/ μg瑞芬太尼/ mg丙泊酚/ mg阿托品/ mg R 組 45.10±5.35 1.25±0.25 500.90±120.40 0.06±0.931)D1 組 45.25±5.20 0.95±0.252) 400.75±1001) 0.14±0.161)D2 組 45.30±5.35 0.75±0.252) 368.85±110.601) 0.13±0.161) D3 組 45.25±5.10 0.70±0.252) 370.60±110.751) 0.41±0.28
2.4 4 組患者MoCA 評分比較
4 組患者MoCA 評分比較,采用重復測量設計的方差分析,結果:①不同時間點的MoCA 評分有差異(F=18.294,P=0.001);與術前1 d 比較,R 組術后1、3 和7 d MoCA 評分均降低。②4 組的MoCA 評分有差異(F=20.176,P=0.001);與R 組比較,D1、D2、D3 組術后1、3 和7 d MoCA 評分均升高。③4 組的MoCA 評分變化趨勢有差異(F=16.253,P=0.002);與D1 組比較,D2、D3 組術后1、3 d 和D2 組術后7 d MoCA 評分均升高。4 組POCD 發生率比較,差異有統計學意義(χ2=5.240,P=0.017)。見表4。
表3 血清S100β、NSE 濃度和CERO2 各時間點的比較 (n=30,μg/ml,±s)
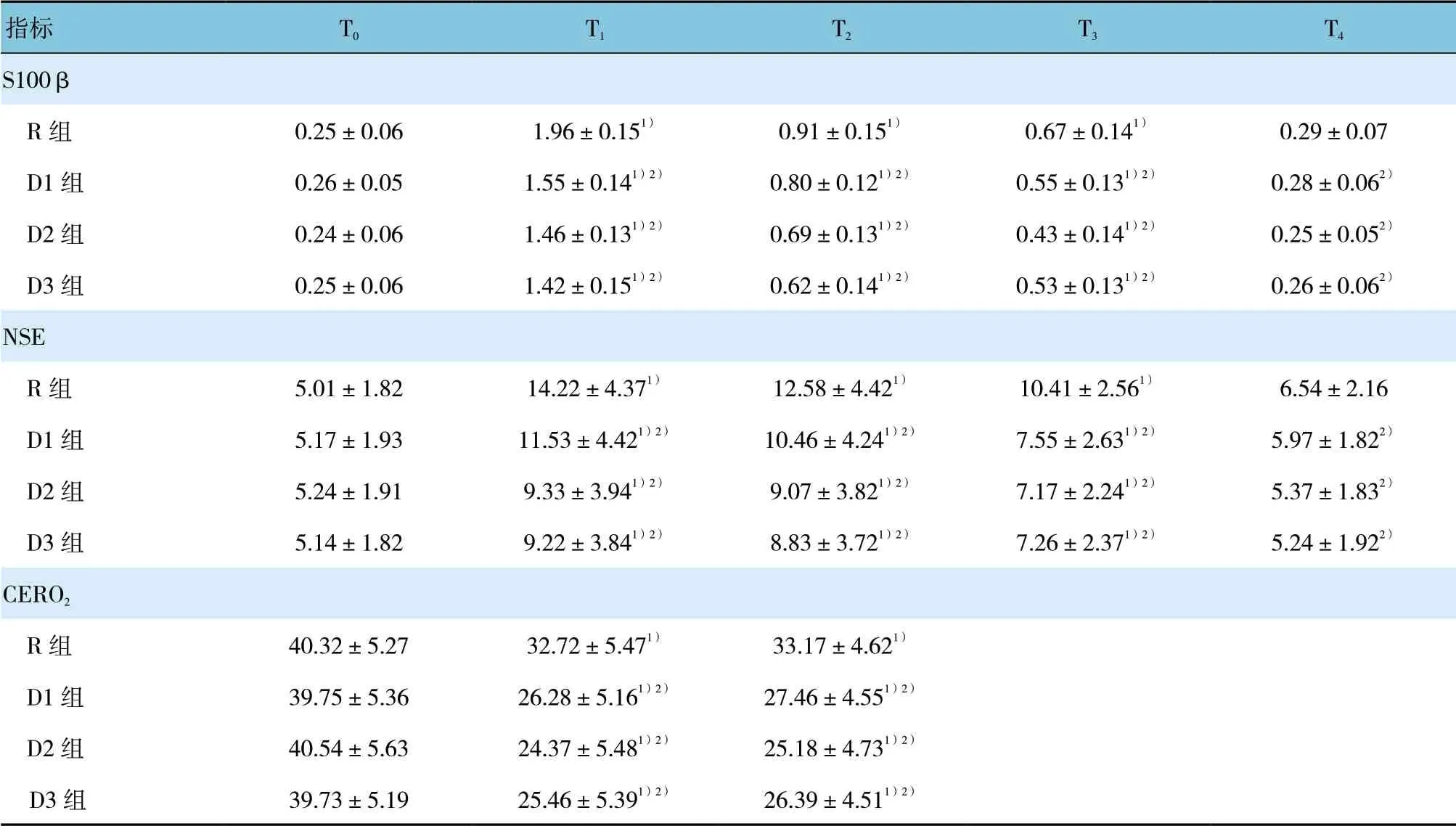
表3 血清S100β、NSE 濃度和CERO2 各時間點的比較 (n=30,μg/ml,±s)
注:1)與T0 比較,P<0.05;2)與R 組比較,P<0.05
指標 T0 T1 T2 T3 T4 S100β R 組 0.25±0.06 1.96±0.151) 0.91±0.151) 0.67±0.141) 0.29±0.07 D1 組 0.26±0.05 1.55±0.141)2) 0.80±0.121)2) 0.55±0.131)2) 0.28±0.062) D2 組 0.24±0.06 1.46±0.131)2) 0.69±0.131)2) 0.43±0.141)2) 0.25±0.052) D3 組 0.25±0.06 1.42±0.151)2) 0.62±0.141)2) 0.53±0.131)2) 0.26±0.062)NSE R 組 5.01±1.82 14.22±4.371) 12.58±4.421) 10.41±2.561) 6.54±2.16 D1 組 5.17±1.93 11.53±4.421)2) 10.46±4.241)2) 7.55±2.631)2) 5.97±1.822) D2 組 5.24±1.91 9.33±3.941)2) 9.07±3.821)2) 7.17±2.241)2) 5.37±1.832) D3 組 5.14±1.82 9.22±3.841)2) 8.83±3.721)2) 7.26±2.371)2) 5.24±1.922)CERO2 R 組 40.32±5.27 32.72±5.471) 33.17±4.621) D1 組 39.75±5.36 26.28±5.161)2) 27.46±4.551)2) D2 組 40.54±5.63 24.37±5.481)2) 25.18±4.731)2) D3 組 39.73±5.19 25.46±5.391)2) 26.39±4.511)2)
表4 4 組患者MoCA 評分及POCD 發生率的比較 (n=30,±s)
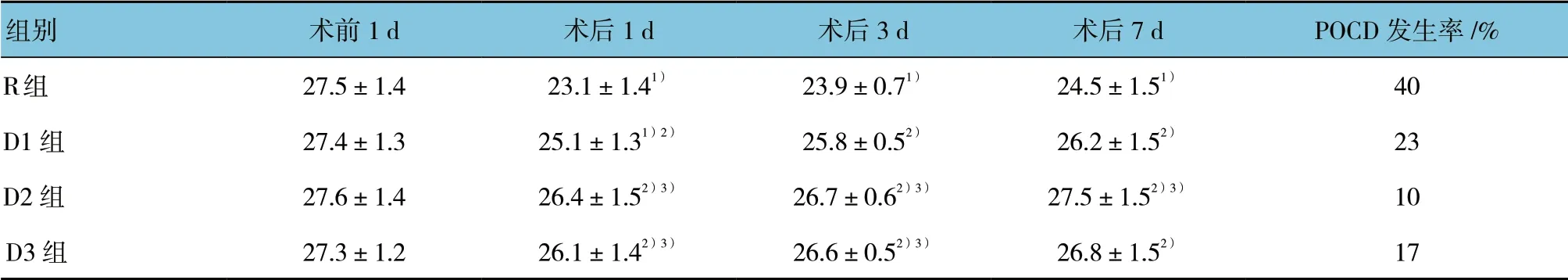
表4 4 組患者MoCA 評分及POCD 發生率的比較 (n=30,±s)
注:1)與術前1 d 比較,P<0.05;2)與R 組比較,P<0.05;3)與D1 組比較,P<0.05
組別 術前1 d 術后1 d 術后3 d 術后7 d POCD 發生率/%R 組 27.5±1.4 23.1±1.41) 23.9±0.71) 24.5±1.51) 40 D1 組 27.4±1.3 25.1±1.31)2) 25.8±0.52) 26.2±1.52) 23 D2 組 27.6±1.4 26.4±1.52)3) 26.7±0.62)3) 27.5±1.52)3) 10 D3 組 27.3±1.2 26.1±1.42)3) 26.6±0.52)3) 26.8±1.52) 17
3 討論
由于人工全髖關節置換術患者年齡偏大、術中擴髓、使用骨水泥等,POCD 的發生率較高于其他手術[6]。Dex 具有腦保護作用,其可能機制為:①降低氧化應激和抗炎反應[2];②降低腦氧代謝率,減輕腦損傷[7];③作用于大腦皮質神經末梢a2A 受體,抑制腦部兒茶酚胺釋放,減少谷氨酸鹽的釋放,從而保護腦神經功能[8],亦可降低患者因術中腦損傷或腦缺氧等所致COPD 的發生率[9]。本研究通過文獻[10]和預實驗結果,選擇Dex 負荷量1 μg/kg,隨后泵注維持量0.2、0.5和0.8 μg/(kg·h)至術畢前30 min。本結果顯示,與R 組比較,D1、D2、D3 組舒芬太尼、瑞芬太尼和丙泊酚用量減少,這可能與Dex 的鎮靜、鎮痛、抑制中樞交感神經活性,減少全麻藥使用量有關。
NSE 和S100β 蛋白作為特異性指標,已廣泛應用于早期腦損傷的檢測中,其變化可反映中樞神經的損傷程度[11]。HE 等[12]發現S100β 可能是全身麻醉下心臟手術后認知功能障礙一個潛在的診斷和治療的靶點。本研究發現,術畢即刻及術后1、3 d D1、D2、D3 組血清NSE 和S100β 蛋白濃度低于R 組,推測Dex 可有效抑制患者術中及術后血清NSE、S100β 蛋白濃度,提示Dex 可發揮一定的腦保護作用減輕各因素對腦組織的損害;且D1、D2、D3 組患者POCD的發生率降低,推測血清NSE 和S100β 蛋白水平與POCD 的發生有一定相關性。
圍術期腦氧代謝異常亦與POCD 的發生相關[3]。Dex 可抑制交感神經、反射性的興奮迷走神經,使血管舒張,腦灌注壓降低,從而導致腦血流量減少,腦氧代謝降低,炎癥因子濃度降低,改善SjvO2[13],其結合CERO2即可反映腦氧供需平衡[14]。本研究表明,與T0時比較,各組T1、T2時CERO2降低,提示術中患者的腦細胞代謝降低,腦氧耗量減少;與R 組比較,D1、D2、D3 組T1、T2時CERO2降低,提示Dex 可有效抑制血漿兒茶酚胺的釋放,提高患者腦氧飽和度,可進一步降低老年患者術中及術后的腦氧代謝率,改善腦氧合。
本研究用MoCA 快速而敏感地評估輕度認知功能障礙,其信度良好,內部結構穩定,排除情緒和神志異常等因素的影響,評估得分<26 分提示患者認知功能改變[15]。本研究中D1、D2、D3 組術后1、3、7 d MoCA 評分高于R 組,推測Dex 在一定程度上對老年患者術后早期認知功能的改善有益,可有效降低患者POCD 的發生率。D2 組術后1、3、7 d 和D3 組術后1、3 d 的MoCA 評分較D1 組高,說明高維持劑量的Dex 對防治老年患者POCD 的療效要優于低維持劑量的Dex。D3 組阿托品用量多于其他3 組,說明D3 組老年患者Dex 的使用量更易造成其心律降低;而D3組MoCA 評分與D2 組未發現明顯差異,推測Dex 可能出現封頂效應,也可能因為D3 組使用大量的阿托品所致,由于抗膽堿能藥物與POCD 的發生有關,其可導致與劑量相關的記憶功能損害[16],對此需要更進一步探究。
綜上所述,Dex 可有效地降低全身麻醉下老年全髖關節置換術患者POCD 的發生率,與改善腦損傷和腦氧代謝異常有關,其中以0.5 μg/(kg·h)維持劑量最佳。

