盆底康復治療在不同分娩方式女性中的治療效果分析
付鑫,趙衛,張群鋒
(南華大學附屬第二醫院婦產科,衡陽 421000)
在已生育女性中,盆底疾病的存在十分普遍,影響女性的自身感覺及生活質量,并且增加了自身及社會的經濟負擔[1]。盆底疾病在世界范圍得到了婦產科醫生的廣泛關注。研究表明妊娠及分娩是導致盆底疾病的兩個獨立危險因素[2]。有研究發現剖宮產可能保護盆底肌肉避免損傷,可能是盆底疾病發生的保護因素,但是在產褥期后這種保護作用顯得非常有限[3]。那么不同的分娩方式對盆底肌群的損傷程度如何?盆底康復治療是否能有效恢復盆底肌群功能?本研究通過分析產后6~8周的不同分娩方式產婦盆底肌群肌力和肌電位以及盆底康復治療后兩者差異性比較,來探究不同分娩方式對盆底功能損傷的差異及盆底康復治療的作用。
一、資料和方法
1.研究對象:選取2017年6月至2018年6月于我院產后康復中心盆底篩查診斷為盆底功能障礙的初產婦。納入標準:第一次足月分娩患者,新生兒體重為2 500~4 000 g;既往無婦科手術史,不存在神經肌肉病變;妊娠期無糖尿病;患者認知功能良好,依從性好。
共納入患者94例,按照分娩方式分為自然分娩組(47例)和剖宮產組(47例),其中剖宮產患者均因胎位不正在臨產前行剖宮產。
2. 研究方法:本研究根據《中國婦女盆底功能障礙防治項目培訓教材》,采用PHEXIN USB 4神經肌肉刺激治療儀(VIVALTIS,法國)進行篩查及治療。產婦于產后6~8周惡露完全干凈后進行盆底肌群肌力及肌電位檢查:肌力檢查共分6級即0~5級,其中5級為正常;肌電位檢查結果為0~25 UV,正常值為25~30 UV。隨后接受一個療程的治療(共12次),每周進行2次治療,每次30 min,根據患者的耐受度調節電流的強度,通過電刺激和生物反饋完成訓練。療程結束后進行盆底肌群肌力及肌電位測試,評估訓練效果,肌力升高2級以上為有效。
3. 統計學處理:采用SPSS 22.0進行統計分析。一般資料比較采用t檢驗,等級資料因呈偏態分布,表述為中位數(四分位間距)[M(P25,P75)],采用秩檢驗進行比較;計數資料采用卡方檢驗。P<0.05為差異有統計學意義。
二、結果
1. 患者一般資料比較:兩組患者平均年齡為30.83歲(21~44歲),其中剖宮產組平均年齡(31.72±5.33)歲,自然分娩組(29.94±4.94)歲,年齡組間比較無統計學差異(P>0.05)。兩組患者新生兒體重比較亦無統計學差異(P>0.05)(表1)。
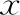
表1 兩組患者一般資料比較(-±s)
2. 不同分娩方式患者盆底康復治療效果分析:兩組患者盆底康復治療后均獲得不同程度的盆底肌力改善,有效率85.11%~95.75%,組間比較無統計學差異(P>0.05)(表2)。
表2 盆底康復治療效果比較
治療前剖宮產組Ⅰ類肌群肌力顯著高于自然分娩組(P<0.05),而Ⅱ類肌群肌力與自然分娩組比較無統計學差異(P>0.05);治療前剖宮產組肌電位顯著高于自然分娩組(P<0.05)。治療后兩組Ⅰ、Ⅱ類肌群肌力及肌電位均顯著高于治療前(P<0.05),且治療后剖宮產組Ⅰ、Ⅱ類肌群肌力及肌電位均顯著高于自然分娩組(P<0.05)(表3、表4)。
三、討論
妊娠與分娩是女性一生中非常重要的事情,許多研究表明妊娠和分娩會對盆底功能造成影響,這種影響主要表現為妊娠和分娩會增加患者盆底功能紊亂(pelvic floor disorders,PFD)的風險。PFD包括尿失禁(urinary incontinence,UI)、便失禁(fecal incontinence,FI)和盆底器官脫垂(pelvic organ prolapse,POP)[4]。妊娠與分娩對于PFD的發生是兩個相對獨立的因素[5]。盆底肌群在妊娠過程中經歷很多生理變化,在分娩過程中遭受很多損傷。這些損傷可能是今后出現PFD和泌尿系統癥狀的原因[6]。目前關于妊娠和分娩如何造成盆底損傷的生理機制尚未明確,這一領域中還存在許多需要回答的問題,最重要的是,現在的文獻多不能將妊娠對盆底的影響和分娩對盆底的影響區分開來。本研究嚴格控制入組人群,納入患者均為第1次足月分娩,且剖宮產孕婦均未臨產。可排除不同試產時間對研究結果的干擾,更能體現不同分娩方式對盆底肌群損傷的差異及治療效果的區別。
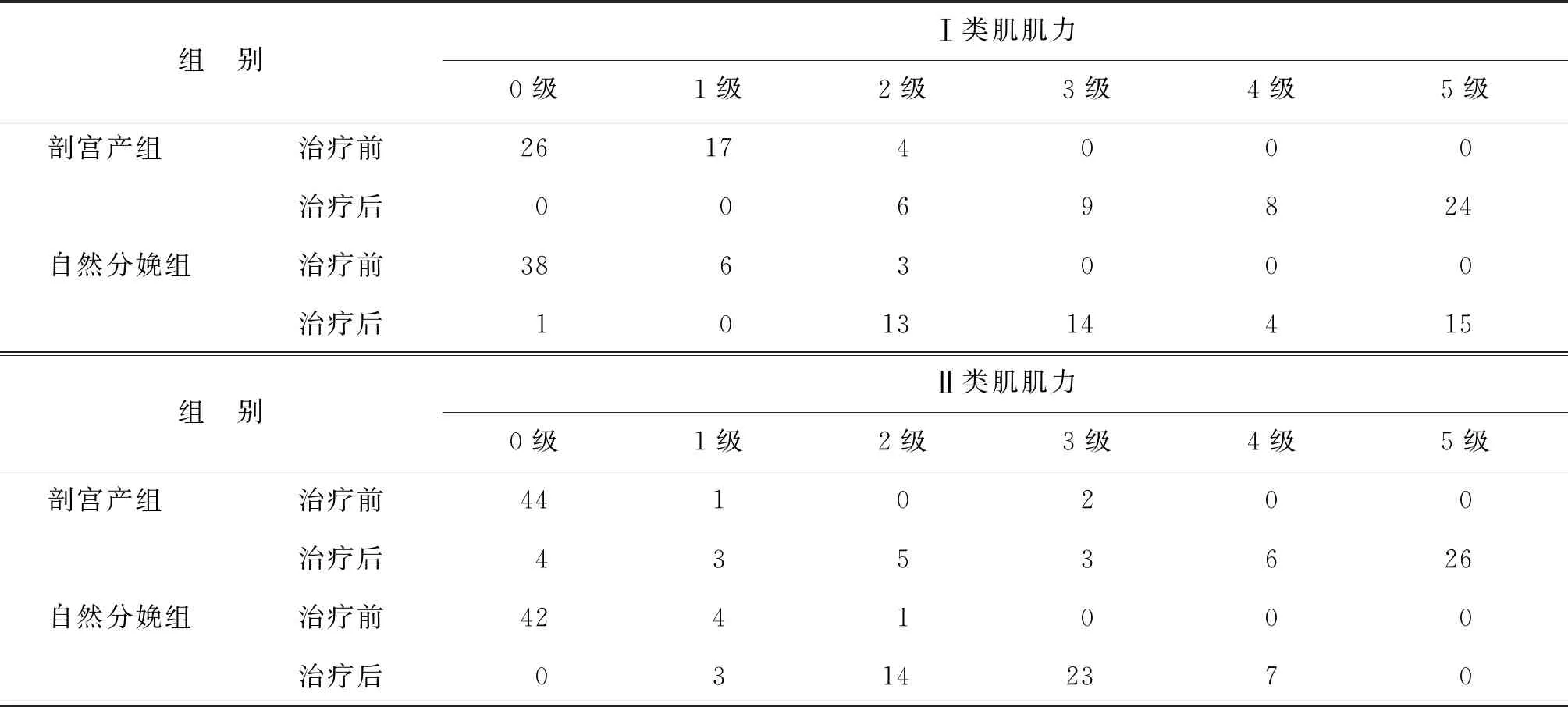
表3 盆底康復治療前后各組肌力人數分布(n)

表4 兩組患者盆底肌肌力及肌電位比較[M(P25,P75),n=47]
注:與剖宮產組比較,*P<0.05;與治療前比較,#P<0.05
盆底功能訓練是通過盆底肌群進行自主性收縮鍛煉,提高盆底肌群收縮力,同時延長肌肉收縮持續時間,進而減少盆底組織器官移位或功能異常。生物反饋電刺激是通過電刺激來提高神經肌肉的興奮性,同時喚醒部分因妊娠及分娩期間受壓而導致功能暫停的神經細胞,促進神經細胞自主功能的恢復,進而有效控制以往不良的盆底肌肉收縮[7]。
盆底肌肉纖維分為Ⅰ類肌纖維和Ⅱ類肌纖維。Ⅰ類肌纖維屬于盆腹腔支持系統,功能特點為強直收縮,收縮時間長且持久,不易疲勞;Ⅱ類肌纖維屬于盆腹腔運動系統,功能特點為階段性收縮,快速短暫,易疲勞。Ⅱ類肌群肌力異常,臨床表現為陰道松弛,性功能障礙。Ⅰ類肌群肌力異常,臨床表現為陰道松弛、性功能障礙、陰道前后壁膨出、子宮輕度脫垂、腹壓突然增加時尿失禁等。肌電位代表肌細胞活躍度,肌電位越高代表參與收縮的肌纖維越多,即神經功能損傷越小。
本研究顯示,自然分娩組與剖宮產組在產后6~8周檢查盆底功能時,兩組Ⅱ類肌群肌力均低于正常,說明無論自然分娩或剖宮產,均對Ⅱ類肌造成了損害,若未得到有效康復則可能導致陰道松弛、性功能障礙。自然分娩組與剖宮產組產后6~8周檢查Ⅰ類肌有明顯差異,且剖宮產組肌力顯著高于自然分娩組(P<0.05)。說明剖宮產對Ⅰ類肌損傷程度較輕,而自然分娩對Ⅰ類肌損傷程度較重,更容易出現子宮脫垂、陰道前后壁膨出、尿失禁等。在經過一個療程的治療后,剖宮產產婦各項肌力均高于自然分娩產婦,說明自然分娩對盆底肌群造成的損害更加嚴重,即使經過治療后仍不易恢復。有研究表明,第二產程較長或者胎兒較大的產婦神經損傷的可能性較大[8],自然分娩可能會導致盆底部分神經功能喪失,少數情況下甚至是比較嚴重的喪失。本研究顯示,自然分娩產婦初次篩查肌電位時低于剖宮產產婦,在治療后雖有所改善,但仍處于較低水平,說明自然分娩對盆底肌神經功能損害高于剖宮產產婦,且不易恢復。肌電位結果與肌力結果相一致,可從側面反映肌力的強弱。治療后,兩組產婦Ⅰ類肌肌力、Ⅱ類肌肌力及肌電位均較治療前明顯提高,說明盆底康復治療通過電刺激能夠激活受損的神經細胞,增強盆底肌肉收縮力,在產后產婦的盆底功能改善方面有較強的恢復功能。
盆底肌肉在正常情況下起到支撐卵巢、子宮、尿道等盆腔臟器的功能,通過盆底肌電功能檢測可有效評估盆底功能障礙程度及預后情況。在過去,大部分重癥盆底功能障礙的患者通過手術重建盆底結構,消除癥狀。但隨著科技的進步,通過盆底肌肉的電刺激、物理訓練等物理方法亦能達到滿意的治療效果。與手術治療比較而言,盆底康復治療創傷小、無并發癥、費用低[9]。因此,盆底康復治療可作為早期盆底功能障礙治療的首選方案。
雖然各項檢查表明剖宮產對盆底功能損害低于自然分娩,但并不意味著我們就需要提倡剖宮產,畢竟剖宮產對產婦帶來的手術風險及術后風險遠遠高于盆底功能障礙帶來的弊端。所有我們在鼓勵自然分娩的同時全面開展早期盆底康復治療工作,為女性生產后的健康給予更全面的保護。

