進展期胃癌行腹腔鏡胃癌根治術對腹腔沖洗液CEA、DDC濃度和炎性因子的影響
湯朝輝
湖北省竹溪縣中醫院普外科 442300
胃癌是臨床常見消化系統惡性腫瘤,大部分患者確診時已處進展期,胃癌組織已侵入胃壁肌層及漿膜層,嚴重影響預后。目前,該病治療以外科手術為主。腹腔鏡胃癌根治術憑借其創傷小、出血少、恢復快等優勢受到關注。但胃部及鄰近組織解剖結構復雜,且胃癌轉移途徑偏多,故針對胃癌根治手術是否會加快微轉移、加重炎性反應逐漸成為研究重點。腹腔沖洗液癌胚抗原(CEA)與多巴胺脫羧酶(DDC)是臨床胃癌微轉移的重要衡量指標。已有研究[1]將其應用于胃癌根治術后微轉移風險的評估。本研究則納入進展期胃癌患者185例,旨在進一步探討腹腔鏡根治術治療進展期胃癌的效果及對腹腔沖洗液CEA、DDC及炎性因子的影響,以期為臨床治療提供依據。現將研究結果報告如下。
1 資料與方法
1.1 一般資料 選取2015年2月—2018年2月本院收治的進展期胃癌患者185例為研究對象。病例納入標準:(1)符合進展期胃癌診斷標準[2],經胃鏡、病理學等證實;(2)具有腹腔鏡或開腹根治手術指征;(3)患者及家屬知情同意。排除標準:(1)伴其他惡性腫瘤;(2)血液系統疾病;(3)心、肝、腎功能不全;(4)術前有免疫治療、化療接受史;(5)有腹部其他手術史;(6)手術禁忌。按隨機數表法分為研究組(腹腔鏡根治組,96例)、對照組(開腹根治組,89例),兩組一般資料差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組一般資料比較
1.2 方法 研究組行腹腔鏡胃癌根治術:全麻,建立氣腹,保持穩定腹內壓。做觀察孔(臍下緣置入Trocar 12mm)、主操作孔(左側腋前肋緣置入Trocar 10mm)、輔助操作孔(右側腋前線肋緣下5mm及臍左、右5mm各偏上5mm Trocar);腹腔鏡直視下,超聲刀離斷大網膜,切除胰腺包膜、橫結腸系膜前葉,完成胃部游離;行淋巴結清掃,后上腹部做5cm切口,行全胃切除、消化道重建。腹腔放置引流,止血,術畢。對照組行開腹胃癌根治術:全麻,上腹正中做16cm長切口,剝離進入腹部,超聲刀行胃部游離,清掃淋巴結,后操作同研究組。
1.3 觀察指標 (1)治療情況及效果。觀察兩組手術時間、淋巴結清掃數、術中出血量、術后胃腸功能恢復時間、肛門排氣時間、住院時間。(2)腫瘤微轉移指標。氣腹建立后(手術開始)、關腹前(手術結束),收集患者腹腔沖洗液,采用酶聯免疫吸附試驗(ELISA)檢測CEA、DDC水平,試劑源自上海酶聯生物科技公司。(3)炎性因子。術前、術后7d,采集患者靜脈血3ml,通過散射免疫比濁法測定CRP水平(芬蘭ORION公司),ELISA測定IL-6、IL-10水平(上海森雄科技實業公司)。
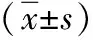
2 結果
2.1 兩組治療情況及效果比較 兩組手術時間、淋巴結清掃數差異無統計學意義(P>0.05);研究組術中出血量、術后胃腸功能恢復時間、肛門排氣時間、住院時間均少于對照組(P<0.05)。見表2。
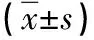
表2 兩組治療情況及效果比較
2.2 兩組腫瘤微轉移指標比較 手術開始兩組腹腔沖洗液CEA、DDC水平差異無統計學意義(P>0.05);手術結束兩組腹腔沖洗液CEA、DDC水平均升高(P<0.05),而研究組腹腔沖洗液CEA、DDC均低于對照組(P<0.05)。見表3。
2.3 兩組炎性因子水平比較 術前兩組炎性因子水平差異無統計學意義(P>0.05);術后兩組CRP、IL-6、IL-10水平均升高(P<0.05),研究組CRP、IL-6水平低于對照組,IL-10水平高于對照組,差異有統計學意義(P<0.05)。見表4。
3 討論
進展期胃癌病患腹腔內可能存在游離癌細胞及微轉移病灶,其與術后腫瘤復發及預后關系密切。CEA是上皮源性腫瘤的重要標記物,腹腔沖洗液CEA濃度能夠預測腹腔轉移情況,其作為預后判斷的重要指標。術前腹腔沖洗液CEA濃度愈低,提示腫瘤轉移風險小,愈高提示預后較差[3]。DDC作為腫瘤微轉移重要指標,參與兒茶酚胺類激素合成,在腫瘤細胞增殖及血管新生中具有重要作用,并可影響神經內分泌性腫瘤生長。有關研究表明,腹腔鏡胃癌術患者腹腔沖洗液CEA、DDC濃度在手術結束時顯著低于開腹術患者,腹腔鏡術更具腫瘤細胞微轉移預防優勢[4]。本研究中,手術結束研究組腹腔沖洗液CEA、DDC均低于對照組,驗證了上述研究,提示腹腔鏡術式相比開腹術產生游離癌細胞風險小,考慮為腹腔鏡術以抓鉗鉗夾組織,減輕了組織損傷,有助于降低游離癌細胞脫落、溢出率。
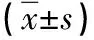
表3 兩組腫瘤微轉移指標比較
注:at、aP示組內比較檢驗值;bt、bP示手術開始組間比較檢驗值;ct、cP示手術結束組間比較檢驗值。
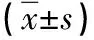
表4 兩組炎性因子水平比較
注:at、aP示組內比較檢驗值;bt、bP示術前組間比較檢驗值;ct、cP示術后組間比較檢驗值。
本研究中,兩組手術時間、淋巴結清掃數差異無統計學意義。胃癌根治術操作復雜、難度大,腹腔鏡手術對術者經驗、操作熟練度等要求相對高,這需要臨床醫師積累更豐富經驗及操作技巧,以縮短手術時間。淋巴結清掃數無統計學差異提示腹腔鏡術式可達到與開腹術相當的淋巴結清掃效果。研究組術中出血量、術后胃腸功能恢復時間、肛門排氣時間、住院時間均少于對照組。與有關研究相似。考慮為腹腔鏡手術切口小、創傷小,可減少出血量;腹腔鏡直視下解剖結構顯示清楚,可準確操作,避免損傷,減輕術后疼痛,進而利于胃腸功能恢復,縮短肛門排氣及住院時間。
炎性因子方面,CRP為急性時相反應蛋白,可結合炎癥反應信號通路相關蛋白,加劇患者應激反應。IL-6作為促炎因子是機體急性應激反應頗為敏感的炎性標志物。IL-10則作為抗炎因子,對促炎因子形成拮抗反應,抑制機體炎癥。研究表明,機體創傷與CRP、IL-6表達呈正相關,而IL-10水平升高,利于炎性反應減輕[5]。本研究中,術后研究組CRP、IL-6水平低于對照組,IL-10水平高于對照組。提示腹腔根治術對患者創傷小,IL-10分泌抑制性低,利于控制炎癥反應,這對CRP、IL-6介導腫瘤微轉移有一定預防效用。但腹腔根治術亦存在缺陷,如手術器械被腫瘤細胞污染可能造成切口腫瘤轉移;腫瘤細胞脫落后可直接種植于腹膜[6]。因此,術中應強化無瘤操作技術,注意病變完整切除,降低腫瘤種植轉移率。
綜上所述,進展期胃癌行腹腔鏡根治術治療效果理想,有助于降低腫瘤微轉移風險,減輕炎性反應,促進胃腸功能及術后恢復。本研究的不足在于樣本量少、觀察時間短,今后還有待行進一步大樣本、長期觀察的檢驗研究。

