追蹤護理模式對老年股骨粗隆間骨折患者術后營養狀況的改善作用
黃曉英 彭孔梅
(湖北省荊州市第二人民醫院 1.門診部;2.外科,湖北 荊州 434000)
隨著年齡的增長,骨折發生率逐漸上升,其中股骨粗隆間骨折在80歲以上高齡老人所占比例更高[1]。良好的營養狀況是老年骨折患者術后康復的基本條件,調查顯示[2],40%~55%的骨折患者合并營養不良,進而致切口不愈合、壓力性損傷、深靜脈血栓等并發癥增加,影響患者術后肢體功能康復。營養不良已成為骨折患者術后功能差、死亡率高的主要原因[3]。老年人代謝功能和器官功能減退,而骨折又使機體處于高代謝和應激狀態,因此對其營養觀察尤為重要。追蹤護理模式是指醫務人員根據追蹤的方法對患者建立疾病長期管理方法。與家庭延續護理不同,追蹤護理模式強調對患者進行全程追蹤調查,即從患者角度“聽”服務,從評審者角度“看”服務,更能體現“患者安全”和“以患者為中心”的現代護理服務理念[4]。本研究將追蹤護理模式引入至老年股骨粗隆間骨折患者的術后護理,旨在觀察對患者術后影響狀況的改善作用。
1 資料與方法
1.1一般資料 選擇2017年1月-2018年7月在我院行手術治療的94例老年股骨粗隆間骨折患者作為研究對象。納入標準:年齡≥60歲;經X線攝片確診為股骨粗隆間骨折;入院時間≤3 d;意識清晰,有獨立溝通能力。排除標準:合并惡性腫瘤、結核病等慢性消耗性疾病者;骨折前有消化道疾病;認知功能障礙或癡呆。按照隨機數字表法將患者分為觀察組對照組,各47例,兩組患者在入組時被告知研究方案,并簽署知情同意書。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性,見表1。

表1 兩組患者一般資料比較 例
1.2方法 對照組給予常規術后護理,責任護士按照飲食醫囑對患者及家屬進行健康教育,必要時請營養師一同會診,康復師對患者進行術后康復指導。出院后責任護士對患者進行電話或門診隨訪,囑家屬監督患者飲食和康復鍛煉的依從性,遇到疑問及時與責任護士聯系,由責任護士給予解答或反饋給主管醫生。觀察組給予追蹤護理模式,具體觀察內容如下。
1.2.1成立觀察小組 由1名營養師、1名康復師、1名主治醫師和2名責任護士組成,主治醫師負責患者術后并發癥處理,營養師負責評估患者營養指標和制定營養方案,康復師負責指導患者術后功能鍛煉,責任護士負責全程追蹤管理。
1.2.2營養目標 以《中國居民膳食營養素參考攝入量》[5](2013 修訂版)和《中國居民平衡膳食寶塔》[6]作為指導原則,結合老年患者實際情況,制定膳食標準。
1.2.2.1鈣攝入 每日鈣供應量應達到2 000~2 500 mg,選擇豆制品、乳制品、魚類、含產品作為主要食物搭配,必要時可給予鈣劑補充。
1.2.2.2維生素D攝入 指導患者多食用瘦肉、蛋黃、動物內臟、魚肝油、堅果等富含維生素D的食物。
1.2.2.3蛋白質攝入 結合體質量和運動情況,每日蛋白質攝入量應為男性60~65 g,女性50~55 g,選擇牛奶、家禽、蛋類、豆類等富含優質蛋白的食物。
1.2.2.4注意事項 強調患者多飲水,但是避免飲茶或咖啡。避免進食影響鈣吸收的食物,如草酸、膳食纖維等;忌煙忌酒,忌刺激和生冷食物。進食時應細嚼慢咽。在制定營養目標時,與家屬溝通,結合患者喜好調整膳食。
1.2.3康復鍛煉
1.2.3.1肌肉鍛煉 術后第1~3周,指導患者進行股四頭肌等長收縮和舒張訓練,避免膝關節粘連。要求家屬協助患者進行足趾關節活動,避免水腫。在此階段,一般不進行骨折部位的上下關節活動。
1.2.3.2非固定關節活動 術后第3~8周,指導患者進行骨折部位上下關節活動,同時增加股四頭肌的鍛煉強度。
1.2.3.3下地行走 術后第8~12周,囑患者借助雙拐或輔助設備負重行走鍛煉(開始時避免患肢行走),鍛煉2周后進行單拐患肢負重行走,初始負重強度為10 kg,以后5 kg開始遞增。
1.2.4追蹤管理 住院期間患者每日對患者進行評估,包括測量體質量,了解飲食情況等。出院后責任護士每周對患者進行1次電話隨訪,了解患者體重變化、飲食情況和康復鍛煉依從性。責任護士每周將患者信息上報至觀察小組,觀察小組根據患者的情況及時調整食譜和鍛煉內容。
1.3觀察指標 于觀察前、觀察后4周、觀察后8周對各項指標進行評估。
1.3.1營養狀況的評估 采用微型營養評估量表(Mini nutritional assessment,MNA)評估患者營養狀況。MNA是由瑞士Guigoz教授于1996年編制完成,國內學者何夏陽[7]將其應用于中國老年患者的營養篩查。MNA共包括人體測量、整體評價、膳食評價、主觀評價4個維度共計18個項目,總分30分,<17分代表營養不良,17~<24分代表存在營養不良的風險,≥24代表營養狀況良好。經檢驗,MNA的Cronbach′s α系數分別為0.711,信效度良好。
1.3.2血液學指標和人體測量學指標 血液學指標包括白蛋白(ALB)、前白蛋白(PA)、血紅蛋白(Hb);人體測量學指標包括體質量指數(BMI)、上臂圍肌(AMC)、肱三頭肌皮膚褶皺厚度(TSF)。
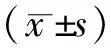
2 結果
2.1兩組患者觀察前后MNA得分比較 兩組患者人體測量、整體評價、膳食評價、MNA總分時間主效應和觀察主效應差異有統計學意義(P<0.05),即人體測量、整體評價、膳食評價、MNA總分隨時間變化而變化;膳食評價、MNA總分的觀察因素和時間因素存在交互效應(P<0.05)。從時間點看,觀察第4周,觀察組膳食評價、MNA總分明顯高于對照組;觀察第8周,觀察組人體測量、膳食評價、MNA總分明顯高于對照組,差異有統計學意義(P<0.05),見表2-3。

表2 兩組患者觀察前后MNA得分比較 分

表3 兩組患者干預前后MNA得分交互效應
2.2兩組患者人體測量學指標比較 觀察前兩組BMI、AMC、TSF比較差異無統計學意義(P>0.05)。觀察8周,兩組BMI、TSF較觀察前明顯增加(P<0.05),其中觀察8周時觀察組BMI、TSF明顯高于對照組,差異有統計學意義(P<0.05),見表4。

表4 兩組患者人體測量學指標比較
2.3兩組患者血液學指標比較 觀察前,觀察組和對照組ALB、PA、Hb比較差異無統計學意義(P>0.05)。觀察8周,兩組ALB、PA、Hb較觀察前明顯增加(P<0.05),其中觀察8周時觀察組ALB、PA、Hb明顯高于對照組,差異有統計學意義(P<0.05),見表5。

表5 兩組患者血液學指標比較
3 討論
3.1老年股骨粗隆間骨折患者術后營養支持的重要性 老年人常因消化功能減弱、食欲減退等原因存在營養不良,骨折和手術創傷又會加重營養不良情況,導致其免疫功能降低,不利于術后康復,并增加術后并發癥發生風險。研究[8]表明,血清白蛋白<35 g/L的患者術后1年死亡率明顯高于白蛋白正常的患者,說明營養狀況與術后死亡率有關。美國骨科醫師協會[9],對股骨骨折患者進行營養支持可以顯著降低術后感染率和病死率。股骨骨折的老年患者術后處于應激狀態,體內蛋白質分解加速,出現負氮平衡,因此對其進行有效營養觀察至關重要[10]。宗昱瑋等[11]認為,有效的飲食護理管理可以使患者早期獲得營養支持,進而促進術后康復。
3.2追蹤護理模式對老年股骨粗隆間骨折患者營養狀況的改善作用 追蹤護理模式作為一種過程管理方法,在多種慢性疾病的健康管理中發揮重要作用。與傳統護理方法不同,追蹤方法強調動態評估,通過收集各種信息數據,分辨優先關注流程,從而制定更有針對性的護理措施。骨折術后1周是康復的關鍵,也是各種并發癥的高發期,此階段的營養支持護理非常重要。本研究中,由營養師設定營養目標;根據《平衡膳食寶塔》等指南,同時兼顧了老年人群的實際情況制定膳食標準。如我國成年人每日鈣供給量為1 000 mg,但是老年人群存在骨質流失,加上骨折術后對鈣需求量增加,因此設定每日鈣供給量為2 000~2 500 mg。老年人咀嚼和消化功能減退,因此建議家屬多給予豆制品、奶制品等容易吸收的食物。營養師設定了營養目標,責任護士對患者進行追蹤護理,通過觀察或與患者交談,及時了解患者心態變化,使整個護理方案更具有可行性和科學性。
3.3追蹤護理模式對老年股骨粗隆間骨折患者身體指標的提升作用 骨折患者術后營養支持是個長期過程,需要建立長期有效的管理方法。本研究采用的追蹤護理模式,小組成員包括營養師、康復師、骨科醫師和責任護士,根據患者的各項功能制定營養計劃和康復鍛煉計劃,并由責任護士進行追蹤隨訪,通過對患者及家屬持續監督,確保整個護理觀察的延續性。馬艷會等[12]對食管癌放療患者實施追蹤護理模式,結果發現觀察后觀察組BMI、TSF、肌肉周徑(MAMC)經明顯高于對照組,證實了追蹤護理模式對患者營養狀況的改善作用。本研究對老年股骨粗隆間骨折患者進行基于膳食平衡和功能鍛煉的追蹤護理模式,結果發現觀察8周后觀察組BMI、TSF、ALB、PA、Hb明顯高于對照組,說明追蹤護理模式可以提高身體指標和改善營養狀況。這是因為追蹤護理模式以關注健康為宗旨對患者進行監督和管理,更容易獲取患者的信賴并提高患者的依從性。
3.4本研究局限性 由于本院醫務人員偏少,在實施追蹤護理模式時僅考慮了營養觀察和功能鍛煉;老年患者多伴有焦慮、抑郁等不良情緒,護理過程中加入心理咨詢師聯合觀察是否會取得更好的營養支持效果仍需要驗證;本院為地市級醫院,患者多為本地居民,對其他地區或少數民族地區是否有指導意義尚需研究;樣本量偏少,追蹤護理模式對老年骨折患者營養支持的作用需要大樣本、多中心研究驗證。
綜上所述,追蹤護理模式可以提高老年股骨粗隆間骨折患者各項營養指標,改善患者的營養狀況,對促進患者術后康復具有重要意義。

