活血化濁湯聯合依達拉奉治療腦梗死的臨床療效觀察
王 東
河南省平輿縣人民醫院中醫內科 463400
腦梗死亦被稱之為缺血性腦卒中,患者因腦部血液循環障礙所致的腦組織缺氧、缺血,其腦神經細胞壞死,造成患者伴有神經功能障礙癥狀[1]。本研究主要針對腦梗死患者分析活血化濁湯與依達拉奉聯合治療的臨床效果。
1 資料與方法
1.1 臨床資料 選擇2018年1月—2019年1月于我院接受腦梗死治療的患者84例,采用奇偶法將其分為實驗組(n=42)與參照組(n=42)。其中實驗組男25例,女17例。年齡46~83歲,中位年齡(63.85±10.44)歲。腦梗死發病時間1~9d,中位發病時間(4.79±1.35)d。參照組男27例,女15例。年齡47~85歲,中位年齡(63.87±10.43)歲。腦梗死發病時間1~10d,中位發病時間(4.82±1.34)d。2組患者年齡、性別、腦梗死發病時間等基線資料比較,差異無統計學意義(P>0.05),本研究分組方式通過可比性校驗。納入標準:(1)患者經顱腦影像學檢查確診為腦梗死;(2)患者家屬知曉本研究,自愿簽署相關協議;(3)病情處于穩定期階段。排除標準:(1)伴有出血征象;(2)既往腦梗死病史;(3)合并其他腦部疾病[2]。
1.2 方法 參照組采用依達拉奉(國藥集團國瑞藥業有限公司,國藥準字H20080056)治療,靜脈滴注1次/d,30mg/次[3]。實驗組行活血化濁湯與依達拉奉聯合治療,在參照組基礎之上給予患者活血化濁湯,方劑:天麻20g、三棱12g、葛根12g、法半夏20g、甘草6g、川芎15g、紅花12g、膽南星10g、茯苓15g、莪術15g、白術15g,橘紅12g、桃仁15g、白芷10g[4]。上述藥物加水煎煮,每日早晚口服半劑。全部患者均持續治療1個月。
1.3 觀察指標 應用《中風病辨證診斷標準》評價患者治療前及治療后1個月癥狀積分,滿分5分,分數越高表明患者病情越嚴重;通過《美國國立衛生研究院卒中量表(NIHSS)》評價患者神經障礙情況,滿分42分,分數與患者神經障礙程度呈正比。腦梗死臨床療效:顯效為患者腦梗死癥狀完全改善,神經功能障礙全部消失;有效為患者經治療臨床癥狀有所好轉,神經功能障礙基本消失;無效為上述效果未達到。
1.4 統計學方法 數據錄入SPSS19.0軟件進行分析,計量資料采用(均數±標準差)表示,行t檢驗。計數資料采用[n(%)]表示,行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 2組患者治療前、后癥狀積分比較 治療前2組患者癥狀積分未見明顯差異(P>0.05),2組治療后癥狀積分均有所下降,但實驗組治療后癥狀積分低于參照組,差異有統計學意義(P<0.05)。見表1。
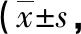
表1 2組患者治療前、后癥狀積分比較分)
2.2 2組患者治療前、后NIHSS積分比較 2組患者治療前NIHSS積分未見明顯差異,2組治療后NIHSS積分均有所降低,實驗組治療后NIHSS積分低于參照組,差異有統計學意義(P<0.05)。見表2。
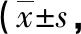
表2 2組患者治療前、后NIHSS積分比較分)
2.3 2組患者臨床療效比較 實驗組腦梗死臨床療效(95.24%)高于參照組(78.57%),差異有統計學意義(χ2=5.125 7,P=0.023 5<0.05)。見表3。

表3 2組患者臨床療效比較[n(%)]
3 討論
腦梗死是當前成年人致殘的主要疾病,受到腦組織缺血缺氧的影響,患者神經功能下降,嚴重危害其生活質量[5]。現階段針對腦梗死患者予以藥物治療,以改善患者的腦梗死癥狀、恢復其神經細胞功能為主要治療目標。本文對腦梗死患者予以活血化濁湯與依達拉奉聯合治療,其結果顯示,2組患者腦梗死治療后癥狀積分及NIHSS積分均有所降低,但實驗組治療后兩項積分均低于參照組,實驗組腦梗死臨床療效高于參照組。依達拉奉作為腦神經保護劑藥物,能夠激活患者神經細胞,多應用于腦梗死發病早期[6]。依達拉奉在進入患者體內后,能夠增加患者梗死病灶腦血流量,從而促進患者的腦部血液再灌注,進而緩解其神經功能損傷癥狀[3]。在此基礎之上聯合應用活血化濁湯,方劑中半夏與橘紅具有理氣化痰的作用;茯苓與川芎可活血健脾;天麻與三棱能夠行氣化瘀;莪術、白芷具有清熱疏風的效果;蔓荊子與葛根能夠生津疏風[7]。上述諸藥和合共奏活血化瘀、解毒祛風、通竅行氣的重要作用。同時,現代科學亦表明,半夏可激活患者的迷走神經,并調節患者內分泌情況,其臨床應用效果顯著。
綜上所述,給予腦梗死患者活血化濁湯與依達拉奉聯合治療,能夠緩解患者病情,促進其神經元細胞功能早日恢復,因此,具有臨床推廣及應用的優勢。

