硬膜外麻醉無痛分娩的臨床觀察
侯向華,賈海軍
(忻州市人民醫院,山西 忻州 034000 )
分娩是每個女性都必須經歷的過程,分娩過程中難以忍受的疼痛也令每一位女性談虎色變,因此無痛分娩成為每一個孕產婦的救命稻草。為每一位孕媽媽提供一個安全有效的分娩技術,是每一個產科醫師的職責。目前主要采用笑氣吸入、硬膜外麻醉、分娩鎮痛儀等方法[1]。效果最好的是硬膜外麻醉下的無痛分娩。本文旨在探討硬膜外麻醉無痛分娩對產程進展、分娩方式及母嬰健康的影響。報告如下。
1 資料與方法
1.1 一般資料
選擇2017年1月—2018年12月60 例初產婦,隨機分為觀察組和對照組,每組30 例。觀察組采用硬膜外麻醉下經陰道分娩,對照組采用自然陰道分娩。觀察組年齡20~36 歲;對照組年齡20~40 歲。
1.2 納入及排除標準
納入標準:均符合陰道試產條件。排除標準:產婦不能配合者(如精神病者、精神病發作期、嚴重神經官能癥等);敗血癥、全身化膿性或者化膿性感染者,穿刺點有感染或腫瘤等不適合做椎管內穿刺者;中樞神經系統疾病者(腦膜腦炎、脊髓灰質炎、顱內壓增高及嚴重頭痛者);脊柱畸形(畸形部位在腰部者)、隱性脊柱裂、椎間盤滑脫、椎管狹窄史、椎管腫瘤、脊柱外傷手術史;嚴重肥胖穿刺點無法標清者;凝血功能異常及長期口服抗凝藥者。
1.3 方法
1.3.1 麻醉前準備工作
觀察組產婦進入臨產時麻醉醫師對孕婦肌力進行評級。同時與患者及家屬充分溝通,內容包括分娩疼痛對產婦的影響、無痛分娩可以達到的效果、無痛分娩不等于一定可以自然分娩、無痛分娩可能產生的不良反應和需要進行的配合以及產生的費用。產婦或家屬簽署無痛分娩知情同意書。
1.3.2 麻醉方法
待宮口開大3 cm,選擇L2~L3間隙行硬膜外穿刺,向頭側置管3~4 cm,并在回抽確認硬膜外導管未進入蛛網膜下腔或血管后,采用負荷量+持續背景計量+患者自控硬膜外鎮痛泵(總量200 mL,含0.84%羅哌卡因)的給藥模式。負荷量0.1%羅哌卡因注射液8 mL,每毫升含芬太尼1 μg緩慢靜脈推注,麻醉平面控制在T10以下。然后按此方法配藥接鎮痛泵,以6 mL/h泵入,根據患者視覺模擬評分(VAS)酌情追加,待宮口開全后關閉鎮痛泵。有會陰側切者待胎兒娩出后,硬膜外腔再次注入泵內局麻藥8 mL,并行會陰側切縫合。
1.3.3 產程觀察
兩組均嚴密觀察宮縮及胎心變化,對產程中宮縮乏力者均給予縮宮素加強產力,同時簽署靜脈滴注縮宮素知情告知書。麻醉后患者在待產室需由專職助產士看管,嚴密觀察產程進展及胎心變化。
1.4 觀察指標
記錄兩組產程時間、分娩方式、新生兒窒息率及產后出血率。新生兒出生后采用Apgar評分系統,該評分法是以新生兒出生后1 min內的心率、呼吸、肌張力、喉反射及皮膚顏色為依據,每項為0~2 分,滿分10 分,0~3 分為重度窒息,4~7 分為輕度窒息,8~10 分為正常新生兒。
1.5 統計學方法
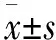
2 結 果
2.1 產程觀察
觀察組產婦從宮口開大3 cm到宮口開全時間(活躍期)為1~4 h,平均2.67 h;對照組為2~6 h,平均5.67 h。兩組比較差異有統計學意義(t=9.028 0,P<0.05)。兩組第二產程比較差異有統計學意義(t=2.659 9,P<0.05)(見表1)。

表1 兩組產程比較
2.2 分娩方式
觀察組剖宮產3 例(10.00%),對照組剖宮產7 例(23.33%),兩組比較差異無統計學意義(χ2=1.08,P>0.05)。
2.3 新生兒
兩組Apgar評分為8~10分,均正常。兩組新生窒息率和產后出血率均為零。
3 討 論
分娩過程痛苦而漫長,但往往被人們認為是“正常過程”而被忽視,造成痛閾值低的產婦出現自殺或抑郁。2018年國家衛健委醫政醫管局發布《關于開展分娩鎮痛試點工作的通知》,讓分娩鎮痛這個“奢侈品”可以成為大家的“必需品”,但是如何為每一個孕產婦提供安全有效的服務是產科的研究熱點。硬膜外麻醉無痛分娩是比較安全的,但不乏無痛致宮縮乏力等報道。我院在麻醉科的大力支持下,對30 例符合陰道試產的初產婦進行了硬膜外麻醉的無痛分娩,結果顯示:觀察組從宮口開大3 cm到宮口開全時間明顯短于對照組,兩組比較差異有統計學意義(P<0.05);觀察組第二產程較對照組明顯縮短,兩者比較差異有統計學意義(P<0.05);兩組剖宮產率比較差異無統計學意義(P>0.05);兩組新生兒窒息率和產后出血率均為零。與顧麗芳等[2]報道結論一致。提示在一個良好的團隊合作下,使用低濃度局麻藥(平時剖宮產局麻藥量的1/10)進行椎管內麻醉,可以有效地阻斷分娩痛的傳導通路,達到鎮痛的目的,同時一個良好的團隊加之精心的產程觀察可以避免新生兒窒息及產后出血的發生。
綜上所述,硬膜外麻醉無痛分娩安全有效,可以有效地縮短第一產程,同時不影響母嬰安全。

