高血壓合并焦慮抑郁病人血壓變異性與血漿腎素活性、醛固酮水平的關系
崔淑嫻,赫連曼,趙海鷹
高血壓是一種心身疾病,國內流行病學調查顯示,焦慮、抑郁病人合并高血壓的發生率分別為11.6%~38.5%和5.7%~15.8%[1]。一項國外薈萃分析表明,在高血壓人群中焦慮患病率為8.9%~55.3%[2],焦慮病人高血壓患病率為一般人群的2~3倍[3]。焦慮、抑郁通過多種機制參與高血壓的發病過程,如腎素-血管緊張素-醛固酮系統(renin-angiotensin-aldosterone system,RAAS)激活[4-5],交感神經亢奮[6-7],垂體-下丘腦-腎上腺軸功能紊亂[8]等。高血壓合并焦慮抑郁病人臨床癥狀無特異性,可表現為頭暈、乏力、心悸、胸悶、煩躁不安、睡眠障礙等多種癥狀,血壓波動性大,常規降壓治療收效甚微,更易形成難治性高血壓。了解該類病人血壓變異性(blood pressure variability,BPV)及RAAS的改變,可以為臨床降壓藥物的優化選擇提供指導。本研究觀察高血壓合并抑郁焦慮病人全天BPV的特點,檢測血漿腎素活性(plasma renin activity,PRA)、醛固酮(adlosterone,ALD)水平的變化情況,現報道如下。
1 資料與方法
1.1 觀察對象 選取2016年3月—2018年6月在河南省人民醫院高血壓科住院,且明確診斷為高血壓合并抑郁焦慮病人186例為高血壓并焦慮抑郁組,男88例,女98例,年齡23~68(49±12)歲。原發性高血壓(essential hypertension,EH)病人153例為原發性高血壓組,男79例,女74例,年齡25~70(46±13)歲。所有入組病人均排除其他繼發性高血壓疾病。高血壓診斷參照2013年《中國高血壓防治指南的診斷標準》。本項研究已通過河南省人民醫院倫理委員會審查。所有入組病人自愿參與研究,簽署知情同意書。
1.2 焦慮抑郁狀況測評 所有入組高血壓病人均通過仔細問診, 了解個性特征及有無焦慮抑郁病史, 同時采用漢密爾頓焦慮量表(HAMA) 評分和漢密爾頓抑郁量表(HAMD)評分(17項版)對病人進行焦慮抑郁狀況測評。合并焦慮判定方法: 現場HAMA評分≥11分; 既往有焦慮人格特征或有反復出現的焦慮相關癥狀。合并抑郁判定方法: 現場HAMD評分≥13分; 既往有抑郁人格特征或有反復出現的抑郁相關癥狀。高血壓同時合并HAMA和(或)HAMD評分大于上述標準,且排除其他繼發性高血壓病變者診斷為高血壓合并焦慮抑郁。
1.3 24 h動態血壓監測 病人入院后采用無錫中健科儀有限公司 24 h 動態血壓監測儀,進行無創動態血壓監測,白晝時間為06:00~22:00,夜間為 22:00 至次日06:00,測量間隔白晝為15 min,夜間為 30 min。24 h獲取數據的成功率為 85%以上,病人在每次測量時前臂放于體側,保持靜止,避免說話及肢體活動。以各時間段血壓的變異系數(coefficient of variation,CV)作為血壓變異性(BPV)的指標,包括 24 h收縮壓(24 hSBP) 變異(24 hSCV)及24 h舒張壓(24 hDBP) 變異(24 hDCV);白晝SBP變異(dSCV)及DBP 變異(dDCV);夜間SBP 變異(nSCV)及DBP 變異(nDCV)。
1.4 血漿PRA與ALd檢測 入院前未服用降壓藥的病人,于入院后第2天清晨06:00~08:00平臥2 h后采血查臥位PRA與Ald水平,然后于08:00~10:00站立2 h后采血查立位PRA與ALD。既往服用鈣離子拮抗劑、血管緊張素轉換酶抑制劑、血管緊張素Ⅱ受體拮抗劑或β-受體阻滯劑的病人需停藥2周,服用利尿劑的病人需停藥4周,給予維拉帕米緩釋片0.12~0.24 g/d和(或)特拉唑嗪2~8 mg/d洗脫后再行PRA與Ald水平測定。所有指標采用放射免疫法檢測。
2 結 果
2.1 兩組臨床資料比較 兩組之間性別、年齡、體質指數、肌酐、空腹血糖、血脂、尿酸之間比較差異無統計學意義(P>0.05)。詳見表 1。
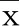
表1 兩組病人臨床資料比較(±s)
2.2 兩組血壓變異系數比較 收縮壓:與原發性高血壓組相比,高血壓并焦慮抑郁組24 hSCV、dSCV均明顯高于原發性高血壓組(P<0.01),夜間nSCV與原發性高血壓組比較,差異有統計學意義(P<0.05)。舒張壓:高血壓并焦慮抑郁組24 hDCV、dDCV明顯高于原發性高血壓組,夜間nDCV與原發性高血壓組比較差異有統計學意義(P<0.001)。詳見表2。
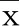
表2 兩組病人血壓變異系數比較(±s) 單位:%
2.3 兩組病人PRA及ALD的變化 高血壓并焦慮抑郁組臥位PRA及ALD均明顯升高,立位2 h后PRA與ALD也高于原發性高血壓組,差異均有統計學意義(P<0.05或P<0.01)。詳見表3。
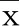
表3 兩組臥位、立位PRA及Ald的變化比較(±s)
3 討 論
目前,高血壓合并焦慮抑郁病人日漸增多,且發生率有逐年增高的趨勢。研究顯示,焦慮、抑郁與高血壓發病有較強的相關性,焦慮使非高血壓人群患高血壓風險增加約2倍,抑郁使非高血壓人群患高血壓風險增加約 3.5 倍[3]。高血壓專科門診就診病人中常伴有精神癥狀,高血壓病人中抑郁、焦慮、睡眠障礙的檢出率為5%、40%和60%,高血壓患病率隨著抑郁焦慮情緒和睡眠障礙程度的加重而升高[9-10]。我科住院病人中高血壓合并焦慮抑郁的比例達50%以上,且多為難治性高血壓,因血壓不易控制病人多反復到多家醫院就診,反復更換不同種類的降壓藥物,給家庭造成沉重的經濟負擔。病人常有以下臨床特征:血壓波動性較大,嚴重時呈發作性血壓升高,血壓突發升高時常伴隨一系列軀體化癥狀,如頭痛、頭暈、出汗、胸痛、心悸、瀕死感等,臨床表現酷似嗜鉻細胞瘤[11-12]。發作頻率從數天、數月1次到每天數次不等,每次持續時間從幾分鐘至幾天不等,發作間期血壓正常或輕度升高,或間斷、持續出現的頭暈、乏力、胸悶、睡眠障礙等非特異癥狀。血壓的大幅波動導致BPV增大,BPV與高血壓導致的心臟損害和動脈硬化、微量白蛋白尿和腎功能損害、心血管事件發生率和死亡率均有密切關系[13]。為探討高血壓并焦慮抑郁病人24 h血壓變異的特點,本研究采用動態血壓儀監測病人白晝、夜間不同時段血壓的變化,研究發現高血壓合并焦慮抑郁組24 hSCV、24 hDCV、 nSCV、dDCV均高于原發性高血壓組(P<0.01),尤其dDCV與nDCV與原發性高血壓組比較差異有統計學意義(P<0.001),提示高血壓合并焦慮抑郁病人血壓波動性大于原發性高血壓病人,尤其夜間血壓波動更大,這可能是導致夜間心腦血管事件高發的重要因素。基于上述研究,在降壓藥物的選擇上要優先選擇長效制劑,保證24 h血壓平穩,通過改善BPV,恢復血壓變化的正常節律,最大限度減少心腦血管事件的發生。合并焦慮抑郁病人夜間血壓BPV增大的原因考慮與焦慮抑郁等負性情緒導致睡眠障礙有關,入睡困難、易醒、多夢等癥狀在該類病人中普遍存在,加重了病人的血壓波動性。
國外研究顯示,RAAS參與了焦慮抑郁病人高血壓的發病過程[4-5]。為了解高血壓合并焦慮抑郁病人血漿RAAS的變化,本研究采用放射免疫法檢測186例高血壓合并焦慮抑郁病人與153例原發性高血壓病人血漿PRA、ALD的水平,研究發現,合并焦慮抑郁病人臥位、立位PRA均明顯高于原發性高血壓病人,ALD水平臥位、立位也明顯高于原發性高血壓病人,提示RAAS激活參與了該類病人高血壓的發生與發展。PRA增加使血管緊張素Ⅱ(AngⅡ)及Ald生成增加,AngⅡ使血管收縮,ALD促進了水鈉潴留,二者協同加劇了高血壓的惡性發展。該研究結果也為臨床降壓藥物的優化選擇提供了理論依據,針對病人體內RAAS激活的狀況,臨床選用AngⅡ轉換酶抑制劑、血管緊張素受體拮抗劑或β受體阻滯劑作為降壓藥物的首選,理論上可能是最佳選擇。
高血壓合并焦慮抑郁病人的治療除了常規的降壓藥物之外,非藥物治療及抗抑郁焦慮的治療也是非常重要的環節,通過心理疏導,調整病人心態,正確對待疾病及生活中的各種矛盾,減輕精神壓力。通過自我調節仍不能改善病情時可給予5-羥色胺(5-HT)再攝取抑制劑及苯二氮卓類藥物進行干預。通過以上治療措施,大部分病人可以改善臨床癥狀,血壓得到良好的控制。

