新型冠狀病毒肺炎的臨床與CT特征初步觀察
李小虎 邱曉輝 張金平 曾小松 徐啟中 黃國權 賀克武 馬宜傳 吳宗山 史恒峰 袁玉山 劉 斌 余永強*
(1.安徽醫科大學第一附屬醫院放射科 安徽省影像診斷醫療質量控制中心,合肥 230022;2.亳州市第一人民醫院放射科,安徽亳州 236800;3.銅陵市人民醫院放射科,安徽銅陵 244000;4.安徽醫科大學附屬宿州醫院放射科,安徽宿州 234000;5.安徽醫科大學附屬巢湖醫院放射科,安徽巢湖 238001;6.蕪湖市第二人民醫院放射科,安徽蕪湖 241001;7.合肥市第一人民醫院放射科,安徽合肥 230001;8.蚌埠醫學院第一附屬醫院放射科,安徽蚌埠 233004;9.安徽醫科大學附屬六安醫院,安徽六安 237005;10.安徽醫科大學附屬安慶醫院放射科,安徽安慶 246003;11.阜陽市人民醫院放射科,安徽阜陽 236000)
2019年12月以來,中國湖北省武漢市陸續發現了多例新型冠狀病毒肺炎(COVID-19)患者,隨著疫情的蔓延,我國其他地區發現了此類病例[1-2]。COVID-19臨床以發熱為主要表現,可伴有干咳、乏力等,部分患者可出現呼吸困難,腹瀉等癥狀,可進展為急性呼吸窘迫綜合征、膿毒癥休克和出凝血功能障礙等癥狀,嚴重者可致患者死亡。筆者回顧性分析安徽省確診的COVID-19患者26例,初步探討其臨床表現和CT影像學特征,提高對本病的認識。
1 對象與方法
1.1 研究對象
回顧性分析2020年1月 至2020年2月安徽省26例COVID-19確診患者的臨床和影像學資料。全部患者均符合《新型冠狀病毒感染的肺炎治療方案》(試行第六版)[3]中的確診標準,標本(咽拭子、痰)COVID-19核酸檢測陽性。26例患者中,男性16例,女性10例,患者年齡8~60歲,中位年齡40.5歲。
1.2 儀器與方法
采用Toshiba Aquilion 64排CT, GE Light Speed排CT,GE Optima CT540 16排CT,管電壓120 kVp,電流120~200 mAs,層厚5 mm,矩陣512×512,間隔2 mm,掃描范圍由肺尖到肋膈角連續掃描。肺部標準窗(窗寬1600 HU,窗位-500 HU),縱隔窗(窗寬350 HU,窗位50 HU)。所有影像圖像均由2名副主任醫師以上職稱的放射科醫師獨立分析,意見發生分歧時經討論協商取得一致。圖像分析特征包括病變分布、范圍、病變特征及有無胸腔積液、腫大淋巴結等。
2 結果
2.1 臨床特征
26例患者均有流行病學接觸史,就診時臨床表現主要為發熱26例(100%)(入院體溫37.3~38.8 ℃),咳嗽21例(80.8%)、咳痰5例(19.2%)、胸悶3例(11.5%)、肌肉酸痛和乏力14例(53.8%)、頭疼4例(15.4%)、腹瀉或嘔吐癥狀分別為3例(11.5%)、2例(7.7%)。實驗室檢查白細胞計數正常15例(57.7%),高于正常4例(15.4%),低于正常7例(26.9%)。淋巴細胞計數減少10例(38.5%)。15例(57.7%)患者C反應蛋白升高,8例患者進行降鈣素原檢查(6例正常,2例減低)。6例患者進行了D二聚體檢測,其中2例升高。
2.2 影像學特征
26例COVID-19患者初診胸部CT均有異常,6例(23.1%)表現為單側肺葉病變,以胸膜下分布為主;20例(76.9%)雙側肺葉受累。26例患者均有不同程度的肺內病變,其中6例(23.1%)患者雙肺所有肺葉、肺段均受累;局灶性病例中以右肺下葉受累最多見10例(38.5%)。右肺病變比左肺病變范圍廣泛的的有18例(69.2%),左肺病變比右肺病變范圍廣的有8例(30.8%);下葉病變比上葉病變廣泛的有16例(61.5%),上葉病變比下葉病變范圍廣有4例(15.4%),上下部分病變范圍大致相當的有6例(23.1%)。
26例COVID-19患者可見下述一種或多種征象:磨玻璃影像(ground glass opacity,GGO)16例(61.5%),以胸膜下分布為主(圖1A);6例(23.1%)表現為GGO合并局灶實變影(圖1B,C);10例(38.5%)為小斑片狀邊緣模糊密度增高影像(圖1E,F);7例(26.9%)為大片狀實變影;8例(30.8%)可見網格狀或纖維條索影(圖1D,G,H);5例(19.2%)患者可見血管束增粗和血管穿行(圖1B);4例(15.4%)患者可見空氣支氣管征象(圖1C);1例(3.8%)患者可見右側少量胸腔積液,本組病例中均未見縱隔及肺門淋巴結腫大。
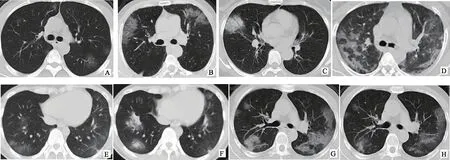
圖1 病例CT表現
3 討論
新型冠狀病毒(SARS-COV-2)屬于β屬的新型冠狀病毒,有包膜,顆粒呈圓形或橢圓形,常為多形性,直徑60~140 nm。該病可經呼吸道飛沫傳播,亦可通過接觸傳播,發病率高,傳染迅速[3-5]。目前所見的傳染源主要是COVID-19患者,人群普遍易感,老年人及有基礎疾患者感染后較重,兒童及嬰幼兒也有發病。臨床診斷疑似COVID-19不能單純依靠影像表現,需綜合考慮患者臨床特征和流行病學史[3]。本組26例患者具有以下共同的臨床表現:以發熱、咳嗽為主要癥狀,可伴有肌肉酸痛、乏力、腹瀉或嘔吐癥等癥狀,這與早期報道[6-9]的COVID-19臨床特征一致。
影像學檢查在COVID-19診斷、治療評價及隨訪中發揮著重要的作用,根據本組26例患者的CT影像學資料分析結果,初步總結COVID-19的CT影像表現為:病變多肺段、肺葉分布,雙側病變為主,范圍較廣泛,中外肺野及胸膜下多見;病變形態多為斑片狀、節段或亞段性GGO病灶為主,也可見GGO伴實變影,病變內可見空氣支氣管征或血管增粗。胸腔積液及淋巴結腫大少見。GGO是COVID-19在胸部CT所見的主要影像學特征表現,以兩肺外周胸膜下受累多見,這與以往研究[10]報道的病毒性肺炎病毒早期主要累及終末細支氣管和呼吸細支氣管周圍的肺實質,進一步累及整個肺小葉以及彌漫性肺泡損傷等病理機制有關。GGO的病理學基礎由于目前缺乏COVID-19的病理學資料,但SARS-COV-2與SARS冠狀病毒85%的同源性,因此可以參考SARS關于GGO的病理基礎為肺泡壁增厚,肺泡內漿液性炎性滲出所致[11]。
COVID-19首先需要與病毒以外的肺炎(支原體肺炎及細菌性肺炎)進行鑒別[8],例如支原體肺炎兒童常見,多見支氣管壁增厚,細支氣管樹芽征及肺門淋巴結腫大。細菌性肺炎多為葉段或亞節段性實變。COVID-19特別需要與其他病毒性感染肺炎(流感病毒肺炎、副流感病毒肺炎、甲型流感病毒肺炎、禽流感病毒肺炎、重癥急性呼吸窘迫綜合征、中東呼吸綜合征冠狀病毒肺炎、腺病毒肺炎、呼吸道合胞病毒肺炎、巨細胞病毒肺炎和人偏肺病毒肺樣肺炎等)進行鑒別[6-7,10]。
綜上所述,COVID-19的胸部CT表現為多部位、外周、胸膜下、下葉分布的GGO,可伴有實變,胸腔積液及腫大淋巴結少見。CT影像能夠提示COVID-19診斷,這為該病的早期防控、早期診斷及治療提供了重要的依據。

