復發甲狀腺功能亢進癥伴延髓麻痹1例
劉 薇 蘇志燕 王 雪
(首都醫科大學附屬北京同仁醫院內分泌科,北京 100730)
甲狀腺功能亢進癥(hyperthyroidism,以下簡稱甲亢)伴延髓麻痹(bulbar palsy)臨床相對罕見, 急性病例可表現為進行性肌無力,吞咽困難,發音障礙及復視,發病機制尚不明確,亞急性、慢性病例臨床報道更少。現將1例復發甲亢合并亞急性慢性起病的延髓麻痹病例資料整理報告如下,希望借此提高內分泌科臨床醫生對甲亢引起延髓麻痹這一臨床過程的重視,以利早期診斷,提高治療效果、減少不良預后的發生。
1 臨床資料
病史報告:患者男性,27歲。主因“甲亢復發2年,右眼活動受限1年余”于2017年6月26日來首都醫科大學附屬北京同仁醫院門診就診。患者2014年7月于國外診斷為“甲亢”,口服抗甲狀腺藥物治療(不詳),6個月后甲狀腺功能恢復正常,遵醫囑停藥。2015年9月甲亢復發,口服抗甲亢藥物治療(不詳),2016月2月始口服賽治,2016年4月出現右眼活動受限,左上眼瞼下垂,伴眼部異物感,間斷復視,偶心悸,無手顫,體質量無改變。期間堅持口服賽治,未聯合其他藥物。2017年6月外院疑似“甲狀腺相關性眼病”轉來本院就診,當時癥狀同前無改善亦無明顯加重,口服賽治15 mg/d、10 mg/d交替治療。無其他輔助治療藥物,從未使用激素。
查體:神清,精神好,體溫36.3 ℃,呼吸20次/min,脈搏100次/min,血壓 (blood pressure,BP) 120/70 mmHg(1 mmHg=0.133 kPa)。甲狀腺Ⅱ度腫大,質地中等,未及明顯結節,血管雜音(±)。咽反射消失。右眼稍外突,眼球下視、內收受限,仿格雷夫征(Von Graefe)、莫必斯征(Mobius)均陽性,左上瞼下垂。雙肺呼吸音清,未聞啰音,心率(heart rate,HR) 100次/min,律齊,未聞明顯雜音。腹部無陽性體征。手顫陽性,未見脛前黏液性水腫。
輔助檢查:甲狀腺功能8項檢測結果為游離三碘甲腺原氨酸(free triiodothyronine,FT3)5.25 pmol/L(3.5~6.5 pmol/L), 游離甲狀腺素(free thyroxine, FT4)16.31 pmol/L(11.5~22.7 pmol/L),促甲狀腺素(thyrotropin,thyroid-stimulating hormone,TSH)0.006 μIU/L(0.55~4.78 μIU/L), 甲狀腺球蛋白抗體(thyroglobulin antibody, TGA)13.81%(0~115%), 甲狀腺過氧化物酶抗體(thyroid peroxidase antibody, TPoAb)132.1%(0~40%), 促甲狀腺激素受體抗體 (thyroid stimulating hormone receptor antibody, TRAb)16.79(0~1.75)。生物化學指標檢測結果為血鉀K+4.3 mmol/L,空腹血糖(fasting blood glucose, FBG)4.95 mmol/L,肌酐65.8 mmol/L,丙氨酸氨基轉移酶13 U/L,總膽紅素11.2 mmol/L。血常規結果為白細胞8.20×109/L,余均正常。肝炎系列為陰性。頭顱磁共振成像未見明確異常。眼眶冠狀位+水平位電子計算機斷層掃描(computed tomography,CT),雙側眼眶未見異常,未見眼肌增粗(圖1)。核醫學眼眶顯像顯示雙側眼眶區域未見炎性反應活動期表現(圖2)。甲狀腺超聲顯示甲狀腺彌漫病變,血流豐富。骨密度正常。神經內科會診:考慮重癥肌無力(眼肌型),可予嗅吡斯的明治療。
病史補充:結合查體咽反射消失及眼眶CT無眼肌受累改變,臨床不支持甲狀腺相關性眼病。追問患者后補充病史:自2016年4月始間斷出現飲水嗆咳,需小口慢飲,癥狀持續,無明顯進行性加重,無伴隨吞咽困難、咀嚼無力,無發聲障礙、言語困難。
診斷:彌漫性甲狀腺腫伴甲亢(Graves’ Disease,以下簡稱Graves病),甲亢肌病,亞急性延髓麻痹,重癥肌無力(眼肌型),動眼神經麻痹。

圖1 眼眶CT圖像
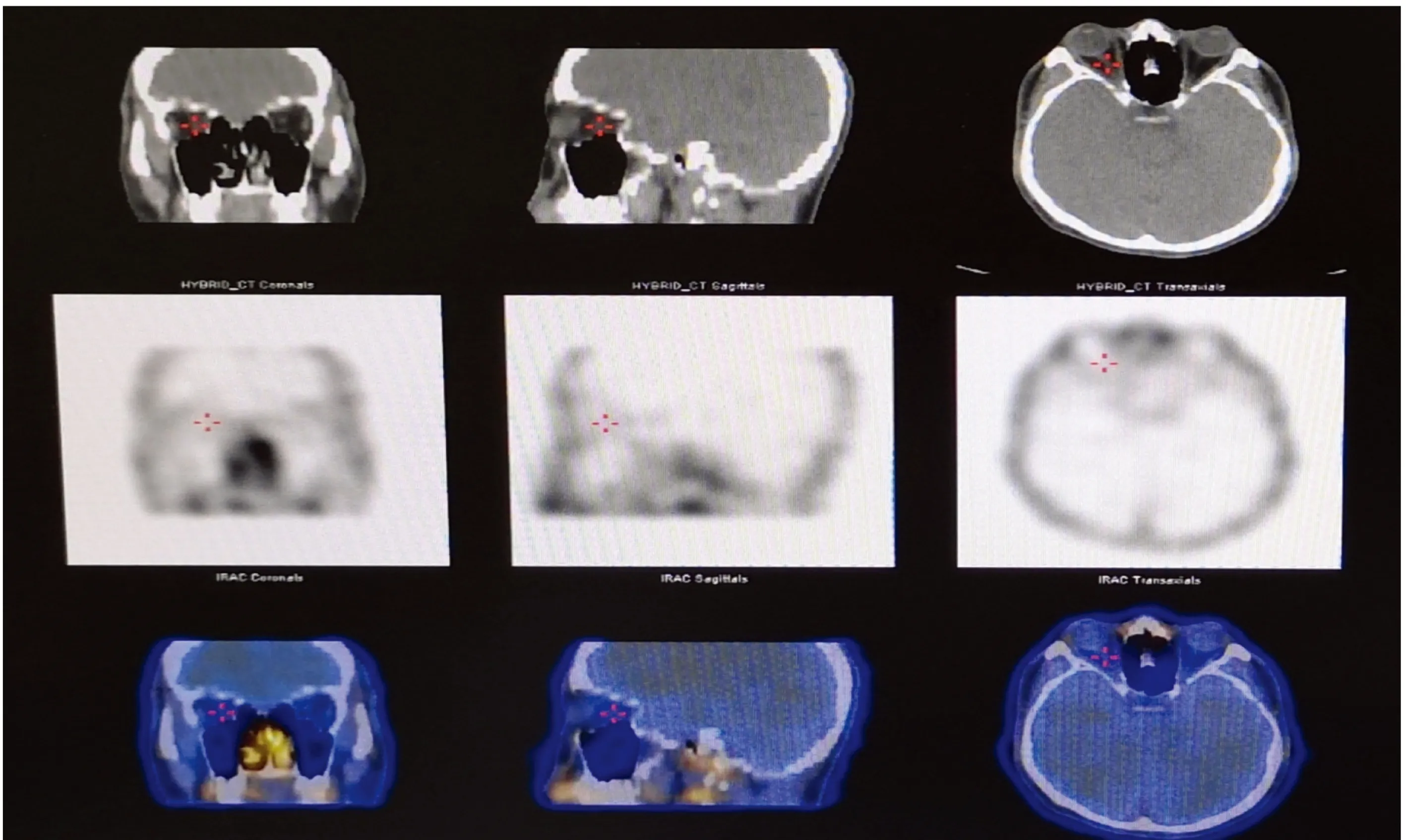
圖2 眼眶奧曲肽顯像
治療:①低鹽低碘飲食(告知患者半流食,注意嗆咳引發誤吸及窒息的風險,如出現飲水嗆咳需急診就診);②戒煙;③戴墨鏡;④每日1次賽治15 mg,10 mg交替;⑤每日兩次美托洛爾25 mg;⑥每日1次氨苯蝶啶50 mg;⑦每日3次溴吡斯的明 60 mg;⑧維生素B1、甲鈷胺、羥苯磺酸鈣營養神經,改善循環;⑨0.9%(質量分數)氯化鈉注射液250 mL+甲強龍500 mg,靜脈點滴,每日1次,連續3 d;第四天起改用醋酸潑尼松每日1次40 mg;⑩輔助法莫替丁、吉法酯、鈣爾奇D、骨化三醇等保護胃黏膜及拮抗激素不良反應;向患者及家屬交代甲亢合并亞急性延髓麻痹的病情嚴重性及激素治療的不良反應。
隨訪:患者在靜脈激素治療后改用口服激素40 mg/d 每月隨訪一次,維持三個月,此后仍每月隨訪1次,逐漸減少激素劑量,激素總療程半年停用。在激素沖擊治療1周后,自覺飲水嗆咳有改善,咽反射可見但仍較弱,眼球活動度改善不著,維持口服激素治療并根據臨床癥狀改善情況逐漸減少激素用量,激素維持治療6個月后完全停用。隨訪過程中咽反射及眼球活動受限逐漸改善,未出現明顯的激素不良反應。至激素停用前眼球活動基本正常,未再主訴飲水嗆咳。甲亢治療維持賽治口服,因患者已為復發病例,且隨訪過程中TRAb滴度一直較高并未能隨甲功正常而恢復正常,賽治截至目前仍低劑量維持。
2 討論
延髓麻痹主要表現為言語困難、發聲障礙、進食困難。急性延髓麻痹主要見于腦卒中、急性延髓灰質炎(腦干型)、急性根神經炎、白喉等;亞急性慢性延髓麻痹常見于肌萎縮側索硬化(運動神經元疾病)、延髓空洞癥、多發性硬化、腦干腫瘤、重癥肌無力等[1]。甲亢并發急性延髓麻痹(亦稱急性甲亢肌病)[2]較罕見,病情進展較快,表現為進行性嚴重肌無力,患者在數周內出現說話、吞咽困難,發音障礙,復視及四肢無力,表情淡漠、抑郁,也可并發甲亢危象,引起呼吸肌麻痹時可見呼吸困難、甚至呼吸衰竭,病勢兇險,其發病機制尚不明確[3]。
國內較早即有文獻[4-5]報道甲亢合并急性延髓性麻痹誤診為腦血管病,經抗甲亢治療后癥狀減輕。2011年國外報道1例52歲男性患者,伴嚴重吞咽困難、發音困難和誤吸病例,經完善檢查后明確診斷為甲狀腺毒癥,抗甲亢治療6周癥狀明顯改善[6]。個案報道同時強調類似案例無特殊療法,多予對癥處理、高營養飲食及支持治療,適當血管擴張藥、神經細胞營養藥、補足熱量、預防感染等,必要時可行氣管切開,鼻飼。而甲亢(甲狀腺毒癥)伴亞急性、慢性起病的延髓麻痹則罕有報道。本文患者有明確的甲亢病史,為甲亢復發病歷,抗甲亢治療較為規律,首次患甲亢及治療過程中無延髓麻痹癥狀,停藥8月甲亢復發,二次治療用藥半年時出現眼部癥狀,以右眼活動受限,左上眼瞼下垂為主訴,仔細追問后患者方告知伴程度較輕的飲水嗆咳,無口齒不清等其他延髓麻痹癥狀,就診時抗甲狀腺藥物尚為中等劑量,FT3、FT4維持正常。臨床特點為原發病控制尚可、積極對癥治療效果欠佳,進展為甲亢并發急性延髓麻痹風險不除外,經與患者充分溝通后啟用激素規律治療,此后癥狀逐漸緩解,抗甲狀腺治療藥物低劑量維持,觀察至目前延髓麻痹癥狀緩解,且未再復發,整體控制良好。
以往有研究[7]對Graves病患者神經病變的病因進行推斷:在一項關于30例Graves患者與50例正常人腓神經運動纖維及F波傳導速度的對照研究中發現,70%的Graves病患者存在神經傳導速度減慢,主要累及F波,由此推斷Graves病患者存在神經病變,以近體端為著,病變性質可能為神經纖維脫髓鞘改變。也有學者[2]認為除高水平的甲狀腺激素對神經組織的直接毒性外,Graves病引起繼發性維生素B1缺乏、導致糖氧化障礙也與甲亢并發延髓麻痹發病有關。此外免疫反應也可能與Graves病并發腦損害有關。甲亢合并延髓麻痹防治方法是早期、規則治療原發病[4]。上述對甲亢合并延髓麻痹發病機制的推斷,更好解釋了本例患者激素治療有效的結論,更多的證據期待在日后的臨床實踐中進一步積累。

