黃連溫膽湯加風藥治療濕熱型胃脘痛臨床研究
肖 劍,邱 博,田紅霞,傅小燕,陳 沖
(1.重慶市開州區中醫院,重慶 開州區 405400;2.重慶市開州區人民醫院,重慶 開州區 405400)
胃脘痛作為臨床常見的內科疾病,上腹近心窩處疼痛是其典型的臨床表現[1]。近年來胃脘痛的發病率不斷上升,其發病因素較多,常常因工作壓力大、暴飲暴食以及情緒等因素誘發[2]。目前西醫對該病的治療還是以抑酸護胃和調整胃腸動力等對癥治療為主,雖能暫時緩解癥狀,但若長期服用上述藥物,治療局限性就會體現出來,患者的耐受性也會隨之降低[3]。脾胃濕熱證是胃脘痛最為常見的證型,傳統中醫認為邪氣內結,濕熱中阻,脾失健運,胃失和降是該病的主要病機,故治療原則應以清熱化濕、理氣止痛,而黃連溫膽湯是中醫傳統燥濕化痰劑之一,在消化疾病的治療中應用廣泛。朱梅萍教授曾指出,治療脾胃相關疾病,用藥應輕靈、藥味宜薄,貴在通達調暢氣機,顧護脾胃為本[4]。本研究旨在探討黃連溫膽湯加風藥治療脾胃濕熱型胃脘痛患者的臨床療效。
1 資料與方法
1.1 病例來源
選取2017年5月-2019年11月在重慶市開州區中醫院(以下簡稱“我院”)接受診治的80例脾胃濕熱型胃脘痛患者作為研究對象,按照隨機數字表法分成實驗組和對照組,每組各40例。40例實驗組中,男23例,女17例,年齡29~35歲,平均年齡為(32.24±1.23)歲,平均病程為(47.54±3.65)個月;40例對照組中,男22例,女18例,年齡29~34歲,平均年齡為(31.98±1.38)歲,平均病程為(46.98±3.29)個月。兩組患者一般資料比較,差異不具有統計學意義(P>0.05)。本研究已得到我院倫理委員會批準。
1.2 診斷標準
1.2.1 西醫診斷標準 參照《消化性潰瘍的中西醫結合診治方案》[5]中關于消化性潰瘍的診斷標準,病程遷延不愈,慢性、周期性、節律性上腹灼痛,上腹觸診時有局限性壓痛,胃鏡下可見活動性潰瘍,即可確診。
1.2.2 中醫診斷標準[6]依據中醫治療胃脘痛采用的辨證分型進行擬定,主癥:胃脘疼痛間作、食少納差、脹滿不適;次癥:口干口臭、胃脘部灼熱感、口渴不欲飲、大便黏膩,小便黃;舌脈:舌紅,苔黃,脈滑數。具備主癥中任意2項,次癥中任意1項,再結合舌脈即可確診。
1.3 納入標準
(1)符合上述診斷標準者;(2)患者愿意接受中醫治療并積極配合治療;(3)自愿參與研究并簽署知情同意書者。
1.4 排除標準
(1)合并有嚴重心肝腎等重要器官器質性病變者;(2)近期服用過會對本次研究造成影響的其他藥物;(3)患有上消化道出血或胃鏡下確診為消化性潰瘍,但病理檢查診斷為萎縮性胃炎或惡變者。
1.5 治療方法
對照組采用黃連溫膽湯治療,組成:黃連15 g,茯苓12 g,陳皮、枳實、竹茹各10 g,半夏、甘草各8 g。用水煎取250 mL,早晚分2次溫服,2周為1個療程,連續治療2個療程。實驗組則在對照組基礎上依據患者臨床表現辨證選用荊芥、防風、白芷、柴胡、升麻、葛根等風藥,如兼見氣陷癥狀者,可加入柴胡10 g、升麻10 g以助升陽;如兼見腹瀉等癥狀,可加入防風、葛根各9 g以祛濕止瀉;如兼見胸悶、噯氣等癥狀,可加入荊芥、白芷各6 g以疏肝理氣。實驗組煎服法及療程同對照組。
1.6 觀察指標
(1)胃潰瘍面積:分別于治療前后對兩組患者進行胃鏡檢查,比較治療前后的胃潰瘍面積變化;(2)胃黏膜積分:分別對兩組患者胃鏡下所見的潰瘍、紅斑、糜爛以及黏膜內出血等情況進行評分,給予無(0分)、輕度(3分)、中度(6分)、重度(9分)分級;(3)中醫癥狀各項積分:癥狀包括胃脘痛、胃脘灼熱、口干口臭等,其中胃脘痛的積分0、2、4、6分分別表示無、輕度、中度以及重度;而胃脘灼熱、口干口臭的積分0、1、2、3分分別表示無、輕度、中度以及重度。
1.7 療效標準
臨床療效根據《消化性潰瘍中西醫結合診療共識意見》[7]進行擬定,患者胃脘痛、胃脘灼熱等癥狀全部消失,經隨訪4周未見復發,胃鏡下胃黏膜病變部位恢復正常,中醫癥狀各項減分率≥95%為臨床治愈;患者胃脘痛、胃脘灼熱等主要癥狀消失,經隨訪4周未見復發,胃鏡下胃黏膜病變部位明顯好轉,75%≤中醫癥狀各項減分率<95%為顯效;患者胃脘痛、胃脘灼熱等主要癥狀有所減輕,經隨訪4周偶有發作,胃鏡下胃黏膜病變部位有所減輕,50%≤中醫癥狀各項減分率<75%為有效;患者胃脘痛、胃脘灼熱等癥狀無好轉,經隨訪4周多次發作,胃鏡下胃黏膜病變部位未見變化,中醫癥狀各項減分率<50%為無效。總有效率=(臨床治愈+顯效+有效)例數/總例數×100%。
1.8 統計學方法
2 結果
2.1 治療前后兩組患者胃黏膜潰瘍面積、積分比較
治療前兩組患者的胃黏膜潰瘍面積、積分比較,無統計學意義(P>0.05),而治療后兩組患者的胃黏膜潰瘍面積、積分均明顯降低(P<0.05);實驗組治療后的胃黏膜潰瘍面積、積分均低于對照組,差異具有統計學意義(P<0.05)。見表1。

表1 治療前后兩組患者胃黏膜潰瘍面積、積分比較
2.2 兩組患者的中醫癥狀評分比較
治療前兩組患者的中醫癥狀各項評分不具有顯著差異(P>0.05),而治療后兩組的中醫癥狀各項評分均有所下降(P<0.05);實驗組治療后的中醫癥狀各項評分明顯低于對照組,差異具有統計學意義(P<0.05)。見表2。
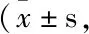
表2 兩組患者的中醫癥狀評分比較 分)
2.3 兩組患者臨床療效比較
實驗組總有效例數為38例,總有效率為95.0%,而對照組總有效例數為32例,總有效率為80.0%,實驗組總有效率明顯高于對照組,差異具有統計學意義(P<0.05),見表3。

表3 兩組患者臨床療效比較 [n(%)]
2.4 不良反應
兩組患者均獲得隨訪結果,未出現病例脫落現象,兩組患者在治療期間均未見明顯不良反應。
3 討論
在胃脘痛的中醫分型中,脾胃濕熱型是臨床最為常見的一種分型,患者的主要癥狀為上腹近心窩疼痛,同時可見胃脘灼熱感,口干口臭,小便黃,大便黏膩等癥狀。其發生與感受濕熱之邪氣、飲食不節等多種因素相關,濕熱之邪蘊結于機體,造成濕濁內停,郁而生熱;飲食不節則膏粱厚味損傷脾胃,導致脾胃升降失常,造成濕熱中阻。中醫認為胃痛的病機在胃,與脾的關系密切,而西醫認為人體各個系統均受自主神經系統的調節,現代醫學自主神經調節機制表明[8],迷走神經和交感神經都有分支聯絡于胃,從而對胃的功能進行支配調節,進而引起胃部疼痛等不適。目前西醫對胃脘痛的治療常以對癥治療為主,但部分患者對西藥治療具有耐受性,因此,迫切需要從傳統中醫中另辟蹊徑。
黃連溫膽湯是記載于清代名醫陸延珍的《六因條辨》中的名方,被廣泛應用在消化系統疾病的治療中[9]。根據陸延珍的組方思路,黃連溫膽湯方中黃連清熱燥濕,清熱而不生濕,燥濕而不增熱[10];半夏降逆和胃,燥濕化痰,與黃連配合使用起到調暢氣機、和其陰陽的作用;陳皮、茯苓燥脾濕;枳實理氣,竹茹清胃熱,甘草調和諸藥,縱觀全方,辛開苦降、清熱降濁、辛溫燥濕,以達到濕熱分消的作用。現代藥學研究表明,黃連通過抑制幽門螺旋桿菌(Hp)生長而起到保護胃黏膜、促進潰瘍組織再生與修復;半夏能降低胃酸酸度,進而緩解胃酸對潰瘍組織的刺激;枳實可以調節胃腸道蠕動。本研究結果發現,兩組運用黃連溫膽湯治療脾胃濕熱型胃脘痛,均獲得良好療效。
葉天士在《臨證指南醫案》中指出,治療脾胃之病,尤應護肺氣為重,因此常常善于利用白芷、防風、荊芥、柴胡、升麻等質輕氣清具有疏解宣通作用的藥物辛香宣透治療脾胃病。這些質輕氣清的藥物歸屬于風藥的范疇,“風藥”最早見于金元四大家李東垣的《脾胃論》,經研究經典發現[11],李東垣先生常將具有辛散之性的風藥與燥濕健脾藥物配伍使用,以達到健運脾胃,中焦氣機調暢,濕邪得除,疼痛則愈的目的。饒振芳主任認為,風為百病之長,風邪是胃脘痛發病的重要因素[12],因此,在臨床治療胃脘痛時常巧用風藥來提高臨床療效。本研究結果發現,辨證靈活運用風藥的實驗組胃潰瘍面積、積分、中醫癥狀各項評分均明顯低于對照組,同時療效高于單純使用黃連溫膽湯組,由此表明利用風藥的辛散之性,可以起到“地上掉澤,風之即干”的作用,進而提高臨床治療效果。
綜上所述,黃連溫膽湯加風藥能有效改善脾胃濕熱型患者的胃脘痛癥狀,同時辨證選用風藥所帶來的臨床療效也明顯優于單純使用黃連溫膽湯治療。

