動態(tài)血糖監(jiān)測對老年Ⅱ型糖尿病患者的影響
陳志剛,羅宏斌
(廣州市荔灣中心醫(yī)院,廣東 廣州 510170)
血糖監(jiān)測是糖尿病患者自我管理中的重要組成部分,其結(jié)果有助于評估糖尿病患者糖代謝紊亂的程度,制定合理的降糖方案,同時反映降糖治療的效果并指導(dǎo)治療方案的調(diào)整[1]。2015年版《中國血糖監(jiān)測臨床應(yīng)用指南》建議所有糖尿病患者應(yīng)進(jìn)行SMBG,特別是胰島素治療的患者[2]。目前多數(shù)患者利用血糖儀進(jìn)行毛細(xì)血管血糖監(jiān)測(SMBG)一般是每天監(jiān)測7次血糖,而動態(tài)血糖監(jiān)測系統(tǒng)(CGMS)能提供連續(xù)24 h共288個血糖值,全面詳細(xì)顯示血糖變化和波動趨勢,發(fā)現(xiàn)自我血糖監(jiān)測(SMBG)所不能檢出的無癥狀性低血糖。國內(nèi)學(xué)者通過回顧中國動態(tài)血糖監(jiān)測的發(fā)展,強(qiáng)調(diào)其在低血糖監(jiān)測中的優(yōu)勢及重要性[3]。本研究旨在應(yīng)用CGMS探討老年2型糖尿病患者,在使用胰島素治療中低血糖的發(fā)生率及風(fēng)險,更好地提高老年糖尿病患者自我管理血糖的能力。
1 資料與方法
1.1 一般資料
收集我院2017年1~6月內(nèi)分泌科老年2型糖尿病住院患者60例,其中男32例,女28例,年齡60~85歲,平均(73.22±8.0)歲。病程1~21年,平均(13.5±7.2)年;糖化血紅蛋白均大于9.0%;所有患者的診斷均符合1999年WHO糖尿病診斷標(biāo)準(zhǔn),排除2型糖尿病的各種急性并發(fā)癥、急慢性感染、無嚴(yán)重肝腎功能損害及心腦血管疾病。隨機(jī)分為實(shí)驗(yàn)組30例和對照組30例,兩組在性別、年齡、病程、血糖方面差異無統(tǒng)計學(xué)意義(P>0.05)。
1.2 方法
患者入組后進(jìn)行糖尿病健康教育,飲食和運(yùn)動指導(dǎo),測定BMI、血壓、肝功能、腎功能、糖化血紅蛋白、血清C肽、血脂。實(shí)驗(yàn)組和對照組都采用胰島素強(qiáng)化治療:三餐前注射諾和銳筆芯,睡前注射甘精胰島素,實(shí)驗(yàn)組采用CGMS進(jìn)行血糖監(jiān)測,對照組采用SMBG即7次/d監(jiān)測末梢血糖(三餐前、三餐后2 h及睡前血糖),兩組根據(jù)血糖情況相應(yīng)調(diào)整胰島素用量。
1.3 觀察指標(biāo)
比較兩組治療10 d后的指標(biāo):①血糖數(shù)值及日內(nèi)平均血糖: 三餐前、三餐后2 h、睡前及MBG。②低血糖事件發(fā)生時間、次數(shù)、例數(shù),其中血糖≤3.9 mmol/L為低血糖,血糖≤2.8 mmol/L為嚴(yán)重低血糖。③血糖達(dá)標(biāo)時間及胰島素用量:血糖控制達(dá)標(biāo)標(biāo)準(zhǔn)為空腹血糖5.0~7.0 mmol/L,餐后2 h血糖7.5~9.0 mmol/L;胰島素全天用量按每公斤體重0.5 U/d起始,根據(jù)血糖相應(yīng)調(diào)整。④血糖漂移度:統(tǒng)計受試者24 h漂移幅度大于1個標(biāo)準(zhǔn)差的血糖漂移,以漂移峰值到谷值的方向計算其漂移度。
1.4 統(tǒng)計學(xué)方法
2 結(jié)果
2.1 兩組患者治療前后血糖水平比較
治療前,兩組患者FBG、2 hPG等指標(biāo)無統(tǒng)計學(xué)意義(P>0.05);而治療10 d后,實(shí)驗(yàn)組較對照組明顯下降,兩組有顯著性差異(P<0.05)。見表1。
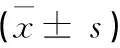
表1 兩組患者治療前后血糖水平比較
2.2 兩組患者治療前后的血糖異常波動比較
治療前,兩組患者M(jìn)BG、MAGE無顯著差異(P>0.05);而治療后,兩組差異顯著(P<0.01)。見表2。
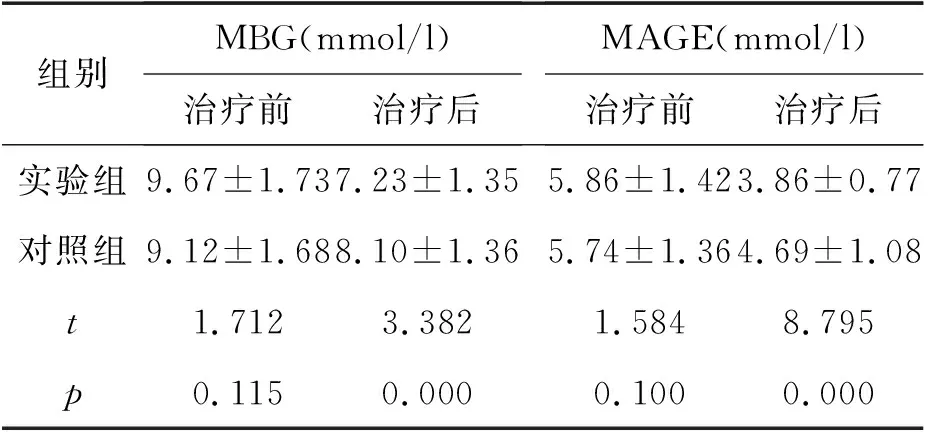
表2 兩組患者治療前后血糖異常波動比較
2.3 兩組患者胰島素用量及血糖達(dá)標(biāo)時間
治療前,兩組患者胰島素用量無顯著差異(P>0.05);而治療后,兩組胰島素用量差異顯著(P<0.05)。見表3。
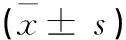
表3 兩組血糖達(dá)標(biāo)時間及達(dá)標(biāo)后胰島素用量比較
2.4 低血糖情況
對照組監(jiān)測到低血糖發(fā)生22次,無癥狀低血糖發(fā)生8次,夜間低血糖14次,以晚22:00至早晨3:00夜間時段低血糖發(fā)生率最高(28.00%)。實(shí)驗(yàn)組監(jiān)測到低血糖發(fā)生43次,無癥狀低血糖16次,其中夜間低血糖27次,以晚23:00至早晨4:00夜間時段低血糖發(fā)生率最高(42.00%)。兩組低血糖發(fā)生后均給予進(jìn)食處理并都可以緩解,無嚴(yán)重低血糖發(fā)生。
3 討論
近年來,動態(tài)血糖監(jiān)測在臨床應(yīng)用越來越廣泛,特別是在采用胰島素強(qiáng)化治療的患者中,為及時調(diào)整胰島素用量和及時發(fā)現(xiàn)低血糖提供了有力支持。眾多研究已經(jīng)證實(shí)嚴(yán)格的血糖控制與低血糖發(fā)生緊密相關(guān),提示當(dāng)血糖愈接近正常,發(fā)生低血糖的風(fēng)險愈大。特別是老年糖尿病這類群體,在使用胰島素治療的過程中,老年人對低血糖反應(yīng)性差,敏感性低,發(fā)生低血糖風(fēng)險極高,因此對老年人進(jìn)行低血糖的監(jiān)測及預(yù)防尤為重要。目前多數(shù)采用SMBG的監(jiān)測方法,而SMBG存在某些局限性:針刺采血可能引起患者不適感;操作不規(guī)范可能影響血糖測定結(jié)果的準(zhǔn)確性;監(jiān)測頻率不足時,而過于頻繁的監(jiān)測可能導(dǎo)致一些患者的焦慮情緒。
研究顯示CGMS在發(fā)現(xiàn)夜間無癥狀低血糖方面相比SMBG有很大優(yōu)勢,特別是無癥狀低血糖的發(fā)生頻率和持續(xù)時間[4]。 解讀動態(tài)血糖圖譜數(shù)據(jù)推薦采用“三步法”標(biāo)準(zhǔn)分析模式,先觀察低血糖,后看高血糖,并結(jié)合飲食、運(yùn)動及藥物等因素尋找具體原因以調(diào)整治療方案[5]。本研究顯示在使用注射胰島素治療的老年糖尿病患者中,通過CGMS對血糖的監(jiān)測可以看出,CGMS相比SMBG,明顯減少了患者的采血次數(shù),可以更多地發(fā)現(xiàn)低血糖的發(fā)生,特別是發(fā)現(xiàn)更多夜間低血糖的出現(xiàn),進(jìn)而積極快速的減少相應(yīng)胰島素用量,縮短血糖達(dá)標(biāo)時間,及時處理低血糖,避免因低血糖導(dǎo)致的心腦血管急性并發(fā)癥出現(xiàn)。
綜上所述,在需要注射胰島素的老年2型糖尿病患者中,特別是注射預(yù)混胰島素的老年糖尿病患者,低血糖發(fā)生率高,CGMS較SMBG具有良好的準(zhǔn)確性,可以全面地監(jiān)測到SMBG不易發(fā)現(xiàn)的低血糖,尤其是夜間低血糖和嚴(yán)重低血糖,從而更早地避免心血管事件等其他不良結(jié)局的發(fā)生。

