姑息性胃切除術治療腹膜轉移Ⅳ期胃癌患者臨床安全療效評價
呂邦策 安當華
摘要:目的:探討開腹胃切除術治療腹膜轉移Ⅳ期胃癌患者安全性和短期療效。方法:選取我院2015年1月至2018年12月胃腸外科收治的腹膜轉移Ⅳ期胃癌患者52例為研究對象,所有病例均接受化療,其中化療后具備手術指征者22例,設為轉化手術治療組(手術組),化療后無手術指征者30例,設為單純化療組(化療組)。記錄兩組治療相關情況,比較其近期療效和術后并發癥發生情況。結果:手術組22例患者出現術后并發癥6例,包括胰瘺、腹腔出血、腹腔感染、腸梗阻、切口感染和肺部感染各1例,經保守治療后均痊愈出院,22例患者術后住院時間為(12.89±3.04)d。手術組經治療后短期療效優于化療組,兩組均無死亡病例。結論:開腹胃切除術治療腹膜轉移Ⅳ期胃癌能提高短期療效,無手術相關死亡患者,具備一定臨床安全性。
關鍵詞:開腹胃切除術;化療;轉化治療;腹膜轉移;胃癌
中圖分類號:R735.2
文獻標志碼:A
胃癌是常見惡性腫瘤之一,報告顯示胃癌在我國的發病率為30/100000,在所有腫瘤中排第2位,僅次于肺癌,其中80%為進展期胃癌(advancedgastriccancer,AGC)和晚期胃癌,就診時已無法手術切除或難手術根治的Ⅳ期胃癌患者約占30%,患者預后極差,中位生存時間通常不足10個月,嚴重影響胃癌整體治療效果。Ⅳ期胃癌是臨床常見晚期胃癌類型,以胃癌原發灶浸潤至漿膜外或侵襲周圍臟器并發腹膜、肝臟、腹主動脈旁等遠處轉移為特征,現有腫瘤學觀點或外科技術手段均認為此類病例無法行根治性切除。腹膜轉移在晚期胃癌患者中較常見,也是胃癌患者最常見的轉移方式,約占胃癌轉移部位的50%,一旦腹膜轉移則提示臨床病理已屬Ⅳ期,患者預后極差,其早期預防及轉移后的有效治療直接影響患者預后。目前胃癌伴腹膜轉移的臨床處理較棘手,有關腹膜轉移Ⅳ期胃癌轉化治療的相關報道較少見,先化療再行根治性切除手術這一方案治療腹膜轉移Ⅳ期胃癌的安全性及短期療效有待進一步明確。本研究采用回顧性隊列研究法對我院收治的52例腹膜轉移Ⅳ期胃癌的臨床病理資料進行回顧性分析,以期探討轉化手術治療此類患者的臨床療效及安全性。
1資料與方法
1.1臨床資料
選取我院2015年1月至2018年12月胃腸外科收治的腹膜轉移Ⅳ期胃癌患者52例為研究對象,對其臨床病歷資料進行回顧性分析。52例患者經化療后具備手術指征者22例,行開腹胃切除術治療,設為手術組。30例患者化療后無手術指征,設為化療組。其中手術組有男15例,女7例,年齡25~78歲,平均(54.90±11.54)歲,腫瘤部位:胃上部6例,中部5例,下部11例,腫瘤直徑:10例<5cm,12例≥5cm,T分期:T21例,T318例,T4期3例,N分期:N1111例,N29例,N3期1例。化療組有男18例,女12例,年齡24~79歲,平均(55.42±11.38)歲,腫瘤部位:胃上部7例,中部5例,下部18例,腫瘤直徑:<5cm 14例,≥5cm 16例,T分期:T21例,T314例,T4期16例,N分期:N116例,N210例,N3期4例。兩組資料無顯著差異(P>0.05),具有可比性。本研究經醫院倫理審查委員會批準。
(1)納入標準:①術前經胃鏡、CT或術后病理學檢查確診為原發性進展期胃腺癌,且UICC分期為Ⅳ期;②均伴腹膜轉移;③既往無化療史且能耐受化療藥物;④臨床病歷資料完整;⑤行開腹胃切除術者均簽署手術同意書。
(2)排除標準:①非腹膜轉移Ⅳ期胃癌;②經影像學檢查顯示出現多處遠處轉移,非單一遠處轉移患者;③既往有其他腫瘤史者;④不能完成6個周期化療者;⑤有消化道出血或梗阻癥狀者;⑥臨床病歷資料不完整或無隨訪資料者;⑦確診后拒絕接受進一步治療或曾接受過胃癌相關治療者;⑧存在手術禁忌癥者(局部進展期病灶侵襲腸系膜根部、病灶侵犯重要實質臟器、主要血管或原發腫瘤呈廣泛粘連固定等)。
1.2化療和手術治療方案
(1)化療方案:予以S-1+多西他賽方案治療者27例,予以S-1+奧沙利鉑方案治療者25例。(2)手術指征:經化療后胃原發病灶降期或穩定、轉移灶明顯縮小或消失,估計可根治性切除腫瘤。(3)開腹胃切除術:依據14版《胃癌處理規約》并據原發胃腫瘤所在部位實施全胃切除(消化道重建:術后Roux-en-Y吻合)或遠端胃切除術(消化道重建:術后BillrothⅡ式重建),行全胃切除時近端切緣≥2cm,遠端切緣≥5cm,行部分胃切除術時切緣邊緣需≥5cm。對原發腫瘤及大網膜進行全部切除,不考慮轉移病灶是否切除或淋巴結清掃范圍等狀況。行開腹胃切除術前術者需綜合評估患者的臨床癥狀、營養狀況、體能狀況及手術可行性等情況,且均常規簽署手術同意書。
本研究中22例具備手術指征者在最后1個周期化療后4~6周行開腹手術,其中根治性全切+D3淋巴結廓清術11例,行根治性遠端胃切除+D3淋巴結清掃術8例,行根治性遠端胃切除+D2淋巴結清掃術3例。完成治療后每月以電話或門診復查等形式隨訪,無失訪病例,隨訪時間6~32個月,中位時間為13個月。
1.3觀察指標
(1)治療情況:記錄化療及手術治療情況;(2)短期療效評估:依據WHO
實體瘤療效評價標準判定近期療效,分為CR、PR、NC和PD,其中病灶完全消失視為CR,病灶較治療前縮小≥50%視為PR,病灶縮小25%~50%視為NC,治療后病灶擴大≥25%或有新病灶視為PD。緩解率=CR+PR/病例總數×100%;(3)安全性評價。記錄兩組不良事件發生情況。
1.4統計學方法
采用SPSS20.0軟件進行數據分析,手術時間、術中出血量、術后胃腸功能恢復時間、住院時間等計量資料以(x±s)表示,予以t檢驗,計數資料予以x2檢驗,P<0.05為差異有統計學意義。
2結果
2.1治療情況
全部52例胃癌患者中22例化療后腹膜轉移呈陰性,術前化療周期為2.0~9.0個,中位化療周期為4.3個周期;30例化療后不符合手術指征,術前化療周期為2.0~10.0個,中位化療周期為5.4個周期,無化療相關死亡病例。手術組22例患者行根治性全切+D3淋巴結廓清術11例,行遠端胃切除+D3淋巴結清掃術8例,行遠端胃切除+D2淋巴結清掃術3例,手術耗時(215.68±30.25)min,術中出血量(127.90±51.77)mL,RO切除5例,姑息性胃切除17例,術后胃腸功能恢復時間(3.02±0.76)d,無死亡病例。
2.2兩組短期療效比較
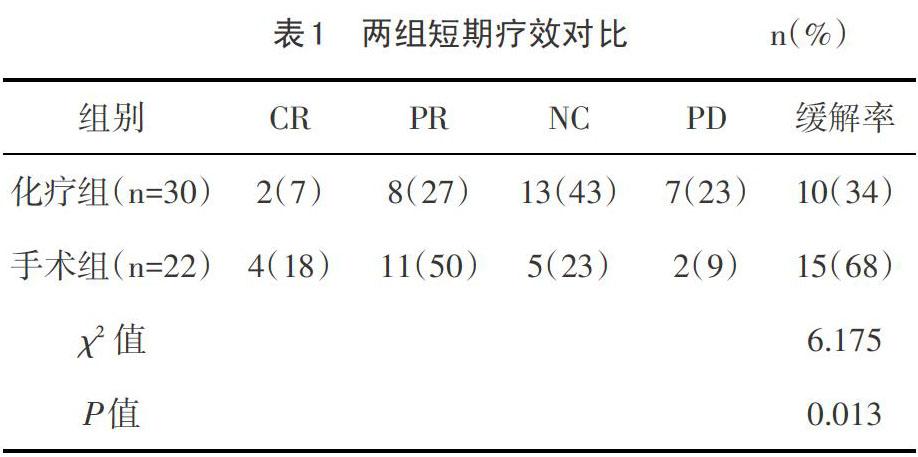
手術組經治療后短期療效優于化療組(P<0.05)。見表1。
2.3兩組不良事件發生情況比較
兩組均有WBC減少、中性粒細胞減少、貧血、PLT減少、厭食癥、口腔炎、腹瀉、Cr升高、手足綜合征、神經感覺異常等化療不良反應,未出現化療相關死亡病例。手術組22例患者出現術后并發癥6例,包括胰瘺、腹腔出血、腹腔感染、腸梗阻、切口感染和肺部感染各1例,經保守治療后均痊愈出院,無死亡病例。
3討論
目前國內外學者尚未完全闡明胃癌腹膜轉移形成的機制,相關學說及理論研究較多,其中“種子-土壤”學說被人們廣泛接受。近年來,隨著臨床研究的進一步發展,人們開始在分子生物層面對胃癌腹膜轉移形成的機制進行了探索。有學者指出,促肝細胞再生磷酸酶-3(PRL-3)的高表達可能與胃癌腹膜轉移有密切關系,通過DNA轉甲基酶抑制劑能降低miR-495(公認為PRL-3癌基因的靶向抑制物)甲基化水平,進而促使PRL-3表達下降并抑制腫瘤細胞轉移侵襲,該研究結論為此類胃癌患者的防治提供了新的途徑與思路。另有國外學者報道,間隙連接蛋白43(Cx43)表達及其介導的間隙連接細胞間通訊(GJIC)與胃癌腹膜轉移形成密切相關,采用措施抑制間皮細胞間異型細胞GJIC能減少癌細胞轉移播散。隨著胃癌腹膜轉移機制研究的不斷深入,其治療會取得新的進展,逐步尋找胃癌腹膜轉移靶向治療的靶點,隨后驗證并逐步應用于臨床研究,這也是當前轉化醫學研究的熱點問題,日后有望為患者帶來更多安全、有效且能改善生存預后的藥物,使患者從中受益。
通常認為手術是治療Ⅳ期胃癌的最有效方式,對已出現轉移病灶者可先給予系統化療并聯合其他多種方式進行治療,經綜合治療后為患者爭取到手術機會,改善其生存預后。對于合并單一不可治愈因素(如腹膜轉移)者,可經術前化療后在具備手術條件的基礎上行根治性切除術。這種對化療獲益的Ⅳ期胃癌患者進一步行根治性切除,以期最大程度改善生存率的治療方式即為轉化治療,但這種治療方式應用于Ⅳ期胃癌的臨床價值目前仍存在爭議,尤其是初評為無法治愈性切除者,畢竟此類型患者已處于晚期廣泛轉移階段,且當前化療方案尚能發揮一定治療作用。
目前化療是伴遠處轉移Ⅳ期胃癌的主要治療方式,氟尿嘧啶與鉑類的化療方案現已被廣泛用于臨床。近年來,隨著化療藥物研究的進一步發展及聯合化療的應用,有效改善了腹膜轉移Ⅳ期胃癌患者的生存預后,在化療方案反應率顯著提高的基礎上部分腹膜轉移Ⅳ期胃癌患者的生存期得以延長,且經轉化治療后具備胃切除術指征,經手術能有效延長生存期。本研究結果顯示,對腹膜轉移Ⅳ期胃癌患者化療后行開腹胃切除術治療患者的緩解率明顯高于單純化療組,且未明顯增加手術并發癥,無死亡病例,提示該治療方案治療腹膜轉移Ⅳ期胃癌兼具安全性和有效性,但對患者生存預后的影響仍待進一步研究證實。開腹胃切除術治療腹膜轉移Ⅳ期胃癌兼具安全性和有效性,具有姑息性治療應用價值。

