結直腸黏膜平滑肌瘤28例臨床病理學特征
莫超華,毛榮軍,謝 樂,黃穎欣,吳燕杏
消化道平滑肌腫瘤的發病率是僅次于胃腸道間質瘤(gastrointestinal stromal tumor, GIST)的消化道間葉源性腫瘤[1]。消化道平滑肌瘤以上消化道多見,結直腸的黏膜平滑肌瘤偶見[2-3],國內尚未見相關系列報道。由于結直腸黏膜平滑肌瘤與其他黏膜息肉樣病變易混淆,明確區分其性質及組織學類型,為臨床治療及預后提供病理學依據具有重要意義。本文收集28例結直腸黏膜平滑肌瘤,分析其臨床病理特征、診斷及鑒別診斷,并復習相關文獻以加強對該病的認識,避免誤、漏診。
1 材料與方法
1.1 材料收集廣東省佛山市中醫院2015年1月~2020年1月通過腸鏡鉗取、病理診斷為結直腸黏膜平滑肌瘤標本28例,所有病例均經兩位高年資病理醫師復核并取得統一意見。隨訪通過查閱復診記錄或致電患者或其家屬獲取信息。
1.2 方法標本均經10%中性福爾馬林固定,常規取材,脫水,浸蠟,石蠟包埋,4 μm厚連續切片,HE染色,光鏡下觀察其組織學特點。免疫組化采用EnVision兩步法染色,DAB復染。一抗包括h-Caldesmon、desmin、SMA、Calponin、EMA、S-100、SOX10、CD34、KIT(CD117)、DOG1、ALK、Ki-67,均購自上海杰浩公司。二抗GTVision抗鼠/兔通用型免疫組化檢測試劑盒,購自上海基因公司。具體操作步驟嚴格按試劑盒說明書進行。
2 結果
2.1 臨床特征28例患者中男性17例,女性11例,男女比為1.5 ∶1;發病年齡28~74歲,中位年齡54歲。多數患者因體檢及其它原因行腸鏡檢查偶然發現結直腸息肉。息肉多為境界清楚、無蒂、表面黏膜光滑(圖1),僅有6例為帶蒂息肉(圖2);息肉直徑平均4.5 mm(范圍2~12 mm)。病變位于乙狀結腸9例,降結腸5例,直腸7例,橫結腸4例,升結腸3例。28例黏膜平滑肌瘤發病率占同期結直腸息肉樣病變的0.64%。所有息肉在內鏡下進行切除,術中或術后均未出現穿孔、出血等并發癥。18例患者獲得隨訪,平均隨訪時間26.5個月(范圍10~56個月),患者均無局部殘留或復發。
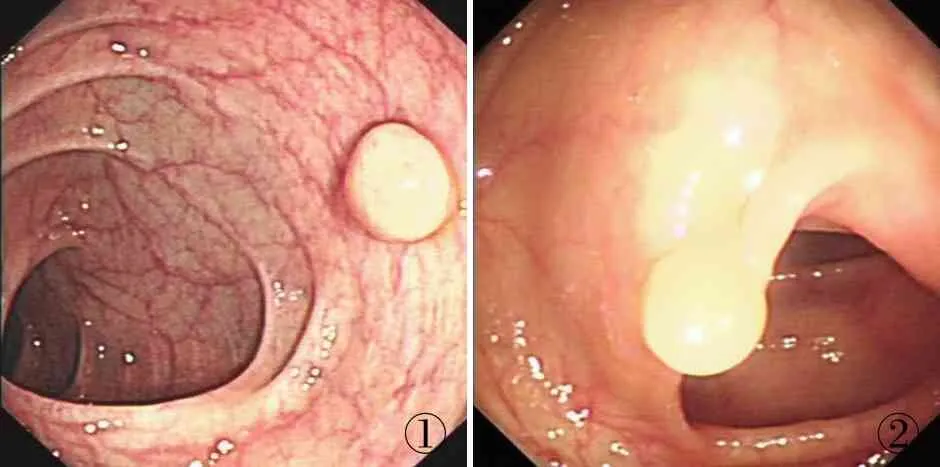
①②
2.2 病理檢查眼觀:腫瘤均呈小結節狀,被覆完整黏膜,未見潰瘍。鏡檢:瘤結節境界清楚,無包膜,病變與黏膜肌層完全融合(圖3)。所有病變均由分化良好的平滑肌纖維組成,胞核呈雪茄狀,常可見核旁空泡,呈交叉束狀排列,未見核分裂象及壞死(圖4)。其胞質呈明顯的嗜酸性,部分病例可見玻璃樣變。未見明顯上皮樣形態,瘤體內未見炎癥細胞浸潤。所有病例均未見細胞的異型性和多形性。瘤體表面被覆黏膜腺體,部分病例被覆的黏膜固有層呈輕度壓迫性萎縮改變,均未見表面潰瘍。
2.3 免疫表型瘤細胞SMA(圖5)、Calponin(圖6)、h-Caldesmon均陽性,desmin陽性(24/28),EMA、S-100、SOX10、CD34、KIT(CD117)、DOG1均陰性,Ki-67增殖指數遠低于1%。
3 討論
黏膜平滑肌瘤又稱為淺表平滑肌瘤或息肉樣平滑肌瘤[2,4-5]。結直腸黏膜平滑肌瘤比起源于固有肌層的平滑肌瘤更常見[3,6]。由于黏膜平滑肌瘤體積較小,多數情況下無癥狀,為腸鏡檢查時偶然發現,本組病例發病率約占同期結直腸息肉樣病變的0.64%,與此前文獻報道0.8%的結果基本相符[2]。結直腸黏膜平滑肌瘤以乙狀結腸和直腸多見,尤以乙狀結腸多發[2-3]。發病年齡范圍較廣,以中老年多見,中位年齡62歲,男性發病率明顯高于女性[2-3]。本組患者發病年齡28~74歲,中位年齡為54歲,男女比為1.5 ∶1,以乙狀結腸及直腸多見,與文獻報道基本一致[2-3,5]。男性比女性多發,這可能與男性X染色體純合性缺失有關[2]。
黏膜平滑肌瘤多為無蒂、表面黏膜光滑的息肉樣病變,臨床癥狀不明顯,腫瘤直徑1~27 mm,多數小于10 mm,平均4~7 mm[2-3, 5]。瘤體大于2 cm的黏膜平滑肌瘤則可引起腹痛、便秘、梗阻、貧血或出血等癥狀[2]。本組標本多為境界清楚、無蒂、表面黏膜光滑的息肉,直徑平均4.5 mm(范圍2~12 mm),未發現大于15 mm的黏膜平滑肌瘤。鏡下見瘤結節境界清楚,無包膜,病變與黏膜肌層完全融合,并占據黏膜下層。病變均由分化良好的平滑肌纖維組成,胞核呈雪茄狀,常可見核旁空泡,呈交叉束狀排列,未見核分裂象及壞死。其胞質呈明顯的嗜酸性,部分病例可見玻璃樣變,未見明顯上皮樣形態。瘤體內未見炎癥細胞浸潤及內陷腺體。所有病例均未見細胞的異型性和多形性。瘤體表面被覆黏膜固有層,部分病例被覆的黏膜固有層呈輕度壓迫性萎縮改變。免疫組化標記瘤細胞SMA、Calponin、h-Caldesmon均呈彌漫陽性;desmin(24/28)陽性;EMA、S-100、SOX10、CD34、KIT(CD117)及DOG1均陰性;Ki-67增殖指數遠低于1%。診斷時需注意觀察瘤細胞是否具有異型性、多形性、腫瘤性壞死及核分裂數增多等提示惡性指標,以排除平滑肌肉瘤。但消化道平滑肌肉瘤臨床罕見,對于形態學提示惡性的梭形細胞腫瘤,平滑肌肉瘤不作為首要考慮的診斷[7]。

③④⑤⑥
結直腸黏膜平滑肌瘤的診斷需與其它梭形細胞息肉樣病變鑒別。(1)GIST:是胃腸道最常見的間葉源性腫瘤,占胃腸道腫瘤的1%~4%[8]。但在結直腸中,黏膜平滑肌瘤比GIST更常見[3],這可能與正常結直腸黏膜肌層不含CD117陽性的Cajal細胞或多潛能干細胞有關[3-4]。但固有肌層GIST可以侵犯黏膜,在活檢鉗取標本中尤需注意鑒別。免疫組化顯示GIST中CD117、DOG1和CD34均陽性[9],而這些標志物在平滑肌瘤中則為陰性。相反,黏膜平滑肌瘤細胞對SMA、desmin及Calponin等肌源性標志物呈彌漫強陽性;對少數GIST免疫組化標記CD117及DOG1陰性者,需用分子檢測C-KIT及PDGFRA基因突變。(2)神經鞘瘤:主要發生于胃,也可以發生于結直腸[9]。胃腸道神經鞘瘤多無包膜,瘤細胞核呈短梭形,兩端細尖,呈漩渦狀或柵欄狀排列。與經典型神經鞘瘤不同,消化道神經鞘瘤缺乏典型的Antoni A區和Antoni B區的分帶及Verocay小體[9],與平滑肌瘤易混淆。免疫組化標記瘤細胞S-100和SOX10均彌漫陽性,SMA、desmin及Calponin等標志物均陰性,可資鑒別。(3)炎性纖維性息肉:由梭形和星形細胞呈洋蔥皮樣結構排列在血管和黏膜腺體周圍,纖維黏液間質內富含小血管并見嗜酸性粒細胞、漿細胞等炎癥細胞浸潤[10]。免疫組化標記CD34及vimentin均陽性,Calponin及SMA的陽性率分別為88%和25%[11],但肌源性標記desmin、h-Caldesmon等均陰性。平滑肌瘤邊界清楚,缺乏瘤細胞圍繞血管形成洋蔥皮樣結構、炎癥細胞浸潤等特征。(4)平滑肌錯構瘤:由增生的梭形平滑肌細胞與黏膜腺體混雜組成,呈相互交錯束狀排列。黏膜平滑肌瘤境界清楚,瘤體內不含腺體是主要的鑒別點。(5)黏膜神經束膜瘤:由均勻的短梭形細胞組成,細胞核呈卵圓形,胞質內可見纖細的膠原間質,腫瘤邊界不清,并傾向于對結腸隱窩形成漩渦狀包裹[12]。免疫組化顯示瘤細胞EMA陽性,約50%病例Claudin-1陽性,肌源性標記SMA、h-Caldesmon等均陰性。(6)黏膜施萬細胞錯構瘤:是一種好發于乙狀結腸和直腸的息肉樣病變,其特點是施萬細胞在黏膜固有層內呈境界不清的增生,周圍無神經節細胞,也無周圍淋巴鞘圍繞[13-14]。免疫組化顯示腺體周圍瘤細胞S-100陽性,其它標志物如CD34、desmin、SMA、CD117、DOG1等均陰性。(7)炎性肌纖維母細胞瘤(inflammatory myofibroblastic tumor, IMT):是一種少見的中間型肌纖維母細胞性腫瘤,以兒童多見。其組織病理學表現為梭形細胞增生,瘤細胞呈輕度核多形性,核仁明顯,背景可見淋巴、漿細胞等炎性細胞浸潤,免疫組化標記desmin和actin等均陰性,與黏膜平滑肌瘤有一定的重疊[1],特別是炎性輕者易誤診為黏膜平滑肌瘤。但黏膜平滑肌瘤缺乏IMT所具有的ALK蛋白過表達和ALK基因重排。
由于黏膜平滑肌瘤體積較小,其下方為疏松水腫的黏膜下層,一般能通過消化內鏡摘除,切除后不易復發[1-2]。本組18例患者術后獲得隨訪,隨訪時間10~56個月,均無復發。目前結直腸黏膜平滑肌瘤的報道較少,進行大宗病例的深入分析和長期隨訪仍然十分必要。

