某三級醫院腫瘤/血液疾病患者碳青霉烯類抗菌藥物臨床應用分析
朱 昆,馬海明,姜東莉,王 穎(吉林大學中日聯誼醫院藥學部,吉林 長春 130021)
碳青霉烯類抗菌藥物為廣譜β-內酰胺類藥物,對革蘭陰性菌、革蘭陽性菌以及厭氧菌,包括產超廣譜β-內酰胺酶(extended-spectrumβ-lactamase,ESBL)的病原菌均有強大抗菌作用[1-2]。近年來,隨著細菌耐藥率的不斷增加,碳青霉烯類藥物使用頻率快速增長,耐碳青霉烯類藥物菌株檢出率大幅上升,加大了臨床治療難度[3-4]。我國相關部門一直高度重視細菌耐藥情況,相繼出臺多部法規及管理舉措,規范臨床抗菌藥物使用,遏制細菌耐藥快速上漲勢趨。2018年9月,國家衛生健康委頒布《碳青霉烯類抗菌藥物臨床應用專家共識》及《碳青霉烯類抗菌藥物臨床應用評價細則》[5],旨在進一步加強碳青霉烯類藥物管理,提升臨床合理用藥水平,降低耐藥菌株產生。我院為三級綜合醫院,每年接診大量腫瘤/血液疾病患者,治療期間應用碳青霉烯類抗菌藥物病例逐年增多。為掌握我院腫瘤/血液疾病患者碳青霉烯類藥物使用情況,現對其開展專項評價,為合理用藥提供參考依據,結果報道如下。
1 資料和方法
采用回顧性研究方法,對我院2018年7月- 2019年7月應用碳青霉烯類抗菌藥物患者病例信息進行整理,共計361例,包括登記號、用藥劑量、療程、頻次、疾病等相關信息。碳青霉烯類抗菌藥物包括:注射用亞胺培南西司他丁鈉(規格:1.0 g,含亞胺培南0.5 g)、注射用美羅培南(規格:0.5 g)。
以《碳青霉烯類抗菌藥物臨床應用評價細則(2018版)》(以下簡稱評價細則)及《碳青霉烯類抗菌藥物臨床應用專家共識(2018版)》以及《中國中性粒細胞缺乏伴發熱患者抗菌藥物臨床應用指南(2016年版)》為主要評價標準[5],同時參考《抗菌藥物臨床應用指導原則》(2015版)[6]、《中國藥典臨床用藥須知》(2015版)及相關藥品說明書,對納入病例碳青霉烯類藥物的使用情況展開評價,共涉及5個方面內容:適應證、品種選擇評價、用法用量及配伍、病原學及療效評估、特殊使用級抗菌藥物處方與會診。
2 結果
2.1 疾病分類
納入病例主要以血液系統腫瘤為主,急性髓系白血病患者居多,共計111例(30.75%),其次為骨髓增生異常綜合征患者,共計89例(24.65%);實體腫瘤病例數較少,以肺惡性腫瘤為主,共計16例(4.43%),其次為乳腺惡性腫瘤,共計11例(3.05%)。
2.2 適應證
碳青霉烯類抗菌藥物適應證包括4個方面內容。符合適應證評價標準病例共計347例(96.12%),合格率較高。其中,以粒細胞缺乏伴發熱等病原菌尚未查明的免疫缺陷患者中重癥感染的經驗治療為主,共計305例(84.49%);多重耐藥但對該類藥物敏感需氧革蘭陰性桿菌所致嚴重感染及厭氧菌與需氧菌混合感染的治療比例較為接近。詳見表1。
2.3 藥物選擇
對于合并中樞神經系統疾病,首選美羅培南,不宜選用亞胺培南,其中不適宜病例3例。無妊娠患者應用亞胺培南病例。
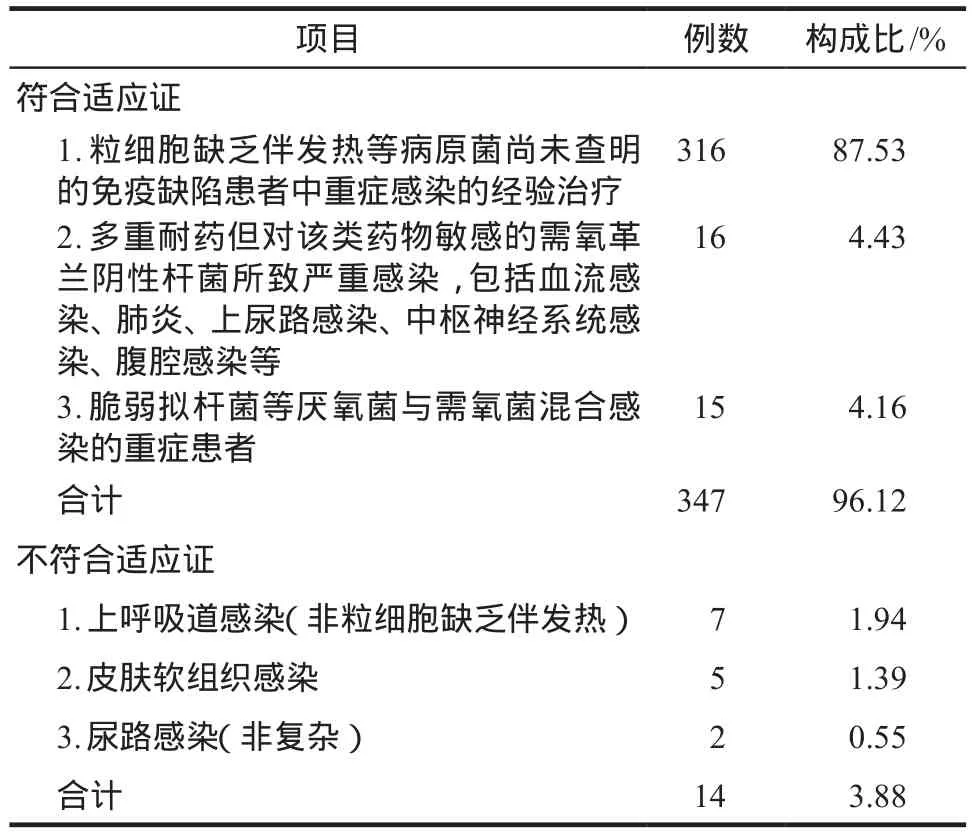
表1 臨床適應證評價結果Tab 1 Evaluation results of clinical indications
2.4 用法、用量及配伍
用法、用量及配伍不適宜病例以腎功能不全,給藥方案未根據腎功能進行調整為主,共計31例;其次為腎功正常人群用量錯誤,共計9例。詳見表2。
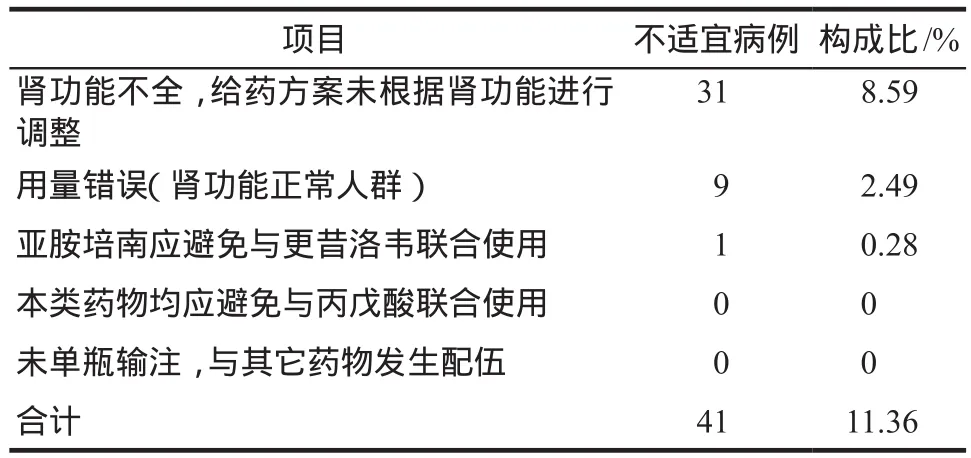
表2 用法、用量及配伍評價結果Tab 2 Evaluation results of usage, dosage and compatibility
2.5 病原學送檢及臨床療效評估
在應用碳青霉烯類藥物前,開展相應病原學送檢比例相對較低,均以經驗用藥為主,共計49例。詳見表3。
2.6 處方與會診
碳青霉烯類藥物處方在信息化支持下均由具有高級職稱的醫生開具,但個別病例未經特殊使用級抗菌藥物專家會診,共計19例,詳見表4。
3 討論
3.1 適應證
對于惡性血液病嚴重粒細胞缺乏伴發熱者,初始經驗性抗菌治療的要求是早期、廣譜、充分,可選方案包括碳青霉烯類藥物[7]。本研究中,碳青霉烯類藥物主要適應證為粒細胞缺乏伴發熱等病原菌尚未查明的免疫缺陷患者中重癥感染的經驗治療,這與血液系統腫瘤患者疾病特點、病原學分布密切相關,也符合相關指南推薦,較為合理。

表3 病原學送檢及療效評估結果Tab 3 Evaluation results of pathogenic examination and clinical efficacy

表4 抗菌藥物處方與會診評價結果Tab 4 Evaluation results of antimicrobial prescriptions and consultations
不符合適應證用藥以單純上呼吸道感染、皮膚軟組織感染為主,如產ESBL細菌所致輕中度感染,臨床可根據藥敏結果選用其他類別抗菌藥物,如頭孢哌酮/舒巴坦或哌拉西林/他唑巴坦鈉等,而碳青霉烯類藥物并非一線治療首選;對于粒細胞缺乏伴發熱低危患者,或者化療后白細胞或粒細胞輕度減低,低熱,但尚不構成粒細胞缺乏伴發熱診斷,常規選用碳青霉烯類藥物易增加耐藥菌產生風險。建議臨床結合指南,嚴密評估患者危險因素,根據危險分層制定給藥方案。
3.2 用藥選擇
美羅培南及亞胺培南西司他丁鈉均可導致神經系統毒性,發生率約為0.01%~3.00%,臨床癥狀以頭痛、驚厥或癲癇發作為主,腎臟損傷或中樞神經系統疾病為誘發因素[8]。亞胺培南的中樞神經系統毒性相對更高,對于合并中樞神經系統疾病的感染患者,為減少不良反應的發生,建議選擇神經系統毒性相對更小的美羅培南[9-10]。
3.3 用法、用量及配伍選擇
碳青霉烯類藥物為時間依賴性抗菌藥物,水溶性較高,主要通過腎臟排泄,應根據腎功能或肌酐清除率制定給藥方案。本研究中,用法、用量及配伍不適宜情況以給藥方案未根據腎功能進行調整為主。常規化療藥物,如順鉑、環磷酰胺等具有較高腎毒性,除保證充足水化治療外,應根據患者肌酐清除率調整給藥劑量,避免加重腎臟損傷;腎功能正常者,應根據感染程度、細菌耐藥以及體質量情況擬定治療方案。1個月~12歲或體質量低于50 kg兒童,每次10 mg·kg-1,q 8 h給藥;12~18歲或體質量高于50 kg兒童,按0.5 g,q 8 h常規給藥,高危粒細胞缺乏伴發熱或者重度感染者,可適當增加給藥劑量或給藥頻次。部分病例未嚴格根據肌酐清除率制定給藥劑量,或肌酐正常情況下,未按照校正體質量對肥胖患兒計算給藥劑量,均歸為用藥不適宜。這可能會增加患者的經濟負擔,降低患者預后,還可誘導碳青霉烯耐藥腸桿菌科細菌產生,建議臨床應充分參考患者相關指標計算給藥劑量,以保障患者用藥安全。
3.4 病原學送檢
在用藥前未送檢病例中,主要以粒細胞缺乏伴發熱經驗治療為主。患者由于化療及免疫功能受損,發熱可能是患者感染唯一癥狀,而及時正確的經驗用藥是保證其順利完成治療的關鍵。點評中發現,在應對粒細胞缺乏伴發熱高危患者時,為降低死亡風險,臨床通常搶先給予碳青霉烯類藥物治療,尤其是重癥感染患者,而一旦患者病情加重需要再次開展病原學檢測,其陽性率受到一定影響,可能延誤最佳治療時機,建議臨床嚴密評估患者病情,及時提請病原學送檢,規范用藥。
3.5 處方及會診
碳青霉烯類藥物處方均由具有高級職稱的醫生開具,但仍存在無特殊使用級抗菌藥物專家會診的病例。為保證其合理使用,加強管理,針對會診問題,我院在HIS系統中嵌入特殊使用級抗菌藥物會診管控系統,如未經呼吸科、感染科、重癥醫學科或藥學部抗感染專家會診,碳青霉烯類藥物醫囑則無法開具,運行至今,特殊使用級抗菌藥物使用會診率已達100%。
3.6 療效評估
血液惡性疾病患者免疫受損,炎癥癥狀和體征常不明顯,病原菌及感染灶也不明確,能夠明確感染微生物的比例僅為13.0%[11]。發熱可能是感染唯一征象。此類患者病情嚴重,死亡率較高,抗菌藥物治療應盡可能覆蓋可疑病原體,以經驗性治療為主,包括抗細菌、抗真菌藥物等,碳青霉烯類是抗感染治療的一個重要環節。經過抗感染治療,98.34%患者病情穩定出院。在臨床工作中,臨床藥師應關注血液腫瘤患者碳青霉烯類藥物使用情況,持續展開碳青霉烯類抗菌藥物臨床專項點評和專家會診工作,及時發現典型問題,制定干預措施,更好的促進臨床合理用藥。
綜上所述,依據評價標準,我院碳青霉烯類抗菌藥物總體情況較為合理,但在微生物送檢方面仍有待加強,除此之外,建議臨床嚴格掌握碳青霉烯類抗菌藥物適應證,結合病原學結果、感染程度以及腎功能情況制定抗感染治療方案,保障患者用藥安全、經濟、有效,提升我院合理用藥水平。

