首次急性ST段抬高型心肌梗死行經皮冠狀動脈介入術后心動過緩發生情況及危險因素分析
夏旭東,賈凱俠
長安醫院(西安 710016)
急性ST段抬高型心肌梗死(AcuteST-segment elevation acute myocardial infarction,STEMI)是心血管內科臨床治療常見疾病,該病的發生可能與過度勞累、情緒劇烈變化、不良生活習慣及溫度差異等因素有關[1-2],患者發病后短時間內可能出現心力衰竭并發癥發生,自身生命安全可能受到威脅[3],因此及時明確針對性治療方案尤為重要。目前臨床針對STEMI多采用經皮冠狀動脈介入術(Percutaneous coronary intervention,PCI)治療,雖上述手術治療方式的應用可有效改善患者臨床癥狀,但部分患者可能在術后出現心動過緩,進而導致其疾病風險程度增加[4-5],因此就需明確心動過緩發生的危險因素并予以防治。此次研究共選取我院近期收治的224例患者,就心動過緩的主要危險因素進行分析,現報告如下。
資料與方法
1 一般資料 選擇我院近期收治的STEMI患者224例,其中男117例,女107例,年齡48~79歲,平均(61.24±5.36)歲。其中檢出心動過緩的52例患者納入心動過緩組,另172例患者納入正常組。所有研究對象均符合《2015年中國急性ST段抬高型心肌梗死診斷及治療指南》[6]中相關診斷標準,患者入院后均接受常規檢查,并結合臨床表現確診,患者年齡≥18歲,意識清晰,無溝通交流障礙,對此次研究知情且自愿簽署同意書,此次研究已獲得我院倫理委員會審批。排除標準:①既往存在心臟系統疾病者;②病案資料缺失者;③存在凝血功能障礙者;④合并有嚴重感染性疾病者;⑤合并有神經系統疾病者;⑥合并惡性腫瘤及其他高危疾病者;⑦研究依從性偏低者。
2 研究方法
2.1 冠狀動脈造影:所有研究對象在入院后均實施常規冠狀動脈造影,造影前需取阿司匹林300 mg以及波立維300~600 mg進行口服治療,后選取3000~5000 U普通肝素進行靜脈推注治療。冠狀動脈造影過程中使用Judkins 法經股動脈或橈動脈行冠狀動脈造影,患者選擇2個或2個以上體位投照,最終造影結果由2名資深影像學醫師進行閱片分析。
2.2 觀察項目:觀察項目包括:性別(男性/女性)、年齡(≥60歲/<60歲)、心絞痛史(有/無)、高血壓史(有/無)、糖尿病史(有/無)、吸煙史(有/無)、鈣離子拮抗劑使用(有/無)、ACEI/ARB藥物使用(有/無)、β受體拮抗劑使用(有/無)、血管病變情況(單支/多支)、罪犯血管位置(左前降支/右冠狀動脈/左回旋支)、罪犯血管閉塞情況(未完全閉塞/完全閉塞)、術前心室顫動發生情況(發生/未發生)、術中血液復流情況(復流/未復流)。
2.3 實驗室檢查:左室射血分數(Left ventricular ejection fraction,LVEF)、高密度脂蛋白膽固醇(High density lipoprotein cholesterol,HDL-C)、低密度脂蛋白膽固醇(Low density lipoprotein cholesterol,LDL-C)、甘油三酯(Triglyceride,TG)、總膽固醇(Total cholesterol,TC)、糖化血紅蛋白(Glycosylated hemoglobin,GHb)、纖維蛋白原(Fibrinogen,FIB)、尿素(Urea,BU)、肌酐(Creatinine,CRE)、尿酸(Uric acid,UA)、血鈣(Blood calcium,SC)、血糖(Blood sugar,Glu)、白細胞含量(Leukocyte content,WBC)、中性粒細胞百分比(Percentage of neutrophils,N%)以及血紅蛋白(Hemoglobin,Hb)水平,上述除左室射血分數外的其他指標的測量均需在患者晨間空腹狀態下進行,取其肘靜脈血液 5 ml,在3000 r/min的條件下進行離心處理,后對相應指標進行檢測,連續檢測3次,其平均值作為最終檢測結果。
2.4 心動過緩診斷:若患者手術治療后持續性心率低于60次/min則可定義為術后心動過緩。
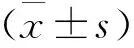
結 果
1 心動過緩發生情況分析 此次研究收治的224例患者均順利完成PCI治療,術后共52例患者被判定為心動過緩,發生率為23.21%。其中竇性心動過緩28例、房室傳導阻滯5例、交界性逸搏心律3例、未明確描述性質的16例。
2 臨床特征分析 臨床特征單因素分析結果表明:STEMI患者行PCI治療后的心動過緩的發生主要與罪犯血管位置以及術中血液復流情況有關(P<0.05),見表1。

表1 臨床特征單因素分析[例(%)]
3 實驗室指標單因素比較 對兩組各項實驗室指標的差異情況進行分析,結果表明:心動過緩組HDL-C表達水平明顯高于正常組,兩組比較差異有統計學意義(P<0.05),見表2。
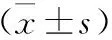
表2 實驗室指標單因素比較

續 表
4 多因素分析 將臨床特征單因素分析以及實驗室指標單因素分析中存在統計學意義的項目納入Logistic回歸模型進行多因素分析,結果表明:罪犯血管位置右冠狀動脈或左回旋支以及術中無復流的發生均屬于心動過緩的危險因素(P<0.05),見表 3。

表3 多因素分析結果統計
討 論
STEMI屬于臨床治療常見病與多發病,該病發病時間短,進展速度快,患者患病后身心健康與生命安全受到的威脅程度較高,因此及時制定針對性的治療方案就顯得尤為重要。目前臨床針對STEMI患者多采用PCI治療,該治療模式的應用對患者治療結局及預后情況的改善均具有重要價值[7],但長期研究發現,部分患者在實施上述治療后可能出現不同程度的心動過緩,心動過緩癥狀的發生可能導致患者病情加重,增加患者原發疾病的風險程度,最終導致治療失敗[8-9]。近期有學者指出,針對STEMI臨床治療時,通過對其臨床特征以及諸多實驗室指標進行分析,明確導致其心動過緩現象發生的潛在危險因素并指定相應的干預措施,由此可降低STEMI患者PCI治療后心動過緩發生風險,進而提升治療效果,改善治療結局[10-11]。
此次研究筆者為明確STEMI患者實施PCI治療后心動過緩現象發生的具體危險因素,結果表明:諸多臨床特征指標中,罪犯血管位置以及術中血液復流情況可能對患者心動過緩發生風險造成影響;而各項實驗室指標中,HDL-C的異常表達可能導致患者心動過緩發生風險增加;后續的多因素分析證實,罪犯血管位置為右冠狀動脈、術中無復流均屬于心動過緩發生的主要危險因素。以往的研究中,有學者認為,心動過緩主要是由多種病理機制共同作用下形成的,但就主要的影響因素并未明確,臨床中針對患者心動過緩危險因素進行及早干預,可最大程度降低其術后心動過緩現象發生風險,進而提高患者臨床治療安全性,對STEMI患者治療結局及預后情況的改善均具有重要意義[12-13]。此次研究中將罪犯血管位置為右冠狀動脈、術中無復流等項目作為PCI治療后心動過緩現象發生的危險因素,推測將罪犯血管位置為右冠狀動脈納入危險因素的主要原因為:右冠狀動脈本身對竇房結具有較強的供血能力,而右冠狀動脈病變情況的發生可能導致供血不足,進而引發缺血再灌注,最終誘導竇房結細胞死亡,因此患者在出現右冠狀動脈損傷后心率可能受到影響,導致心動過緩情況發生。除此之外,右冠狀動脈主要存在的范圍內還具有豐富的迷走神經纖維,缺血再灌注現象的發生可能會使副交感神經興奮程度升高,而交感神經興奮程度明顯降低,最終在一系列反應下導致外周血管出現擴張、血壓水平降低,進而導致心動過緩現象發生,因此針對STEMI患者進行臨床治療時,通過對其右冠狀動脈損傷情況進行檢測可一定程度判斷心動過緩發生風險,而針對出現右冠狀動脈損傷的患者則可采用阿托品等交感神經阻滯劑進行預防治療。術中無復流現象的發生涉及到較為復雜的生理機制,主要包括有:遠端動脈栓塞、缺血再灌注損傷、固有的冠狀動脈微循環障礙及個體易感性等,現階段臨床中針對患者術中復流情況的診斷多采用冠狀動脈造影,此次研究中筆者將術中復流納入危險因素的主要原因為:術中無復流情況的發生主要與微血栓以及缺血再灌注損傷有關,考慮到心率失常可能受到再灌注影響,因此較多的學者將心率失常作為冠狀動脈再通的治療指標,而冠狀動脈再通后可能導致微栓子脫落,進而使血管微循環出現障礙,再灌注心率失常主要作為微循環持續性缺血的指標[14-15],進而直接說明了STEMI患者PCI治療過程中出現無復流現象后,可能會在術后出現再灌注心率失常,最終表現為心動過緩。綜合上述結論進行過分析,筆者認為臨床針對STEMI患者進行治療時,需對其罪犯血管位置以及術中復流情況的進行明確,后結合患者自身情況指定相應的預防措施,在保證其臨床治療安全性的同時,最大程度提高臨床治療效果,改善治療結局及預后。
綜上所述,STEMI患者PCI治療后心動過緩癥狀發生率較高,因此可在STEMI患者治療前對其心動過緩危險因素進行明確,后制定相應的治療方案進行干預,最終提高臨床療效,保證患者在院治療安全性。

