熱休克蛋白70在冠心病合并2型糖尿病患者中的表達水平及臨床意義
張航,許華山,劉超,文冰,趙文增
(鄭州大學第一附屬醫院 心血管外科,河南 鄭州 450052)
熱休克蛋白70(heat shock protein70,HSP70)作為應激蛋白在缺血等應激狀態下能夠快速高表達,并轉運到細胞膜上,還可以從細胞內釋放入血,通過Toll樣受體等促進大量炎癥細胞因子釋放以及參與機體的免疫反應[1-5],從而引起血管壁的炎癥反應,促進動脈粥樣硬化,在冠心病(coronary heart disease,CHD)的發生和發展過程中發揮了重要作用。HSP70作為分子伴侶,可以抵抗細胞的凋亡,對抗細胞的氧化以及調節細胞的免疫功能,從而提高細胞對應激的耐受性,可保護胰島β細胞由于應激導致的損害,避免凋亡。2型糖尿病(type 2 diabetes mellitus,T2DM)患者持續高血糖,抗氧化酶活性的降低以及抗氧化素的減少等導致HSP70的持續過度表達,從而影響HSP70的抗氧化能力[6-7]。高敏C-反應蛋白(high sensitive C-reactive protein,hs-CRP)是一種急性期蛋白,在全身炎癥和非特異性炎癥過程中發揮重要作用,其表達水平與冠狀動脈粥樣硬化的嚴重程度高度相關,是CHD發生、發展和預后的獨立危險因素[8-9]。此外,研究發現hs-CRP與胰島素抵抗有密切關聯。目前,HSP70與CHD或T2DM具有相關性已逐漸被認可[2,7,10-11],然而多數研究只關注HSP70與CHD或T2DM的關系。本研究通過檢測CHD組、T2DM組、CHD合并T2DM組及健康對照組4組研究對象的外周血HSP70表達水平,并以hs-CRP表達水平作為對照,探討HSP70與CHD合并T2DM的關系以及HSP70水平與冠脈病變程度的相關性。
1 資料與方法
1.1 一般資料選取2018年1月至2019年12月于鄭州大學第一附屬醫院擬診CHD并住院行冠狀動脈造影(coronary angiography,CAG)檢查的患者300例,根據癥狀和CAG結果將患者分為4組,其中CHD組80例,T2DM組70例,CHD合并T2DM組90例以及對照組(非CHD非T2DM組)60例。所有研究對象及家屬均同意參與本研究,并知曉其相關試驗目的、研究過程和臨床意義。本研究開展獲得鄭州大學第一附屬醫院醫學倫理委員會批準。納入標準:所有相關研究患者入院后均經過全面的體格檢查,行相關影像學檢查(胸片、心電圖和多普勒超聲心動圖)以及完善血常規、血凝試驗、肝腎功能、電解質等實驗室常規檢查,排除合并有惡性腫瘤、心臟瓣膜病、心肌病以及急慢性感染性疾病患者,患有嚴重肝腎功能不全以及心肺功能衰竭患者亦排除在外。T2DM診斷標準:依照中華醫學會糖尿病分會2010年制定的《中國2型糖尿病防治指南》進行診斷,排除繼發性糖尿病和1型糖尿病。CHD診斷標準:參照世界衛生組織1979年制定的冠狀動脈粥樣硬化性心臟病診斷標準,以左冠狀動脈主干、前降支、回旋支以及右冠狀動脈中至少有1支血管狹窄程度≥50%判斷為有意義病變,同時并根據累及血管病變支數定義為單支病變、雙支病變和多支病變。CHD形態學分型:根據美國心臟病學會聯合美國心臟協會1988年制定標準分為A、B1、B2和C型病變。
1.2 Gensini積分標準依據美國心臟協會制定的冠狀動脈血管圖像分段評價標準以及Gensini積分系統對每支病變血管狹窄程度的進行定量分析。1分:狹窄<25%;2分:≥25%,<50%;4分:≥50%,<75%;8分:≥90%,<99%;32分:≥99%。然后按冠狀動脈每個分支狹窄的得分分別乘以相應系數,左主干病變:得分×5;左前降支病變:近段得分×2.5,中段得分×1.5,遠段得分×1;對角支病變:第一對角支得分×1;第二對角支得分×0.5;左回旋支病變:近段得分×2.5,遠段得分×1;RCA病變:近、中、遠段得分×1;后降支得分×1;后側支得分×0.5。由兩位熟悉心臟病專業醫生分別獨立進行相關得分以及系數的判定,最后計算出來的得分總和的平均數即為該患者的Gensini積分。
1.3 標本采集及檢測在行CAG前空腹采集所有相關研究對象肘正中靜脈血5 mL,在離心機上以3 000 r·min-1離心15 min,然后取其上清液分裝保存于-80 ℃超低溫冰箱待測。HSP70及hs-CRP水平采用酶聯免疫吸附法中的雙抗體夾心法進行檢測。相關檢測試劑盒購自于武漢中美科技有限公司,試驗步驟嚴格按照其操作說明書進行操作。使用美國Bio-Rad公司生產的Mode1550型酶標儀進行全自動定量分析。
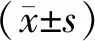
2 結果
2.1 一般臨床資料比較4組研究對象性別、飲酒、吸煙、年齡、收縮壓、肌酐、尿素氮、谷丙轉氨酶、白細胞(white blood cell,WBC)計數、甘油三酯(triglycerides,TG)、總膽固醇(total cholesterol,TC)、低密度脂蛋白膽固醇(low density lipoprotein cholesterol,LDL-C)比較,差異無統計學意義(P>0.05)。4組研究對象體質量指數、空腹血糖及高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL-C)比較,差異有統計學意義(P<0.05);兩兩比較,CHD組、T2DM組、CHD合并T2DM組體質量指數均高于對照組,HDL-C低于對照組,差異有統計學意義(P<0.05);T2DM組、CHD合并T2DM組空腹血糖高于CHD組和對照組(P<0.05);T2DM組、CHD合并T2DM組間空腹血糖比較,差異無統計學意義(P>0.05)。CHD組、T2DM組、CHD合并T2DM組間體質量指數、HDL-C兩兩比較,差異無統計學意義(P>0.05)。見表1。

表1 4組研究對象一般臨床資料比較
2.2 4組研究對象HSP70水平及hs-CRP水平比較單因素方差分析顯示,4組研究對象之間HSP70水平及hs-CRP水平差異有統計學意義(P<0.05)。采用SNK法進一步進行兩兩比較,與對照組比較,CHD組、T2DM組及CHD合并T2DM組HSP70水平及hs-CRP水平均較高,差異有統計學意義(P<0.05);與CHD組和T2DM組分別比較,CHD合并T2DM組HSP70水平及hs-CRP水平均較高,差異有統計學意義(P<0.05)。經析因設計方差分析顯示,CHD和T2DM在HSP70及hs-CRP升高方面有交互作用(F1=21.790,P1<0.001;F2=62.047,P2<0.001)。見表2。
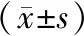
表2 4組研究對象HSP70水平及hs-CRP水平比較
2.3 CHD組和CHD合并T2DM組HSP70水平與Gensini積分的關系與CHD組相比,CHD合并T2DM組冠脈Gensini積分更高,差異有統計學意義(P<0.05);HSP70水平與Gensini積分在CHD組及CHD合并T2DM組均呈正相關,并且在CHD合并T2DM組相關性更好。見表3。
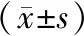
表3 CHD組和CHD合并T2DM組患者HSP70水平與 Gensini積分的關系
2.4 CHD合并T2DM組患者不同冠狀動脈病變支數HSP70水平與hs-CRP水平根據冠狀動脈病變支數將CHD合并T2DM組進一步分成單支病變組、雙支病變組和多支病變組3組,單因素方差分析顯示,3組間HSP70水平及hs-CRP水平差異有統計學意義(P<0.05),采用SNK法進一步進行兩兩比較,與單支病變組比較,多支病變組、雙支病變組HSP70水平及hs-CRP水平均較高,差異有統計學意義(P<0.05);與雙支病變組比較,多支病變組HSP70水平及hs-CRP水平均較高,差異有統計學意義(P<0.05)。見表4。
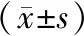
表4 CHD合并T2DM組患者不同冠狀動脈病變支數HSP70 水平與hs-CRP水平比較
2.5 CHD合并T2DM組患者不同冠狀動脈病變類型HSP70水平與hs-CRP水平將CHD合并T2DM組患者依據冠狀動脈病變類型進一步分為A型組、B1型組、B2型組和C型組,單因素方差分析顯示,4組間HSP70水平及hs-CRP水平差異有統計學意義(P<0.05),采用SNK法進一步進行兩兩比較,C型組HSP70水平及hs-CRP水平均高于A型組、B1型組及B2型組,差異有統計學意義(P<0.05),而A型組、B1型組及B2型組3組之間HSP70水平及hs-CRP水平差異無統計學意義(P>0.05)。見表5。
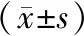
表5 CHD合并T2DM組患者不同冠狀動脈病變類型HSP70 水平與hs-CRP水平比較
2.6 CHD合并T2DM組患者HSP70水平與hs-CRP水平相關性分析對CHD合并T2DM組患者HSP70水平與hs-CRP水平進行Pearson相關分析,結果表明二者呈正相關(r=0.728,P<0.001)。
2.7 CHD合并T2DM的危險因素分析首先將CHD合并T2DM作為因變量,然后將一般臨床資料、hs-CRP和HSP70作為自變量先進行單因素logistic回歸分析(將對照組賦值為0,CHD合并T2DM組賦值為1),最后將有意義的變量吸煙、年齡、體質量指數、WBC計數、空腹血糖、TG、TC、LDL-C、HDL-C和hs-CRP或HSP70一并納入多因素logistic回歸分析模型,結果顯示hs-CRP及HSP70水平升高是CHD合并T2DM的獨立危險因素。見表6、7。
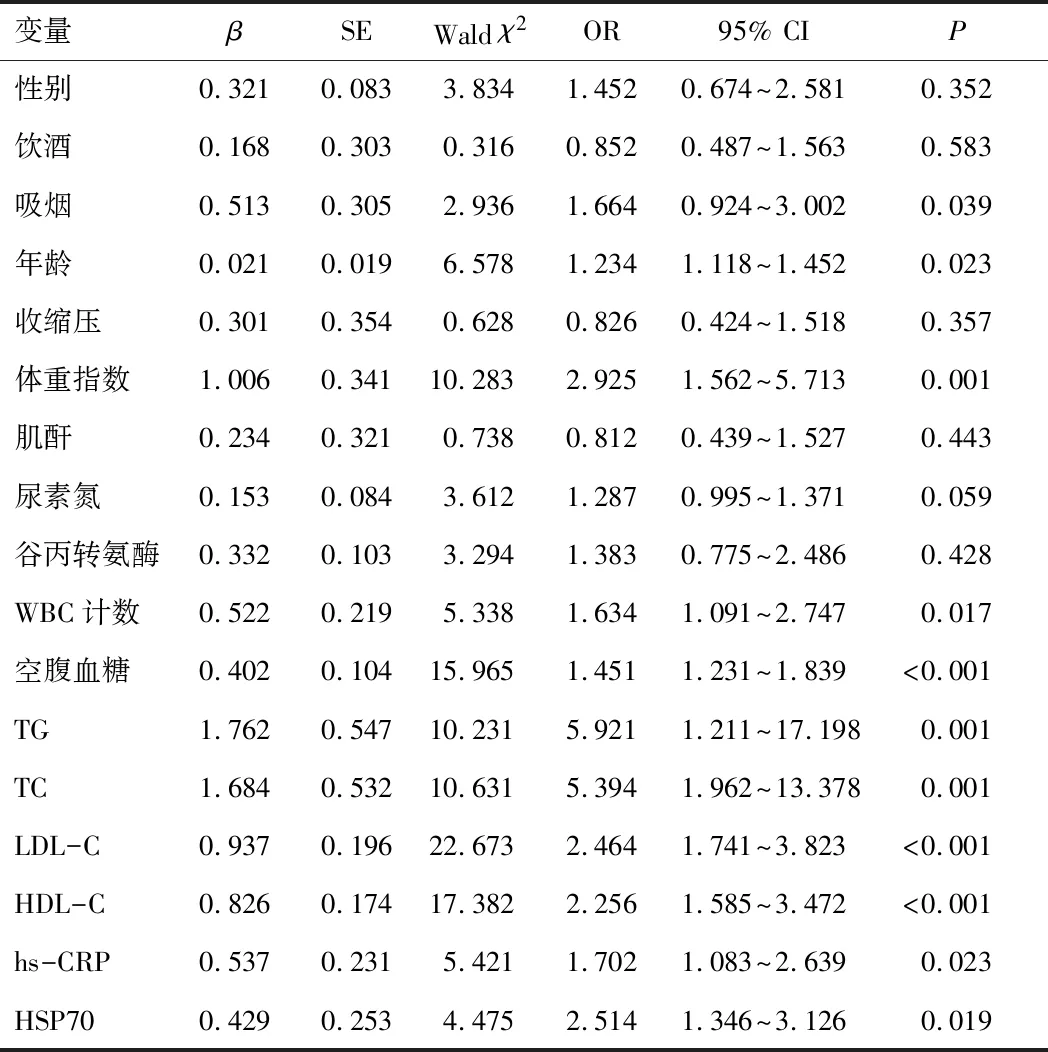
表6 CHD合并T2DM單因素分析
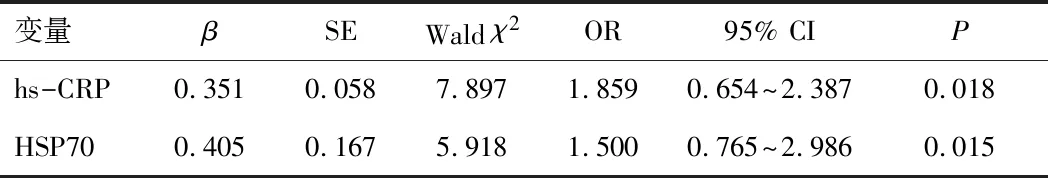
表7 CHD合并T2DM多因素logistic回歸分析
3 討論
CHD發病機制是由多種危險因素共同作用的,尤其炎癥和免疫反應在CHD的發生和發展過程中起著決定性作用。HSP70優先表達于循環系統,目前已經發現在人類的冠狀動脈內皮組織和動脈粥樣斑塊內過度表達。對于HSP70在動脈粥樣硬化發病機制的研究目前意見不統一,有研究認為細胞內HSP70作為保護性蛋白可以抵抗動脈粥樣硬化[12-13]。然而,另外一部分研究認為細胞外HSP70與細胞內HSP70的作用可能有所不同,大量基礎及臨床研究顯示細胞外HSP70加重炎癥反應并促進動脈粥樣硬化。細胞外HSP70可通過Toll樣受體等介導激活核因子-κB,從而誘導免疫反應和促進多種炎癥介質,比如腫瘤壞死因子-α、白細胞介素-6等炎癥因子的釋放,并通過增強基質金屬蛋白酶-9表達和分泌,增強單核細胞穿透內皮細胞基質的能力[14-15]。本研究證實,CHD患者以及CHD合并T2DM患者中血清hs-CRP及HSP70水平均較對照組高。hs-CRP目前作為反映體內炎癥反應的一種客觀指標,能準確反映冠狀動脈粥樣硬化斑塊內炎癥反應狀態,提示HSP70可能也參與了CHD的炎癥發生和發展過程。T2DM發病機制和胰島素抵抗密切相關,也有研究認為它是一種慢性低度炎癥反應疾病。本研究結果顯示T2DM患者和T2DM合并CHD患者外周血hs-CRP及HSP70水平均高于對照組,hs-CRP與胰島素抵抗密切關聯,重要的是胰島素抵抗被作為是高血糖和動脈粥樣硬化共同發病的生化代謝和基因遺傳機制之一,提示HSP70對T2DM的發病過程具有重要作用,這和Nakhjavani等[7]研究結果相一致,他們的研究證實了T2DM患者WBC計數、CRP和HSP70等指標高于正常對照組。研究人員推測HSP70可能通過參與機體的免疫應答以及炎癥反應機制促進了胰島素抵抗的發生發展。Yabunaka等[16]研究發現,與對照組相比較,T2DM患者體內單核細胞中的HSP70水平明顯升高,而T2DM患者HSP70水平與年齡卻呈負相關。此外,Oglesbee等[17]研究酮癥酸中毒患者,發現在平穩期時HSP70-2與血糖呈正相關。
本研究表明,HSP70在單獨CHD或T2DM患者中均發揮了重要作用,尤其在CHD合并T2DM患者血清HSP70水平更高。經析因設計方差分析結果顯示,CHD和T2DM在HSP70升高方面有交互作用。目前認為,T2DM是心血管系統疾病的一個非常重要的獨立危險因素,持續長時間的高血糖刺激可以誘發心血管病變,促進冠狀動脈粥樣硬化的發展進而導致CHD。本研究對CHD合并T2DM患者外周血中HSP70水平與Gensini積分、hs-CRP水平進行Pearson相關分析,結果表明均呈正相關,而hs-CRP高表達明顯促進冠狀動脈粥樣硬化已經廣泛得到臨床證實,說明HSP70的高表達與冠狀動脈粥樣硬化的嚴重程度呈正相關。本研究在CHD合并T2DM患者Gensini積分較CHD患者Gensini積分高,說明可能是糖代謝異常導致HSP70水平升高進一步加重血管炎癥反應所致。Pirillo等[18]研究發現氧化型低密度脂蛋白可以誘導產生HSP70,而HSP70可以提高細胞對氧化型低密度脂蛋白誘導的凋亡的敏感性,并沒有保護細胞對抗氧化型低密度脂蛋白誘發的細胞毒性作用。Svensson等[19]研究認為HSP70可能是氧化型低密度脂蛋白導致巨噬細胞中脂質沉積與啟動炎癥反應之間的一個環節。在臨床工作中,合并有T2DM的CHD患者往往發病早,進展快,冠狀動脈粥樣硬化病變重。本研究進一步發現,在CHD合并T2DM患者中病變多支數組與雙支數組、單支數組比較,HSP70表達水平明顯升高,而且C型冠狀動脈病變類型患者HSP70表達水平明顯高于A型、B1型和B2型;logistic回歸分析顯示,hs-CRP及HSP70水平升高是CHD合并T2DM發病的獨立危險因素。Zhang等[11]研究證實,與正常對照組相比,HSP70表達水平在急性冠脈綜合征組以及穩定型心絞痛組均明顯升高,并且在急性冠脈綜合征組最高,HSP70表達水平與急性冠脈綜合征的病情危險嚴重程度呈高度正相關性。高表達水平HSP70和低表達水平HSP70抗體是急性冠脈綜合征患者發病的獨立危險因素。然而,Zhu等[20]卻持相反觀點,他們認為高表達水平HSP70可以減少冠狀動脈粥樣硬化中膜厚度,從而降低CHD的危險性。
綜上所述,本研究表明CHD和T2DM在HSP70升高方面有交互作用;HSP70水平與冠狀動脈粥樣硬化程度呈正相關;與單純CHD患者相比,CHD合并T2DM患者HSP70水平更高,冠脈粥樣硬化程度更重。本研究對CHD合并T2DM患者外周血中HSP70進行了初步探索,其相關作用機制依舊不清楚,尚需后續試驗進一步明確。

