無創面罩式正壓通氣治療呼吸衰竭的療效研究
包 珠
江蘇省豐縣人民醫院呼吸內科,江蘇豐縣 221700
呼吸衰竭患者因長時間處于低氧、高碳酸血癥和酸中毒的狀態下,呼吸功能嚴重受損,肺泡低通氣,易伴發肺部炎癥性感染[1-3]。無創通氣能夠為呼吸衰竭患者提供有效且安全的呼吸支持,通過輔助患者呼吸,減少其自身呼吸肌做功、恢復呼吸肌肌力,改善因低通氣而誘發的一系列生理、病理性反應,是臨床搶救、治療呼吸衰竭患者的重要手段[4]。臨床以往常規的抗感染、祛痰、止咳等對癥治療,雖然可獲得一定療效,但是卻不能徹底根除病變、解決疾病問題。本研究通過以2017年1月~2019年12月我院住院治療的呼吸衰竭患者為研究對象,探討面罩式無創正壓通氣治療呼吸衰竭的臨床效果。現報道如下。
1 資料與方法
1.1 一般資料
在2017年1月~2019年12月我院住院治療的呼吸衰竭患者中,隨機抽取70例作為研究對象,納入標準:(1)年齡>18歲;(2)均結合臨床癥狀、血液生化檢驗、影像學等檢查手段確診為呼吸衰竭。排除標準:(1)并發嚴重心、腦血管疾病者;(2)有嚴重內科疾患、傳染性疾病者;(3)免疫功能障礙、艾滋病患者;(4)精神上存在障礙者;(5)惡性腫瘤患者。依照隨機數字表法分成兩組,常規組中患者35例,男20例、女15例,年齡42~74歲、平均(67.8±5.5)歲,疾病類型:慢性阻塞性肺疾病27例、重癥肺炎8例。觀察組中患者35例,男21例、女14例,年齡41~73歲、平均(66.7±5.4)歲,疾病類型:慢性阻塞性肺疾病25例、重癥肺炎10例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。且本研究經醫院醫學倫理委員會審核、批準執行。
1.2 方法
1.2.1 儀器與材料 BIPAP A30型無創呼吸機,由荷蘭PHILIPS公司生產;采用配套使用的面罩、鼻罩和通氣管道等,購自春妙上海醫療器械有限公司。
1.2.2 治療方法 患者收治確診后,常規組積極采用一般治療方法。常規抗感染用藥、呼吸興奮藥物、支氣管擴張劑、利尿劑、糖皮質激素等,另外強調對患者基礎疾病、并發癥的控制,注意調節患者酸堿平衡度、電解質紊亂,實時監測患者生命指標變化。
觀察組另外采取無創面罩式正壓通氣治療。在給患者上面罩前,向其做好解釋工作,宣教相關操作與相應工具的用途,確保患者治療心態的平穩。開始正壓通氣時,幫助患者取低坡半臥位,確保治療患者體位上的舒適程度。將選擇的合適面罩扣壓在患者口鼻部,啟動工作模式S/T,經面罩旁孔輸氧(氧流量設定在每分鐘3~6L),吸氣與呼氣壓力的設置分別為10~20/4~6cm H2O,每分鐘呼吸頻率維持在15~20次,一般初始吸氣、呼氣壓力的設定值分別從8~12/0~2cm H2O慢慢向上調節,在5~20min后,逐漸調節到合適的壓力水平,以患者自感舒適為宜,持續通氣治療4h,通氣間隙,可允許有15~30min的間歇,可進食、吸痰、大小便等。每日通氣時間最少20h。正壓輔助通氣全程,都要做到對患者生命體征、血氧飽和度(標準范圍維持在90%~95%)及血氣指標變化的持續性與動態性監測。
1.3 觀察指標及評價標準
(1)對兩組患者治療前、治療后 6、24、72h的動脈血氣指標監測數據結果進行記錄,具體數值指標有pH值、氧分壓、二氧化碳分壓。(2)對兩組患者治療5d后的臨床療效進行總結和評價[5]:慢性阻塞性肺疾病患者呼吸頻率、心率等疾病指標基本恢復正常,重癥肺炎患者生命體征保持平穩,經胸部CT檢查顯示:胸部陰影消失,肺部啰音與咳嗽消失,體溫恢復正常,二氧化碳分壓數值較治療前下降幅度超過10%,或血氧飽和度超過95%,為顯效;慢性阻塞性肺疾病患者疾病有關癥狀得到好轉,重癥肺炎患者有關癥狀和影像學檢查,均見改善,二氧化碳分壓指標值下降幅度介于5%~10%,或血氧飽和度超過90%,為有效;患者治療后療效并不符合以上兩個指標的界定范圍,為無效。總有效率=(顯效例數+有效例數)/總例數×100%。
1.4 統計學方法
使用SPSS25.0統計學軟件進行數據分析、處理,計數資料以例數(n)、百分比(%)表示,采用χ2檢驗;計量資料以()表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 治療前后兩組患者血氣指標數據分析
治療前兩組間各項血氣指標數據值比較,差異無統計學意義(P>0.05);兩組患者治療后6、24、72h后其pH值、氧分壓與二氧化碳分壓指標值較本組治療前均有顯著改善,差異有統計學意義(P<0.05);另外,治療后72h觀察組患者pH值、氧分壓與二氧化碳分壓指標值均優于常規組,差異有統計學意義(P<0.05)。見表1。
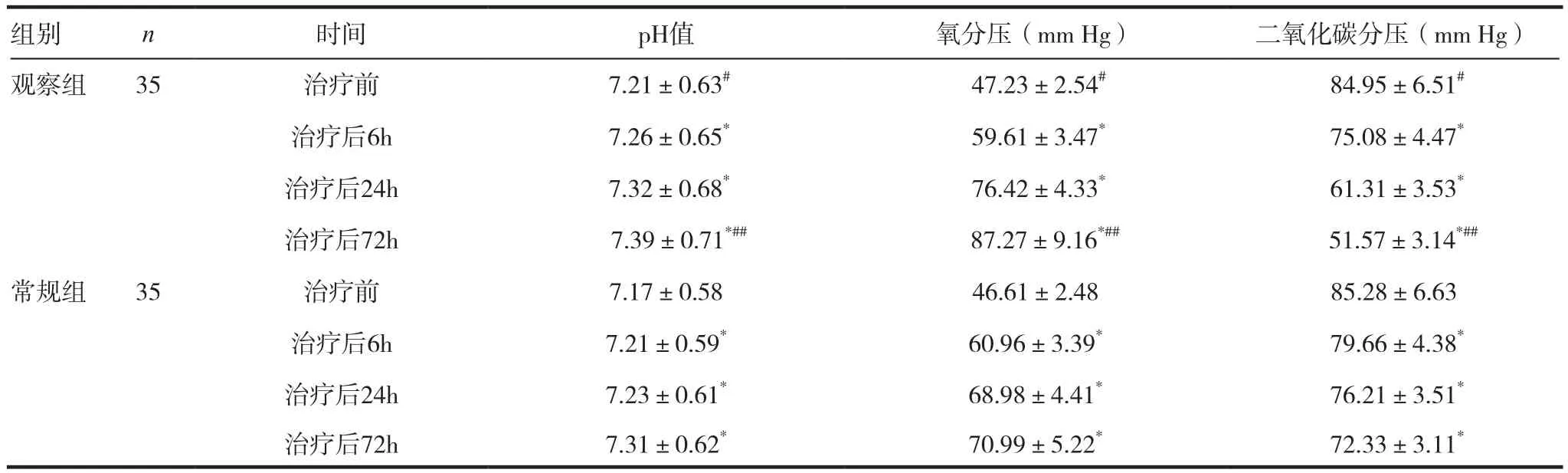
表1 治療前后兩組患者血氣指標數據分析(x ± s)
2.2 兩組患者治療總有效率的比較
觀察組患者治療總有效率(94.29%)高于常規組治療總有效率(77.14%),差異有統計學意義(P<0.05)。見表2。

表2 兩組患者治療總有效率的比較[n(%)]
3 討論
呼吸衰竭多伴隨慢性阻塞性肺疾病、重癥肺炎發生,該類患者通常病情比較危重,由疾病導致的通氣功能障礙,會導致發生二氧化碳潴留問題,造成高碳酸性呼吸衰竭[6]。主要病因可以歸咎于氣道氣流的嚴重受限、呼吸頻率變快、呼吸肌負荷變嚴重、呼吸做功倍增[7-8]。
機械通氣是目前臨床治療呼吸衰竭的有力手段,通過呼吸機介入的方式和途徑,能幫助患者改善其由于疾病而造成的呼吸困難等癥狀,減輕患者呼吸肌負荷,在盡量短的時間內,兼具規律性、強化性的改善肺泡通氣量,繼而保證治療效果[9]。
通常認為無創通氣的指征是可以自主呼吸、神志清醒能夠配合治療者;可以自主排痰,能夠耐受連接罩者[10]。當其在臨床的應用越來越廣泛、經驗累積越來越豐富,以及臨床醫療對呼吸生理認識的日益加深,對呼吸機、連接裝置的改良與完善,無創正壓機械通氣技術發展卓著[11]。本研究結果顯示,治療前兩組間各項血氣指標數據值比較均無統計學差異,治療后6、24、72h其pH值、氧分壓與二氧化碳分壓指標值較本組治療前均有顯著改善,差異有統計學意義(P<0.05),另外,治療后72h觀察組患者pH值、氧分壓與二氧化碳分壓指標值均優于常規組。對這一結果的原因具體分析,呼吸衰竭是慢性阻塞性肺疾病以及重癥肺炎患者的常見、致命性并發癥[12],往往呈現出氣道阻力增加的表現,以往在臨床救治過程當中,近半數患者都需要切開氣管插管,行機械通氣治療,而無創呼吸機的使用,能在呼氣時、給予患者較低的呼氣壓,幫助患者更容易的呼出氣體,同時較低的呼氣壓還可起到呼氣末正壓作用,有對抗內源性呼氣末正壓之效,借助于機械性的支氣管擴張刺激,減小細支氣管氣道陷閉問題,強化通氣量,加大功能殘氣量,防止肺泡萎陷,最終實現對通氣/血流比例的改善,達到提高氧分壓、降低二氧化碳分壓的治療目的[13]。另外,觀察組患者治療總有效率高于常規組治療總有效率。和傳統、有創機械通氣相比較,無創正壓通氣治療優勢體現在,不涉及到氣管切開,以面罩為連接,予以患者正壓通氣,避免了由于氣管插管或氣管切開等操作給患者帶來的痛苦與術后感染等并發癥,也間接的減少了患者經濟負擔;而且無創正壓通氣的操作更為簡單,不會對患者正常飲食造成影響,大部分患者都可耐受。總結而言,采用面罩式無創正壓通氣,能有效改善呼吸衰竭患者的通氣功能,糾正酸中毒,促進神志轉好[14-16]。
綜上所述,無創面罩式正壓通氣治療呼吸衰竭,可有效改善患者血氣指標、提高預后,治療效果確切。

