背馱式與經典非轉流式肝移植圍術期臨床療效的研究
張菊霞 吳安石
(首都醫科大學附屬北京朝陽醫院麻醉科,北京 100020)
中國是肝病大國,目前各類肝病患者約1億余例,而終末期肝病患者800余萬例,肝移植是目前治療終末期肝病的唯一有效手段[1]。近年來肝移植在我國發展迅速,肝移植術式也在不停地演化改進中。1963年,Starzl[2]首次提出經典原位肝移植,經典原位肝移植最初需要術中靜脈轉流以輔助完成,但術中轉流可能影響血小板功能,增加血栓形成風險,延長手術時間以及增加機體感染等。隨著手術技術的不斷改善和成熟,無肝期時間明顯縮短,故而使經典原位非轉流肝移植成為可能,近年來,經典非轉流式肝移植已廣泛應用于臨床[3]。然而由于該術式術中需完全阻斷下腔靜脈,常引起患者術中心輸出量減少、血壓下降、組織灌注不足,需要大量輸血擴容,術后易并發急性腎衰竭。而近年來另一種常見的肝移植術式為背馱式肝移植,其仍屬于原位肝移植,但其與傳統的經典原位肝移植相比有眾多優勢,例如保證了術中血流動力學的穩定、縮短手術時間、無須分離肝后下腔靜脈、減少術中出血等并發癥,但是背馱式肝移植仍然有一定局限,如手術操作復雜、術者技術受限、第三肝門分離困難、因供受體血管口徑差異易引起術后肝靜脈流出道梗阻及血栓形成等。目前全世界各肝臟移植中心及肝臟移植專家已提出多種背馱式肝移植的改良術式。這些改良術式減少了上述并發癥的發生并拓寬了背馱式肝移植的適應證[4]。但有關兩種術式之間圍術期并發癥比較的報道還較少,因此本研究回顧性分析了2005年6月至2013年6月間完成的肝移植患者的臨床資料,從而評價采用經典非轉流術式與背馱式肝移植兩種術式的患者圍術期并發癥和病死率的差異。
1 對象與方法
1.1 研究對象
回顧性分析2005年6月至2013年6月間3家臨床醫療中心(首都醫科大學附屬北京朝陽醫院、北京武警總醫院、首都醫科大學附屬北京佑安醫院)完成的肝移植患者共1 411例(表1),其中男性1 160例,女性251例;背馱式肝移植組共445例,其中男性343例,女性102例;經典非轉流肝移植組共966例,其中男性817例,女性149例。排除標準:①術式為非背馱式和經典非轉流術式的其他術式患者;②年齡小于18歲的患者;③術前和術后1、3、7 d肌酐資料有缺失的患者;④肝腎聯合移植的患者。本研究獲首都醫科大學附屬北京朝陽醫院倫理委員會批準,倫理批準文號:2013-科-159。本研究已經在中國臨床試驗注冊中心注冊備案,注冊號:ChiCTR-TRC-14004211。
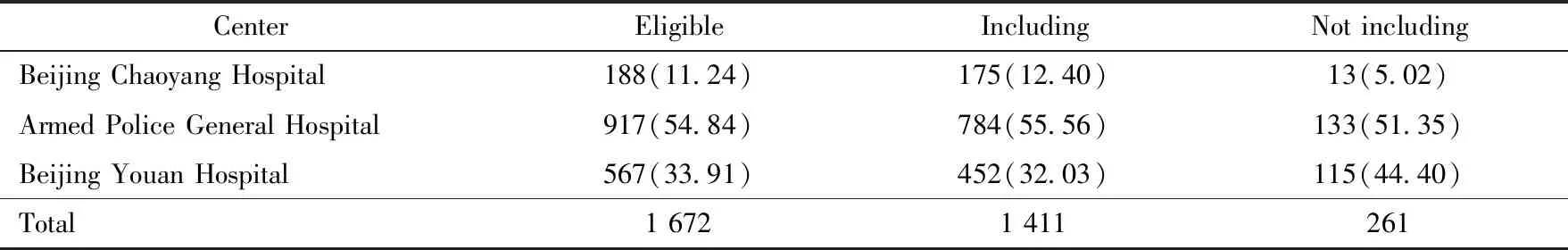
表1 各中心病例入組及完成情況Tab.1 Admission and completion of cases in each center n(%)
1.2 數據與收集
1) 基線資料:年齡、性別、體質量,術前合并癥包括高血壓、糖尿病、腹水、肺部感染、肝腎綜合征、肝昏迷及上消化道出血;
2) 術前臨床資料:肝病分型、術前尿素氮、尿酸、肌酐、尿素、β2微球蛋白、總蛋白、白蛋白、糖化血紅蛋白、尿比重數值;
3) 術中臨床資料:手術時間、無肝期時間、術中出血量;
4) 術后臨床資料:術后并發癥(包括血透、二次開腹、肺部感染、腎衰竭)以及出院時的病死率。
1.3 統計學方法

2 結果
2.1 背馱式肝移植組與經典非轉流式肝移植組基線資料的比較
基線資料中性別、糖尿病、腹水和肝腎綜合征在背馱式和經典非轉流式兩組之間差異有統計學意義(P<0.05),詳見表2。術前肝病分型為酒精性肝硬化和肝衰竭兩種肝病分型的患者在背馱式和經典非轉流式兩組之間差異有統計學意義(P<0.05),詳見表3,其余變量兩組間差異無統計學意義(P>0.05)。
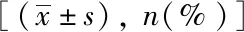
表2 兩組患者的基線資料比較Tab.2 Baseline information of the two groups
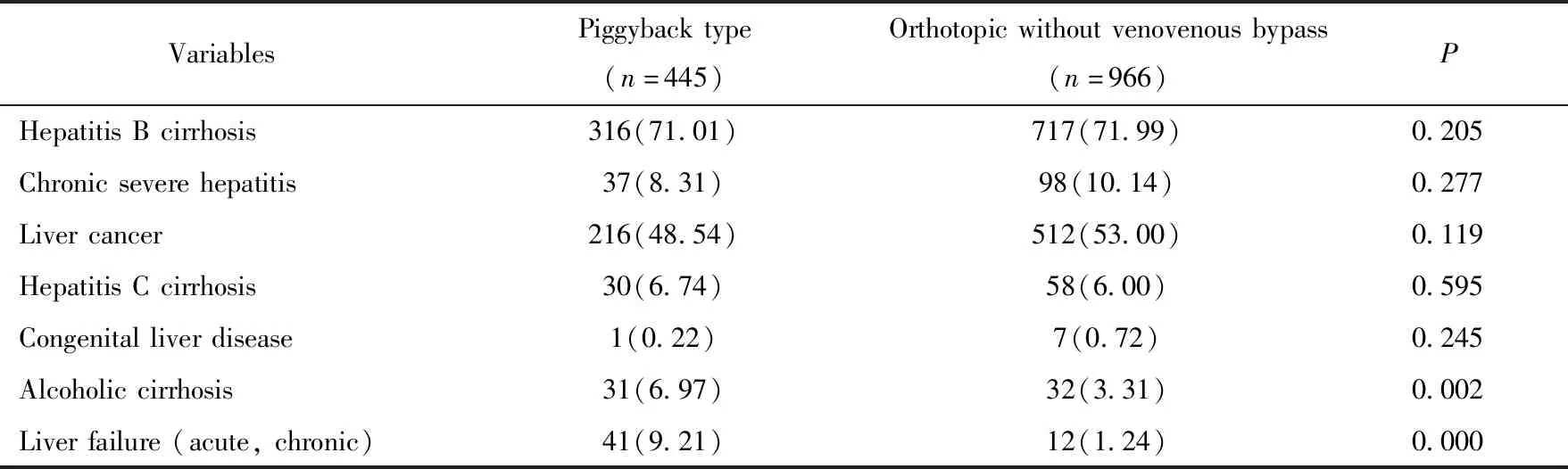
表3 肝病分型Tab.3 Types of liver disease n(%)
2.2 背馱式肝移植組與經典非轉流式肝移植組術前資料的比較
術前資料中肌酐、β2微球蛋白、總蛋白、白蛋白、糖化血紅蛋白和尿比重在背馱式和經典非轉流式肝移植兩組之間差異有統計學意義(P<0.05),詳見表4。
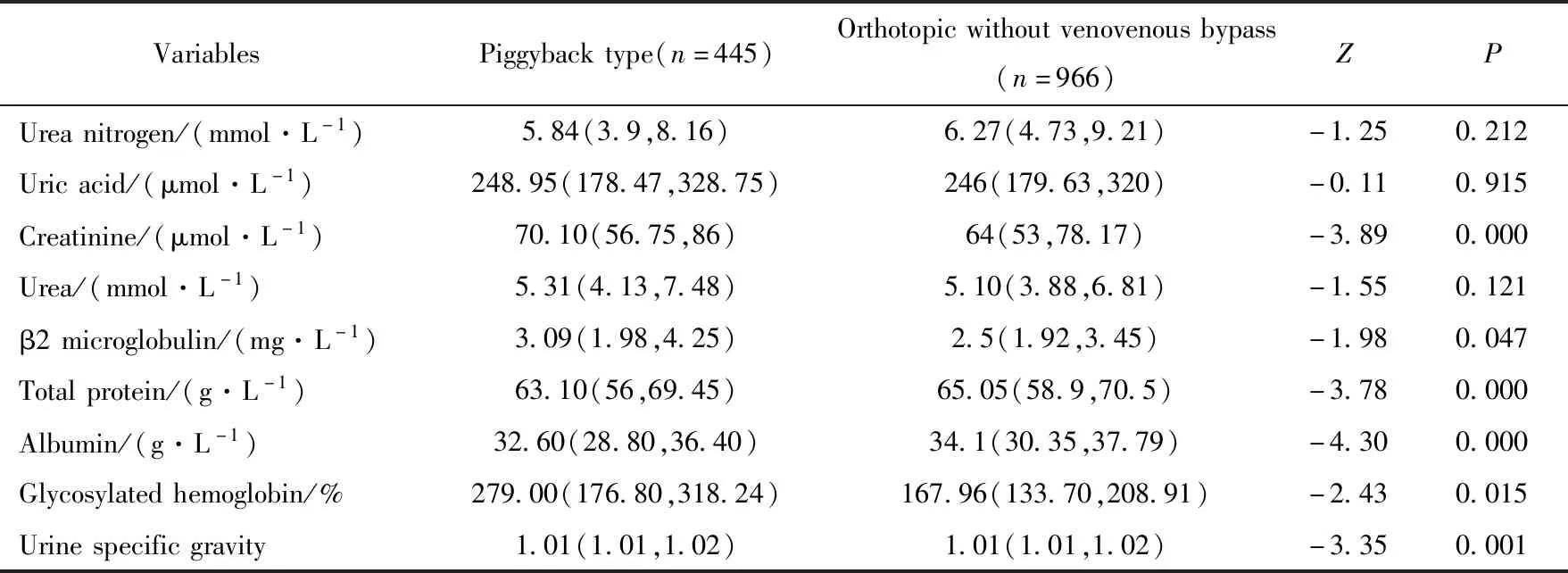
表4 術前臨床資料比較Tab.4 Preoperative clinical data preoperation of the two groups M(P25,P75)
2.3 背馱式肝移植組與經典非轉流式肝移植組術中資料的比較
術中資料中出血量在背馱式肝移植組要顯著高于經典非轉流式肝移植組(2 000 mLvs1 700 mL,P=0.00);無肝期時間在背馱式肝移植組要明顯長于經典非轉流式肝移植組[(91.27±28.88)minvs(63.28±24.76)min,P=0.00)];而手術時間在兩組之間差異無統計學意義(P>0.05),詳見表5。
表5 術中資料的比較Tab.5 Comparison of intraoperative data
2.4 背馱式肝移植組與經典非轉流式肝移植組術后資料的比較
術后并發癥中背馱式肝移植組發生血濾、二次開腹的事件要明顯高于經典非轉流組,而肺部感染、腎功能衰竭事件在背馱式肝移植組中要明顯低于經典非轉流式肝移植組,而在出院時病死率上兩組之間差異無統計學意義,詳見表6。
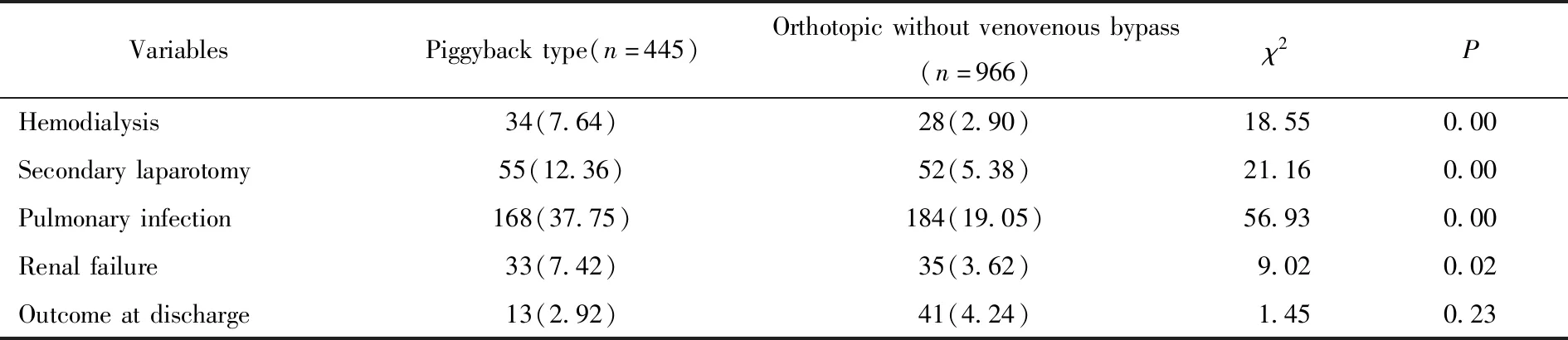
表6 術后資料比較Tab.6 Comparison of postoperative data n(%)
各中心進行亞組分析,中心3的臨床相關資料見表7所示,可知整體分析在出院時轉歸上兩組差異無統計學意義(OR=0.679,P=0.231),中心3在出院時轉歸上兩組之間差異有統計學意義(OR=0.213,P=0.04),詳見表8。對中心3的數據進一步做二元Logistics回歸分析發現,術式(OR=0.380,P=0.047),術后血濾(OR=0.068,P=0.000),肺部感染(OR=0.294,P=0.035),腎衰竭(OR=0.067,P=0.000)均為圍術期死亡的危險因素,詳見表9。各中心兩組無肝期時間比較差異無統計學意義,詳見表10。
表7 亞組3的相關臨床數據Tab.7 Clinical data of the subgroup 3

表8 二元回歸分析不同中心術式與出院時轉歸的關系Tab.8 Logistic regression coefficients test of the states of discharge in different centers
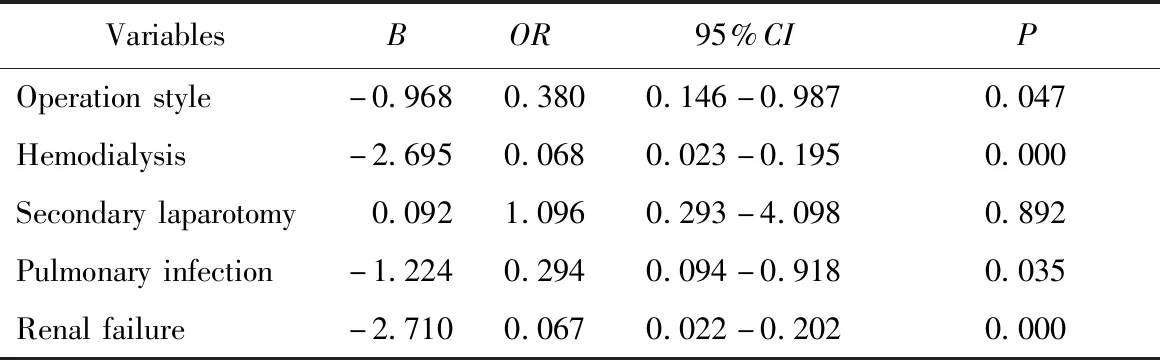
表9 影響出院時轉歸的Logistic回歸分析Tab.9 Results of Logistic regression coefficients test of the states in discharge
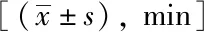
表10 各中心無肝期時間的比較Tab.10 Comparison of the time of anhepatic phase in each centers
2.5 背馱式肝移植組與經典非轉流式肝移植組術前、術后1、3、7 d肌酐濃度的變化情況
使用重復測量方差分析對患者肌酐濃度進行分析可得,兩種術式之間差異無統計學意義(F=2.63,P=0.11),但不同時間點之間差異有統計學意義(F=25.86,P=0.00)(圖1)。球形檢驗P<0.05,使用多變量檢驗,按Roy’s最大值檢驗方法分析。兩種術式的患者,術后第1天和第3天的肌酐濃度均顯著高于術前,經典非轉流術式的患者在術后第7天肌酐濃度顯著高于術前,而背馱式肝移植患者在術后第7天肌酐濃度與術前差異無統計學意義。
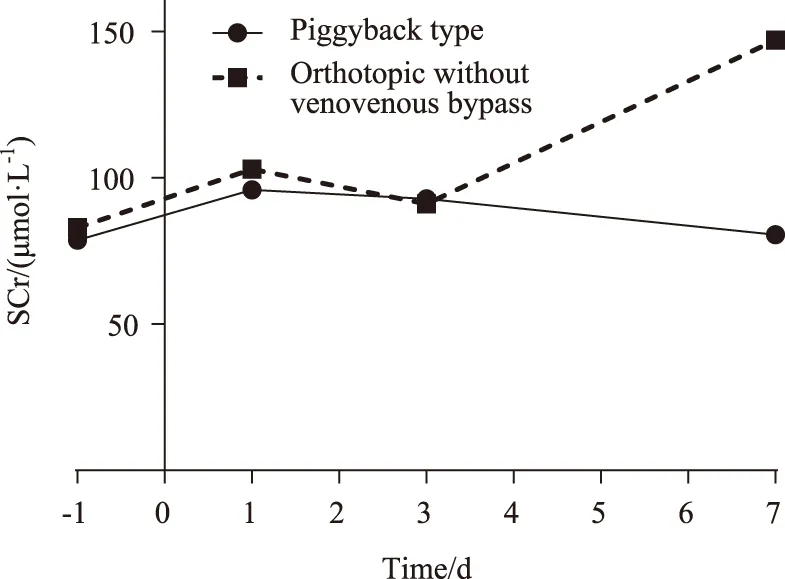
圖1 肌酐濃度隨時間的變化趨勢Fig.1 The change of creatinine concentration with timeSCr:serum creatinine.
3 討論
肝移植是終末期肝病的唯一有效治療手段,其中背馱式肝移植與經典非轉流式肝移植是兩種最常見的肝移植方式。劉洵等[5]在一項回顧性分析中對121例肝移植患者進行分析,術后30 d的病死率為10%,本研究的肝移植患者出院時病死率為3.83%,可能與納入多個中心病例,選擇術式不同及觀察時間點不一致有關。背馱式肝移植術是保留受者的肝靜脈,并將供肝肝上下腔靜脈與受者成型的肝靜脈行端端吻合,而經典非轉流型肝移植是屬于原位肝移植的一種,原位肝移植在切除病變肝臟后,將供肝管道與受者同名管道行端端吻合[6];目前實行的背馱式肝移植均為改良背馱肝移植,并廣泛應用于門靜脈高壓癥、布加綜合征以及腔靜脈病變的臨床治療中[3],葉啓發等[7]已有相關研究證實,改良背馱式肝移植可有效解決肝移植中存在的血流動力學難題,與原位肝經典非轉流肝移植比較,能有效改善患者預后;本研究也證實背馱式肝移植在患者出院時的病死率上要低于經典非轉流術式。
背馱式肝移植手術僅夾閉部分腔靜脈,相對于經典非轉流型肝移植手術完全阻斷腔靜脈來說,血流動力學的波動要小,但變化仍劇烈[6],術中出血量差異有統計學意義,無肝期時間差異有統計學意義,但可能是由于各中心手術時間與納入病例數不均衡引起,對各中心行亞組分析可知,各中心兩種術式之間無肝期時間差異無統計學意義。王維偉等[8]對92例肝移植患者進行回顧性分析發現,背馱式肝移植組和原位肝移植組兩組患者在術后肝功能和腎功能方面差異無統計學意義,Nikeghbalian等[9]對227例肝移植病例進行回顧性分析表明,背馱式肝移植與經典非轉流式肝移植患者術后肌酐濃度增高差異無統計學意義;本研究所得結論與此類似,對兩組患者術前、術后1、3、7 d 肌酐濃度進行重復測量方差分析發現,兩組之間肌酐濃度差異無統計學意義;但不同時間點之間差異有統計學意義,兩組的術后1 d、術后3 d的肌酐濃度均高于術前,但肌酐濃度不是出院時死亡的危險因素。術后肌酐濃度一過性增高可能由于手術應激及術中容量不足等引起。術后7 d經典非轉流肝移植組肌酐濃度明顯高于背馱式肝移植組,可能與經典非轉流肝移植術中完全阻斷下腔靜脈有關,但本研究只包括了術后7 d患者的肌酐濃度,要進一步探究術后肌酐與術式的關系,還需延長觀察時間[10]。
由于肝臟功能包括多個方面,且肝移植診療過程極其復雜,因此患者自身的生理病理變化復雜多樣,影響疾病轉歸和預后的因素繁多,了解患者情況,對疾病預后做出正確判斷,對患者的治療、康復均有重要意義[11-12]。已有研究表明肝移植術后并發癥包括肺部感染[13]和腎衰竭[14],本研究也表明背馱式肝移植組在術后發生肺部感染和腎衰竭上明顯低于經典非轉流術式組。術式在整體水平上與術后出院時病死率差異無統計學意義,亞組分析顯示,在中心3中兩種術式在出院時病死率上差異有統計學意義,因此對中心3的病例進行Logistics回歸分析發現,術式、術后出現血濾、肺部感染、腎衰竭為肝移植患者出院時死亡的危險因素,其中經典非轉流術式組出院時病死率是背馱式肝移植組的1.38倍,這可能與不同術式的適應證不同有關[8]。

