帕金森病合并工作記憶障礙患者低頻振幅和功能連接靜息態磁共振成像研究
張偉文 陳鵬 蔣曼麗 熊赤 汪瑩 牛朝詩
帕金森病是一種好發于中老年人群、緩慢進展的神經變性病,以典型的運動癥狀如靜止性震顫、肌強直、運動遲緩和姿勢平衡障礙,以及非運動癥狀如認知功能障礙、情緒障礙和自主神經功能障礙等為主要臨床表現[1]。有20%~30%的帕金森病患者確診時即已合并輕度認知損害(PD?MCI)[2],且約有42.3%的PD?MCI 患者隨訪期間進展為帕金森病癡呆(PDD)[3]。工作記憶系指暫時存儲和處理語言理解、學習和推理等復雜認知任務所需信息的高級認知功能,不僅包括記憶的暫時存儲,還包括記憶的處理[4],是語言功能、視空間能力和執行功能等認知功能的基礎與關鍵[5],若能早期認識到帕金森病患者工作記憶和認知功能障礙變化的病理生理學機制,及時干預,有助于提高患者生活質量。既往研究顯示,帕金森病患者認知功能障礙與額葉?紋狀體多巴胺能神經環路功能障礙密切相關[6],合并認知功能障礙的帕金森病患者紋狀體與背外側前額葉皮質功能連接(FC)減弱[7],PD?MCI 患者靜息態下額頂葉網絡內雙側前額葉之間功能連接減弱[8]。然而,目前關于帕金森病患者工作記憶相關靜息態fMRI 的研究甚少,鑒于此,安徽醫科大學附屬省立醫院神經外科采用神經心理學測驗量表聯合fMRI,探究帕金森病患者是否存在工作記憶障礙并總結其特點,通過分析神經元活動和功能連接以探討帕金森病合并工作記憶障礙的可能神經影像學機制。
對象與方法
一、研究對象
1.納入標準 (1)帕金森病診斷符合英國腦庫帕金森病診斷標準[9],并同時由兩位神經科醫師確診為原發性帕金森病。(2)病程≥4 年。(3)能夠理解并配合神經心理學測驗。(4)Hoehn?Yahr 分期3~5 級。(5)臨床資料、神經心理學測驗和影像學資料完整。
2.排除標準 (1)既往有明確的中樞神經系統感染史、顱腦創傷史、藥物長期過量服用史(如氟桂利嗪、甲氧氯普胺、利血平等),以及發病前有明確的化學物質或農藥中毒史(如一氧化碳、錳劑、1?甲基?4?苯基?1,2,3,6?四氫吡啶(MPTP)、甲醇、有機磷農藥等)。(2)既往曾行立體定向神經核團毀損術、腦深部電刺激術(DBS)、經顱磁刺激術(TMS)等治療。(3)合并嚴重的內科疾病(如心力衰竭、呼吸衰竭、腎功能障礙等)和精神疾病(如躁狂癥、精神分裂癥、嚴重抑郁癥等)。(4)影像學檢查提示腦血管病、顱內占位性病變等。(5)伴有失聰、失語、手指嚴重畸形等影響神經心理學測驗的患者。(6)合并阿爾茨海默病、血管性癡呆、路易體癡呆等導致認知功能障礙的患者。
3.一般資料 選擇2019 年1 月至2020 年9 月在我院神經外科住院治療的原發性帕金森病患者共39 例,均為右利手,男性16 例,女性23 例;年齡46~69 歲,平均(59.74±6.57)歲;受教育程度0~15 年,中位值5(1,8)年;病程4~18 年,中位病程為9(6,10)年;藥物“開”期統一帕金森病評價量表第三部分(UPDRS?Ⅲ)評分21 ~ 92 分,平均評分60.38 ±13.60;藥物“關”期UPDRS?Ⅲ評分9~53 分,平均評分31.18±10.43;UPDRS?Ⅳ評分2~9 分,平均評分為5.90±1.39;Hoehn?Yahr 分期3 級18 例(46.15%),4 級17 例(43.59%),5 級4 例(10.26%);左旋多巴日等效劑量(LEDD)為0 ~ 1200 mg,平均為(583.65 ±217.84)mg。
二、研究方法
1.神經心理學測驗 由同一位受過專業培訓的神經外科醫師于患者藥物“關”期行神經心理學測驗。(1)認知功能:簡易智能狀態檢查量表(MMSE)主要包括定向力(10 分)、記憶力(3 分)、注意力和計算力(5 分)、回憶力(3 分)以及語言功能(9 分)等認知域。總評分30 分,評分越低、認知功能障礙程度越嚴重[10]。(2)注意力和工作記憶:數字廣度測驗(DST)分為數字順背測驗(DSFT)和數字倒背測驗(DSBT)兩項[11?12],DSFT 測驗由測試者依次讀出一些數字,每個數字讀一遍,囑患者按照順序重復一遍,完全正確為12 分,如果第一組數字不能正確復述則為0 分;DSBT 測驗是囑患者倒序重復一遍,完全正確為10 分,如果第一組數字不能正確復述則為0 分。DST 評 分 為DSFT 評 分 和DSBT 評 分 之 和,分值越低,代表注意力和工作記憶力下降程度越嚴重。(3)視空間能力和執行功能:采用畫鐘測驗(CDT)進行評價,能夠繪制完整的閉合圓圈計1 分,標畫12 個數字無遺漏計1 分,12 個數字位置和順序正確計1 分,指針位置正確計1 分,總評分4 分,評分越高、視空間能力和執行功能越佳[13?14]。(4)語言功能:通過動物詞語流暢性測驗(VFT)進行評價,要求患者1 min 內準確說出動物名稱,不能重復,每說出1 種計1 分,評分越高、語言功能越佳[15]。
2.頭部MRI 檢查 于患者藥物“開”期,采用美國GE 公司生產的Discovery MR 750 3.0T 超導MRI掃描儀,在標準頭部線圈內完成掃描。檢查過程中患者戴耳塞,盡可能保持不動,清醒閉眼,全身放松,避免任何思維活動,將泡沫塞入線圈與頭部間隙,以減少頭動偽影。先行T1WI 和T2WI 掃描,排除顱內器質性病變,然后行靜息態fMRI(rs?fMRI)和高分 辨 率3D?T1WI。(1)rs?fMRI:采用回 波 平 面 成 像(EPI),重復時間(TR)為2000 ms、回波時間(TE)為30 ms,翻轉角(FA)90°,掃描視野(FOV)240 mm×240 mm,矩陣64×64,層厚為3.60 mm、層間距為4.10 mm,掃描時間為484 s,共掃描242 個時間點、38 層,共獲得9196 個橫斷面DICOM 圖像。(2)高分辨率3D?T1WI:重復時間8.46 ms、回波時間3.25 ms,掃描視野256 mm×256 mm,矩陣為256×256,體素1 mm×1 mm×1 mm,層厚1 mm、層間距1 mm,掃描時間296 s,共獲得188 個矢狀位DICOM 圖像。(3)圖像處理:基于MATLAB 平臺(https://ww2.mathworks.cn/products/matlab.html),采 用 SPM12 軟 件 包(https://www.fil.ion.ucl.ac.uk/spm/software/spm12) 、DPABI 軟件(http://rfmri.org/dpabi)和RESTplus 軟件(http://restfmri.net/forum/REST_V1.8)對原始圖像數據進行預處理[16?17]。首先,將原始圖像DICOM 格式轉換為Nifti 格式,考慮機器啟動時不穩定,以及患者開始接受檢查時不適應等情況,導致圖像數據質量欠佳,剔除前10 個時間點,對原始圖像獲取時間導致的差異行時間層校正,計算頭動參數并行頭動校正,即剔除頭動平移>3 mm/旋轉>3°的數據;再以加拿大蒙特利爾神經病學研究所(MNI)圖像為模板,將靜息態fMRI 圖像與原始結構圖像進行空間標準化配準(體素3 mm×3 mm×3 mm),以半高全寬(FWHM)為6 mm×6 mm×6 mm 行高斯平滑,去線性趨勢和去除協變量;然后采用RESTplus 軟件ALFF 模塊計算靜息態低頻振幅(ALFF)值,根據ALFF 值差異腦區描畫興趣區(ROI),再采用FC 模塊計算差異腦區與全腦的FC 值。(4)數據處理與分析:采用RESTplus 軟件分析ALFF 值和FC 值,以每例患者性別和年齡作為協變量,經多重比較校正(GRF 校 正;voxel P < 0.05,cluster P < 0.05)獲 得ALFF 值和FC 值差異腦區,再采用BrainNet 軟件(http://www.nitrc.org/projects/bnv/),以 標 準CH2 模板為底板,疊加顯示ALFF 值和FC 值差異腦區。
3. 統計分析方法 采用SPSS 22.0 統計軟件進行數據的處理與分析。計數資料以相對數構成比(%)或率(%)表示,采用Fisher 確切概率法。呈正態分布的計量資料以均數±標準差(±s)表示,采用兩獨立樣本的t 檢驗;呈非正態分布的計量資料以中位數和四分位數間距[M(P25,P75)]表示,采用Mann?Whitney U 檢驗。差異腦區ALFF 值與DSFT評分的相關性行Spearman 秩相關分析。以P ≤0.05 為差異具有統計學意義。
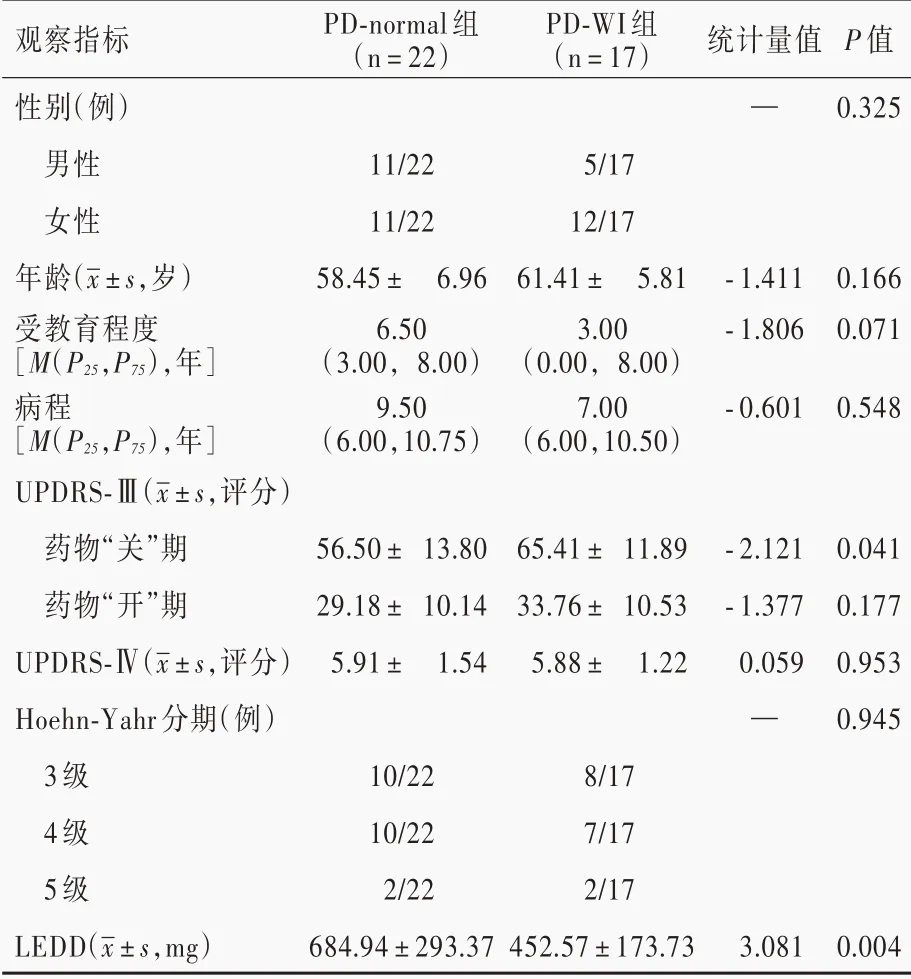
表1 PD?WI 組與PD?normal 組患者一般資料的比較Table 1. Comparison of demographic data and clinical characteristics between PD?WI group and PD?normal group
結 果
根據DSFT 評分<7 或≥7[18],將39 例患者分為帕金森病合并工作記憶障礙(PD?WI 組,17 例)或帕金森病未合并工作記憶障礙(PD?normal 組,22 例)兩組。兩組患者一般資料比較,PD?WI 組患者藥物“關”期UPDRS?Ⅲ評分高于(P=0.041)、左旋多巴日等效劑量低于(P=0.004)PD?normal 組,而性別、年齡、受教育程度、病程、藥物“開”期UPDRS?Ⅲ評分、UPDRS?Ⅳ評分和Hoehn?Yahr 分期,組間差異無統計學意義(均P>0.05,表1)。
PD?WI 組患者MMSE 總評分低于PD?normal 組(P=0.032),其中,記憶力(P=0.014)、注意力和計算力(P=0.025)、語言功能(P=0.010)評分均低于PD?normal 組,定向力和回憶力評分組間差異無統計學意義(均P > 0.05);PD?WI 組患者DST 評分(P =0.000)、DSBT 評 分(P = 0.000)和CDT 評 分(P =0.001)均低于PD?normal 組,而VFT 評分組間差異無統計學意義(P>0.05,表2)。
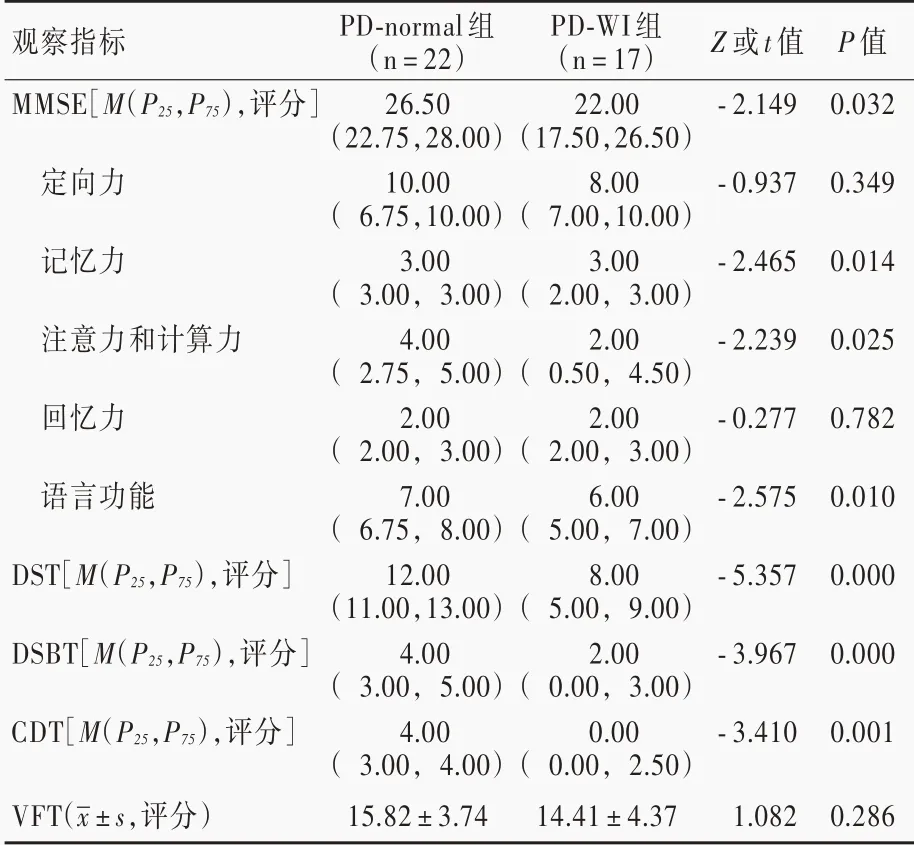
表2 PD?WI 組與PD?normal 組患者認知功能的比較Table 2. Comparison of cognitive scale scores between PD?WI group and PD?normal group
相比PD?normal 組,PD?WI 組ALFF 值升高腦區主要位于右側扣帶后回、右側丘腦和右側楔前葉,最高峰值點(peak 點)坐標x=12 mm、y=?33 mm、z= 6 mm,體素數為492(GRF 校正;voxel P < 0.05,cluster P<0.05;表3,圖1)。
以右側扣帶后回為興趣區,基于全腦水平,相比PD?normal 組,PD?WI 組與右側扣帶后回FC 值升高腦區主要位于左側眶部額中回和右側舌回(GRF校正;voxel P<0.05,cluster P<0.05;表4,圖2)。
選取經GRF 校正后ALFF 值差異腦區即右側扣帶后回制作模板,根據該模板提取每例患者右側扣帶 后 回ALFF 值 為0.61 ~ 1.75,中 位 值1.21(0.94,1.30),所對應的DSFT 評分為4 ~ 9 分,中位評分8(5,8),經Spearman 秩相關分析顯示,二者呈負相關關系(rs=?0.530,P=0.001)。
討 論
根據流行病學調查資料顯示,帕金森病發生率僅次于阿爾茨海默病,位居神經變性病第二位,主要發生于中老年人群,病因學機制可能為環境因素、遺傳因素和神經系統退行性變等多因素共同作用于中腦黑質多巴胺能神經元,使其變性、缺失所致[19]。帕金森病患者存在注意力和工作記憶、語言功能、記憶力、視空間能力和執行功能等單個或多個認知域損害。本研究39 例原發性帕金森病患者根據DSFT 評分分為PD?WI 組和PD?normal 組,采用MMSE 量表、DST 量 表、CDT 量表和VFT 量表全面評價各認知域功能,結果顯示,PD?WI 組患者MMSE 總評分及其記憶力、注意力和計算力、語言功能評分,以及DST、DSBT 和CDT 評分均低于PD?normal 組,表明帕金森病合并工作記憶障礙患者存在多個認知域損害,與既往研究結果相一致[20]。

表3 PD?WI 組與PD?normal 組ALFF 值差異腦區Table 3. The different brain regions with ALFF value between PD?WI group and PD?normal group

圖1 靜息態fMRI 統計結果所見 1a 以標準CH2 模板為底板,利用RESTplus Viewer 模塊在二維圖像上疊加顯示PD?WI 組與PD?normal 組ALFF 值差異腦區,ALFF 值升高腦區主要位于右側扣帶后回、右側丘腦和右側楔前葉(黃色和橙色區域所示) 1b 以標準CH2 模板為底板,利用BrainNet 模塊在三維圖像上疊加顯示PD?WI 組與PD?normal 組ALFF 值差異腦區,ALFF 值升高腦區主要位于右側扣帶后回、右側丘腦和右側楔前葉(藍色和綠色區域所示)Figure 1 Statistical results of rs?fMRI Use the RESTplus Viewer module to display the statistical results on the 2D image: use the CH2 template based on the bottom plate, and the ALFF value statistical results were displayed superimposed. The increased ALFF value was mainly located in right posterior cingulate gyrus, right thalamus and right precuneus (yellow and orange areas indicate, Panel 1a). Use BrainNet module to display the statistical results on the 3D image: use the CH2 template based on the bottom plate, and the ALFF value statistical results were superimposed. The increased ALFF value was mainly located in right posterior cingulate gyrus,right thalamus and right precuneus (blue and green areas indicate, Panel 1b).
靜息態fMRI 是目前唯一能夠無創性檢測全腦神經元活動和腦區功能連接的影像學技術,其原理是局部腦區神經元活動與其耗氧量、腦血流量呈正相關,通過圖像信號的高低反映局部腦區自發性神經元活動的強弱[21],因操作簡便、配合度高、受外界因素干擾小,已廣泛應用于阿爾茨海默病、癲、抑郁 等 疾 病[22?25]。Zang 等[26]將0.01~0.08 Hz 全 腦 體素信號的時域經傅里葉變換為頻域,獲得相應體素ALFF 值,反映靜息態局部腦區自發性神經元活動變化,并認為ALFF 值與神經元活動相對應。功能連接通常用于研究某一種子點功能活動與其他腦區功能活動的相互作用,FC 值可以反映相應腦區的連接強度[27]。本研究結果顯示,PD?WI 組患者右側扣帶后回、右側丘腦和右側楔前葉ALFF 值均高于PD?normal 組,且右側扣帶后回ALFF 值與DSFT 評分呈負相關關系,提示扣帶后回與工作記憶障礙相關。扣帶回參與構成邊緣系統和Papez 環路,在記憶、情感和運動中具有重要作用[28]。扣帶后回是腦默認網絡(DMN)的核心腦區之一,腦默認網絡是與認知功能密切相關的腦區[29],腦默認網絡核心腦區節點自發性神經元活動異常可表現為相應腦區功能障礙[30?31]。在本研究中,帕金森病患者腦默認網絡核心腦區存在異常神經元活動,可能是導致工作記憶障礙的原因,PD?WI 組患者不僅右側扣帶后回、右側丘腦和右側楔前葉自發性神經元活動增強,且右側扣帶后回與左側眶部額中回和右側舌回功能連接增強,提示部分腦區神經元活動和功能連接的增強可能參與認知損害的代償。吳學敏等[32]的研究顯示,帕金森病合并認知功能障礙患者部分額上回神經元活動較正常對照者和認知功能正常的帕金森病患者增強,并與蒙特利爾認知評價量表(MoCA)評分呈負相關,認為該腦區神經功能增強參與帕金森病患者認知損害的代償。帕金森病患者認知功能障礙與額葉?紋狀體多巴胺能神經環路功能障礙相關,劉波等[33]和陳博宇等[34]均認為,帕金森病患者雙側扣帶后回與其他腦區功能連接增強,以代償紋狀體?丘腦?皮質回路的功能障礙。Zhan 等[35]對比分析帕金森病患者的不同認知功能并行靜息態fMRI 檢查,發現早期帕金森病患者為適應認知功能減退,部分腦區神經功能適應性增強,與本研究結果相一致。本研究帕金森病合并工作記憶障礙患者右側扣帶后回神經元活動出現代償性增強,進一步探究右側扣帶后回與全腦體素可能存在的異常功能連接,發現其與左側眶部額中回和右側舌回功能連接增強,可能是對早期認知功能減退的代償,有助于患者完成復雜的認知任務。

表4 PD?WI 組與PD?normal 組FC 值的差異腦區Table 4. The different brain regions with FC value between the PD?WI group and the PD?normal group
綜上所述,本研究以原發性帕金森病患者為研究對象,并根據DSFT 評分分組,兩組患者性別、年齡、受教育程度、病程和運動癥狀相匹配,避免了年齡和受教育程度對認知功能的影響,再采用多項神經心理學測驗量表全面評價多個認知域功能,同時與靜息態fMRI 數據進行對比分析。本研究不足:樣本量較小、缺少年齡和受教育程度相匹配的正常對照組,無法全面揭示工作記憶相關腦區的異常活動,以及工作記憶正常的帕金森病患者是否存在神經元活動異常,需在后續研究中進一步細化研究方案,擴大樣本量,結合功能連接分析方法,以及DTI數據和結構成像數據探究帕金森病腦組織結構和功能異常,進而進行多維度工作記憶障礙相關機制研究。
利益沖突無

