高齡孕婦合并甲狀腺功能減退對妊娠結局的影響
楊麗霞,劉敏,鐘水嬌,盧志勇,潘勇,劉玉華
(江西省瑞金市婦幼保健院,瑞金 342500)
高齡孕婦(≥35 歲)合并甲狀腺功能減退是妊娠期較為常見的甲狀腺疾病[1]。近年來隨著高齡孕產婦的逐年增多,高齡孕婦合并甲減者妊娠并發癥也隨之增加,不良妊娠發生率也出現明顯的升高[2-4]。然而,相比于正常妊娠年齡的女性,目前關于高齡孕婦甲狀腺激素水平及其對妊娠結局影響研究報道較少。因此,本研究針對性的對高齡合并甲狀腺功能減退及亞臨床甲狀腺功能減退的孕婦的妊娠結局進行分析探討。
1 資料與方法
1.1 一般資料 利用病例查詢系統,收集2018 年6月至2019 年6 月在瑞金市婦幼保健院進行甲狀腺功能篩查的的高齡孕婦資料共214 例, 其中高齡孕婦合并甲狀腺功能減退41 例(甲減組),高齡孕婦合并亞臨床甲狀腺功能減退38 例 (亞甲減組),同期甲狀腺功能正常的高齡孕婦135 例(對照組)。研究對象妊娠年齡均≥35 周歲,均未進行甲減的治療,既往無甲狀腺疾病史,無高血壓、糖尿病、心臟病等慢性病史。
1.2 診斷標準 由于瑞金市尚未建立本地區妊娠期特異性血清甲狀腺指標參考值,因此,本研究參考美國甲狀腺協會 (ATA)《妊娠期和產后甲狀腺疾病處理指南》(2011),TSH 孕早期為 0.1~2.5miu/L,孕中期為 0.2~3.0miu/L, 孕晚期為 0.3~3.0miu/L[5];由于不同地區不同試劑檢測的游離甲狀腺素(FT4)檢測結果的變異性較大,我院采用的是BECKMAN化學發光儀及配套試劑盒,其診斷標準:游離甲狀腺素(FT4) 正常參考范圍:0.61~1.12ng/dL。TSH 升高,FT4 降低為甲減 ;TSH 升高 ,FT4 正常為亞臨床甲減。
1.3 觀察指標 ⑴比較甲減組、亞甲減組及對照組的妊娠年齡、懷孕次數、分娩次數、甲狀腺功能篩查時孕周等一般資料。⑵比較甲減組、亞甲減組及對照組的妊娠結局,包括自發流產率、早產率、剖宮產率、胎兒窘迫及低體重兒的發生率。
1.4 統計學方法 采用 SPSS20.0 統計學軟件處理數據。計量資料以表示,組間比較采用方差分析;計數資料以率 (%) 表示,采用 χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料比較 甲減組、亞甲減組及對照組的妊娠年齡、懷孕次數、分娩次數、甲狀腺功能篩查時孕周均無統計學差異(P>0.05),見表 1。
2.2 妊娠結局比較 甲減組、亞甲減組的流產率高于對照組(χ2=3.94、 4.78,P<0.05),甲減組剖宮產率高于對照組(χ2=3.85,P<0.05),甲減組、亞甲減組胎兒窘迫發生率高于對照組(χ2=4.22、6.21,P<0.05),見表 2、表 3。
表1 3 組高齡孕婦一般資料比較
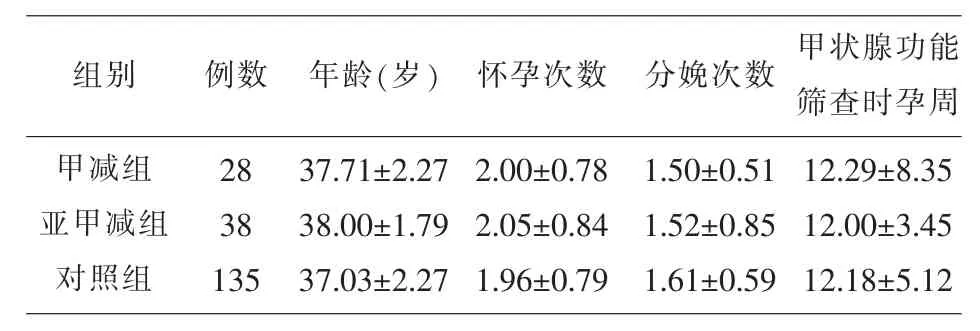
表1 3 組高齡孕婦一般資料比較
組別 例數 年齡(歲) 懷孕次數 分娩次數甲減組亞甲減組對照組28 38 135 37.71±2.27 38.00±1.79 37.03±2.27 2.00±0.78 2.05±0.84 1.96±0.79 1.50±0.51 1.52±0.85 1.61±0.59甲狀腺功能篩查時孕周12.29±8.35 12.00±3.45 12.18±5.12

表2 3 組高齡孕婦妊娠結局比較[例(%)]

表3 3 組高齡孕婦分娩方式及新生兒并發癥的比較[例(%)]
3 討論
一直以來,妊娠合并甲狀腺功能紊亂都是婦產科關注的重點,研究證實甲狀腺功能減退若沒有得到及時有效的干預將會對母體和胎兒均造成較大的影響,妊娠婦女可能出現糖代謝異常、妊娠高血壓 、胎兒早產、自發流產等;胎兒則主要會出現宮內窘迫、新生兒低體重及胎兒死亡等[6-8]。
妊娠年齡≥35 定義高齡妊娠, 目前高齡孕婦逐年增多已成為全球性的問題。與正常妊娠年齡的孕婦相比,高齡孕婦更容易出現甲狀腺激素水平異常的情況,甲狀腺功能減退已成為高齡孕婦妊娠期較為常見的疾病[9-11]。本研究針對高齡孕婦合并甲狀腺功能減退和亞臨床甲狀腺功能減退的妊娠結局進行分析,結果顯示高齡孕婦合并甲減和亞甲減增加了自發流產及胎兒窘迫的概率,而高齡合并甲減孕婦的剖宮產率也明顯增高,這些數據與國內外一些研究結果一致[12-15]。
高齡孕婦容易出現甲狀腺功能減退癥,及時有效地干預治療將會大大降低多種不良妊娠的發生率。因此加強孕產婦尤其是高齡孕產婦甲狀腺激素水平的早期檢測, 及時對異常情況進行跟蹤處理,做到早檢測,早干預,早治療為高齡孕婦保障護航,促進高齡孕產婦和新生兒的身體健康。

