孕產婦稀有血型鑒定及臨床輸血方案探討
王潔,曾選
(江西省婦幼保健院,南昌 330006)
按美國稀有血型供血庫規定,表型在人群中的頻率<1‰者,稱稀有血型;在人群中的頻率<1/萬者,稱極稀有血型。我國對稀有血型尚無明確標準,一般認為RhD 陰性、不規則抗體陽性、ABO 亞型、自身抗體陽性等表型在漢族人群中比較少見(2~5‰)屬于稀有血型[1],一旦病人有輸血需求,尋求血源是非常困難的。因此,及時的篩查出稀有血型并進行準確的鑒定,同時制定科學合理的臨床輸血方案對于保障孕產婦這一特殊群體的臨床輸血安全具有重要意義。通過對就診于 我院的424 例稀有血型案例的分析和研究,我們已經形成了一套規范的檢測流程及臨床輸血方案制定流程,報告如下。
1 資料與方法
1.1 臨床資料 2019 年 1 月-2019 年 10 月共篩查出424 例稀有血型案例,均為女性,年齡最小18 歲,最大39 歲,平均年齡30 歲。其中有48 人接受了輸血治療。
1.2 試劑與儀器 上海血液生物醫藥有限責任公司提供抗人球蛋白檢測試劑盒、樣本釋放劑、譜細胞(10 個譜),江蘇力博醫藥生物技術股份有限公司提供抗篩細胞(3 個譜)、抗-A 抗-B 試劑,上海博力醫學生物科貿有限公司提供抗D 血型定型試劑,強生(上海)醫療器材有限公司提供ABO 正反定型+RhD 血型檢測卡、抗人球蛋白檢測卡、免疫孵育機和醫學檢驗多功能離心機等。
1.3 血型檢測方法
1.3.1 ABO 正反定型和RhD 血型鑒定 采用微柱凝集法來進行孕產婦的ABO 正反定型和RhD 血型鑒定,如果RhD 血型為陰性,則進行RhD 陰性確認實驗,即用IgG 抗D 試劑進行間接抗人球蛋白實驗,如果全部陰性方可認為該被檢者為RhD 陰性。如果抗人球蛋白結果為陽性.那么該個體為弱D 表型。
1.3.2 ABO 亞型鑒定 在進行ABO 血型鑒定時,如發現正反定型不符,或凝集強度較弱,應做進一步實驗鑒定是否為亞型。除常規實驗外,正定型試驗增加抗-H、抗-A1、抗 A,B 血清;反定型增加 O 細胞、A1 細胞、A2 細胞等; 還應進行吸收放散實驗,視實驗結果決定是否需要進行基因檢測等。
1.3.3 不規則抗體篩查 將抗篩細胞與被檢血清放入抗人球蛋白檢測卡中反應,對照細胞格局初步判定抗體篩查結果, 如為陽性進一步鑒定抗體特異性。
1.3.4 不規則抗體特異性鑒定 采用上海血液生物醫藥有限責任公司提供的譜細胞進行抗體特異性鑒定,同時應用鹽水試驗法及抗人球蛋白試驗法,對照相應譜細胞格局表并參考相應紅細胞的血型結果確定抗體特異性[1]。
1.4 臨床輸血方案
1.4.1 同型輸血 ABO 血型和RhD 血型均同型的血液輸注,供血者與受血者主側與次側交叉配血均相容。對于特殊血型,能夠輸入血型完全相同的供血者血液無疑是最理想的選擇。
1.4.2 配合性輸血 ⑴針對RhD 陰性受血者,在ABO 同型的RhD 陰性血液供應不足時,啟動緊急輸血程序, 采用兩種配合性輸血方法:第一采用RhD 陰性供血者與受血者交叉配血主側相合即可輸血,即選擇RhD 陰性的紅細胞制劑,O 型供血者可供給 A 型、B 型和 O 型。第二當 RhD 陰性血液供應不足時,有抗D 者必須輸RhD 陰性血,無抗D者為了搶救患者的生命可以輸注配血相合的RhD陽性血液[2]。⑵針對ABO 亞型受血者,如果無法找到相同亞型供血者, 輸入紅細胞時應盡量選擇O型,輸入血漿及冷沉淀時應選擇AB 型或亞型對應的正常血型,但輸入血小板時,只能選擇亞型對應的正常血型。⑶針對自身抗體陽性的受血者,原則是盡可能不用或少用,確實有輸血指針在選擇供體血液時,除ABO、Rh 等血型相配合外,還應考慮自身抗體和同種抗體的存在, 必須選擇與同種抗體相容的供體血液,即缺乏特異性抗原的血液[3]。
1.4.3 貯存式自體輸血 主要用于兩種情況,第一:一般情況較好,準備施行擇期手術,預計術中出血量大需要輸血者;第二:避免分娩時輸異體血(如剖腹產)的孕婦。進行自體輸血的患者,一般要求采血前血紅蛋白濃度;男性≥120g/l,女性≥110 g/l,血細胞比容≥0.34。
1.4.4 術中回收式自體輸血 將患者在手術過程中的出血收集處理后回輸給患者。
2 結果
2019 年 1 月-2019 年 10 月就診于我院篩查出的稀有血型例數及ABO 和RhD 血型分布,見表1。
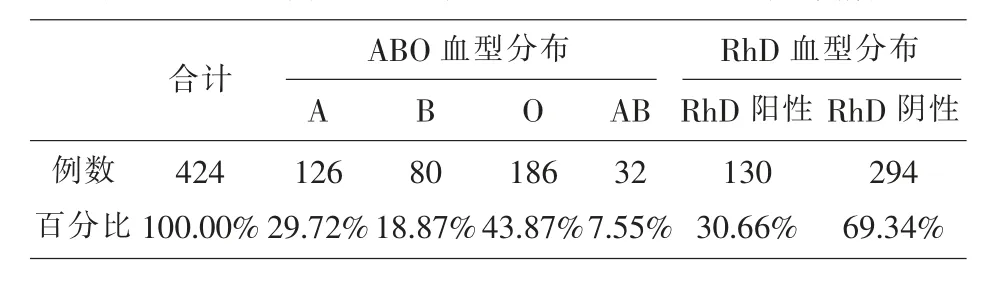
表1 424 例稀有血型例數及ABO 和RhD 血型分布情況
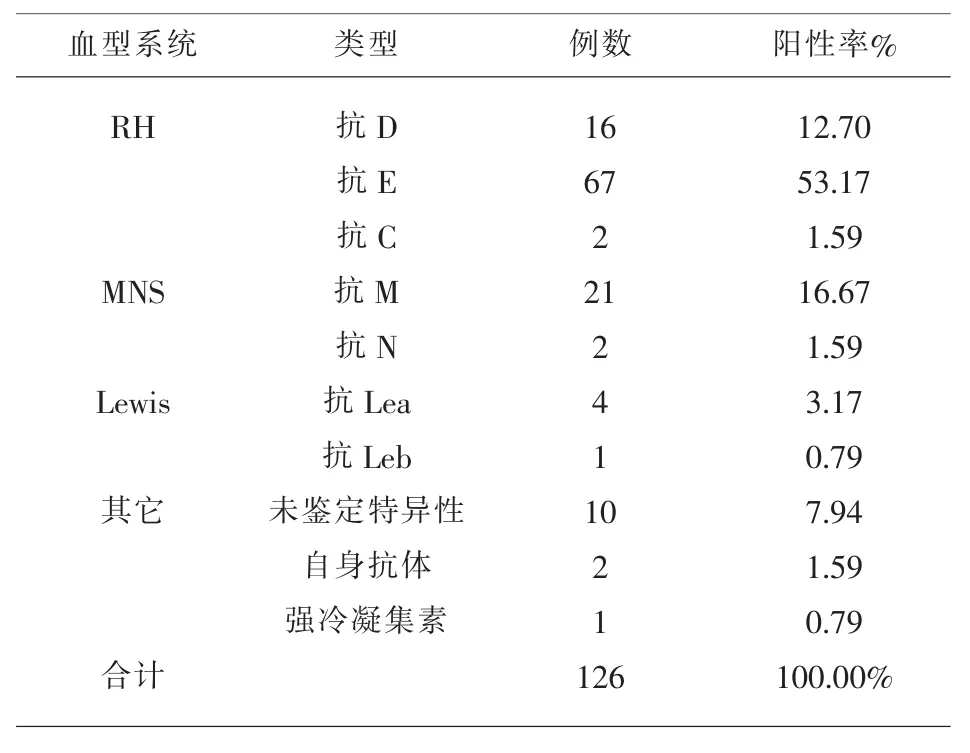
表2 126 例不規則抗體陽性病例抗體特異性鑒定結果
稀有血型中126 例不規則抗體陽性病例抗體特異性鑒定結果,見表2。
兩例ABO 亞型經過進一步檢測均為A2 亞型,其血清學反應特征,見表3。
2019 年 1 月-2019 年 10 月 48 例稀有血型受血者的用血情況統計,見表4。
3 討論
血型抗原是位于紅細胞膜表面的標志物,不同人的紅細胞表面有不同的標志物,即有不同的血型。其中最具有臨床意義的就是ABO 血型。Rh 血型系統是最復雜的遺傳多態性血型系統之一,Rh系統內有45 種不同的抗原,D 抗原最強,根據D 抗原的有無可分為Rh 陽性或Rh 陰性[4]。不規則抗體是指抗A 和抗B 以外的血型抗體[5]。不規則抗體大多是免疫性抗體,主要經輸血或妊娠等免疫刺激產生。IgG 性質的抗體能通過胎盤進入胎兒血液循環,引起新生兒溶血病[6]。雖然RhD 陰性、不規則抗體陽性、ABO 亞型、自身抗體陽性等這些稀有血型在人群中占有的比例很小,但是一旦輸入血型不相和的血液可能會發生嚴重的輸血反應。因此,在輸血前鑒定出正確的血型對于稀有血型孕產婦這一人群顯得尤為重要[7]。
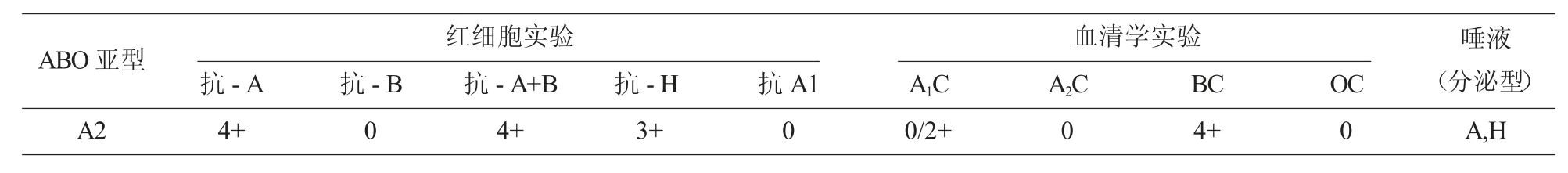
表3 兩例ABO 亞型血清學反應特征
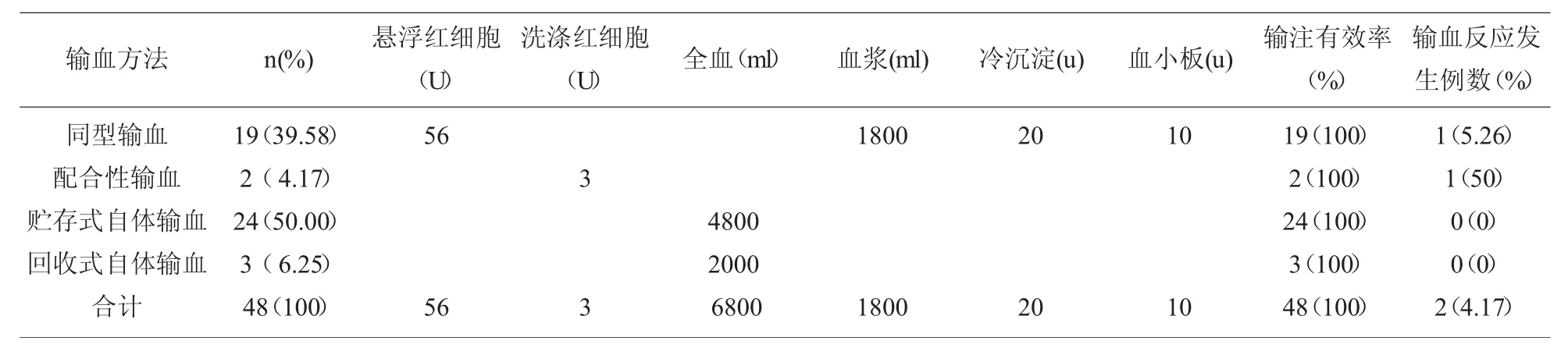
表4 2019 年1 月-2019 年10 月48 例稀有血型受血者用血統計結果
隨著國家二胎政策的放開,孕產婦的平均年齡有所增加,病理妊娠和妊娠并發癥的發生率也相應增加,而血液療法具有其他方法不能替代的作用。稀有血型在人群中所占比例極少,血液來源則更加困難。在對 2019 年 1 月到 2019 年 10 月就診于我院的孕產婦進行血型血清學檢測的實驗中, 我們一共篩查出424 例稀有血型案例, 其中RhD 陰性294 例,不規則抗體陽性 126 例,ABO 亞型 2 例,自身抗體陽性 2 例[8]。血型分布中 O 型 RhD 陰性占比最多, 為43.87%, 其次為A 型RhD 陰性占比29.72%,而AB 型RhD 陰性占比最少,僅為7.55%。在篩查出的126 例不規則抗體陽性病例中我們發現,Rh 血型系統的抗體最多,占比67.46%,而Rh血型系統的抗體中抗E 又是占比最多的達到了53.17%,其次是MNS 血型系統的抗體,占比18.26%。兩例ABO 亞型經過進一步檢測其血清學反應特征符合A2 亞型。臨床輸血方法主要有同型輸血、配合性輸血、貯存式自體輸血和回收式自體輸血這四種。在我們篩查出的424 例稀有血型案例中有48 例接受了輸血治療,其中同型輸血19 例,配合性輸血2 例,貯存式自體輸血24 例,回收式自體輸血3 例。接受自體輸血的有27 例, 占比56.25%。并且經過后續追蹤觀察接受自體輸血的孕產婦并未發生輸血不良反應, 產后恢復良好[9]。19 例同型輸血為不規則抗體陽性患者經抗體特異性鑒定后選擇避開相應抗體的同型血液進行輸注,2 例配合性輸血主要是自身抗體陽性患者選擇同型洗滌紅細胞進行輸注。48 例接受輸血療法的孕產婦均取得了較好的療效,但有1 例同型輸血和1 例配合性輸血的的患者在輸血的過程中發生了過敏輸血反應,經對癥處理后已痊愈。由此可見,對稀有血型這一人群正確的鑒定出血型并制定科學合理的臨床輸血方案,可以幫助臨床盡快尋找血源并避免因血型不合引起的溶血性輸血反應,盡早發現不規則抗體陽性的人群還可以協助臨床做到正確診斷、及時治療,預防或減輕重癥新生兒溶血病的發生。同時稀有血型的鑒定還可以不斷補充和完善疑難血型的臨床資料,為今后的輸血工作提供重要的參考依據及寶貴經驗[10]。

