老年胃癌根治術病人術后肺部感染的影響因素分析
朱志賢 李靖鋒 唐俊 張焱輝 劉鵬 張蛟
近年來,隨著我國平均期望壽命延長,人口老齡化現象日益凸顯,老年群體的胃癌發病率逐年升高。在胃癌相關的死亡病例中,大約30.5%為老年人[1-2]。目前,根治性手術是治療胃癌的重要手段,但由于老年人年齡較大、體能較差,圍術期風險明顯增加,其中肺部感染是術后最常見的并發癥之一[3]。肺部感染可直接導致病人住院時間延長、治療費用增加,嚴重時甚至引起死亡[4-5]。因此,了解并掌握老年胃癌根治術病人并發術后肺部感染的影響因素,從而提出有效預防措施具有重要的臨床意義。本次研究回顧性收集我院120例老年胃癌根治術病人的臨床資料,并進一步分析并發術后肺部感染的影響因素,現將結果報道如下。
1 資料與方法
1.1 一般資料 選擇2016年1月至2019年6月我院收治的120例行根治性手術治療的老年胃癌病人作為研究對象。納入標準:術前經病理學檢查證實為胃癌;年齡≥65歲;符合手術適應證,均接受根治性手術治療;術后應用合成青霉素類或頭孢Ⅱ代抗生素預防感染;臨床資料完整;入院時無肺部感染癥狀也不處于感染潛伏期。排除標準:伴有嚴重心、肝、腎等重要臟器疾病;合并其他惡性腫瘤;伴有精神系統障礙性疾病;合并除肺部以外的感染;術后行霧化吸入治療的病人。根據病人術后是否發生肺部感染將其分為研究組(n=26)和對照組(n=94)。肺部感染的診斷標準為:術后體溫升高(>38 °C)且持續24 h以上;表現為咳嗽、咳痰癥狀,痰細菌培養陽性;胸部影像學攝片提示有新近的浸潤、實變等表現[6]。本研究所有對象均簽署知情同意書。
1.2 方法 收集病人病例資料,主要包括:(1)臨床資料:性別、年齡、BMI、術前合并基礎疾病、術前白蛋白水平、術前肺功能評估、手術時間、手術范圍、氣管插管時間、是否采用胃腸減壓、是否留置胃管、圍術期輸血、術后疼痛、吸煙史;(2)病理資料:腫瘤直徑、腫瘤分化、TNM分期、腫瘤位置。
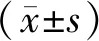
2 結果
2.1 2組臨床資料比較 2組病人性別、BMI、合并基礎疾病、術前肺功能異常、手術時間、手術范圍、氣管插管時間、留置胃管率比較,差異均無統計學意義(P>0.05);而2組病人年齡、低白蛋白血癥、胃腸減壓、圍術期輸血、傷口疼痛、吸煙史比較,差異均有統計學意義(P<0.05)。見表1。

表1 2組臨床資料比較(n,%)
2.2 2組臨床病理資料比較 2組病人的腫瘤直徑、腫瘤分化、TNM分期比較,差異均無統計學意義(P>0.05),腫瘤位置差異有統計學意義(P<0.05)。見表2。

表2 2組臨床病理資料比較(n,%)
2.3 老年胃癌根治術病人發生術后肺部感染影響因素的多因素Logistic回歸分析 以病人是否合并術后肺部感染為因變量,將上述結果中P<0.05的因素作為自變量,建立多因素Logistic回歸方程,結果顯示,年齡、低白蛋白血癥、胃腸減壓、圍術期輸血、傷口疼痛、吸煙史是老年胃癌根治術病人并發術后肺部感染的獨立危險因素。見表3。

表3 病人術后肺部感染影響因素的多因素Logistic回歸分析
3 討論
胃癌是我國最常見的惡性腫瘤之一,相關數據顯示,胃癌引起的死亡人數約占癌癥總數的23.2%[7],同時,隨著人口老齡化的轉變,老年胃癌患病人數與日俱增[2]。胃癌根治術是治療本病的主要方法,肺部感染是術后最常見的并發癥之一,也是影響胃癌手術病人預后的獨立危險因素[3]。老年人由于機體功能減退,呼吸道黏膜屏障作用降低,抗感染能力減弱,加之手術創傷對機體免疫應激的影響,成為術后肺部感染的高危人群[8]。本次研究也發現,高齡是病人術后肺部感染的獨立危險因素,證實了這一觀點。由于肺部感染是導致胃癌手術病人圍術期死亡的主要原因[9-10],因此,有必要針對老年胃癌根治術病人并發術后肺部感染的危險因素進行預防干預。
本次研究結果顯示,低白蛋白血癥是老年胃癌根治術病人并發術后肺部感染的獨立危險因素,與趙金輝等[7]的研究結論一致。分析原因可能為:低白蛋白血癥可導致滲透壓降低,繼而出現肺組織水腫,使肺部血流不能得到正常循環,機體防御功能降低;此外,低白蛋白血癥直接影響免疫蛋白的合成,機體免疫功能降低,因此易發生肺部感染[11-12]。相關研究發現,術前營養支持治療可以改善胃癌病人營養免疫狀況,預防低白蛋白血癥,從而促進術后恢復,故建議臨床加強術前營養支持治療[13]。
經鼻留置胃腸減壓管是胃癌術后的傳統操作,該操作通過降低胃腸道內的壓力與張力以緩解術后腹脹,改善呼吸運動,促進胃腸功能恢復。但相關研究發現,胃腸減壓可增加病人術后肺部感染的概率[13],本次研究亦認為胃腸減壓是并發術后肺部感染的獨立危險因素。分析原因可能為:導管對咽喉部的刺激使病人感到疼痛與不適,甚至不敢說話或咳嗽,阻礙了痰液的排出,因此增加了肺部感染的風險[9]。故建議臨床上務必妥善固定胃腸減壓管,以防變換體位時胃管牽拉加重對咽喉部的刺激,或胃管移位、脫出等狀況的發生;另外,在安置胃腸減壓管后,病人應在護士嚴格指導下適量飲水,以防止口咽感染,飲入的水會被胃腸減壓管及時吸出,也可以被胃腸道吸收,不會引起腹脹,可促進胃腸功能恢復。
胃癌根治術對機體的創傷較大,加之老年病人長期消耗易患貧血,圍術期輸血較為常見。本次研究發現,圍術期輸血是老年胃癌根治術病人并發術后肺部感染的獨立危險因素,其原因可能與輸血引起免疫抑制有關[14]。
國內外均有研究發現,腹部手術病人術后傷口疼痛會增加肺部感染的發生率[13, 15]。本次研究結果顯示,傷口疼痛是老年胃癌根治術病人并發術后肺部感染的獨立危險因素。分析原因可能為傷口疼痛限制了病人術后活動與呼吸鍛煉,因此增加了肺部感染的發生風險。故臨床上應及時給予手術病人有效的鎮痛治療,或許能夠預防或減少病人術后肺部感染的發生。
本次研究還發現,吸煙史是老年胃癌根治術病人并發術后肺部感染的獨立危險因素,與李勇平等[16]、韓曉光等[17]的研究結論基本一致。分析原因可能為:吸煙會導致肺部生理功能大幅度下降,影響排痰不暢,進而發生肺部感染[16-17]。因此對于吸煙的病人,術前應給予心理輔導,耐心講解吸煙的相關危害及對手術的影響,督促病人戒煙,同時為病人提供一個無煙的環境。
綜上所述,老年胃癌根治術病人并發術后肺部感染的獨立危險因素主要為高齡、低白蛋白血癥、胃腸減壓、圍術期輸血、傷口疼痛、吸煙史,建議臨床針對上述因素加強干預措施,以便做好預防與治療工作,進而改善老年胃癌根治術病人的預后。

