經陰道實時三維宮腔輸卵管超聲造影成像技術評估輸卵管通暢性的價值
劉真真,韋瑤,鄧珊,李建初*
(中國醫學科學院 北京協和醫學院 北京協和醫院 1.超聲醫學科;2.婦科內分泌與生殖中心,北京 100730)
應用超聲微泡造影劑和低機械指數成像技術的經陰道實時三維宮腔輸卵管超聲造影技術(Real-time three-Dimensional Hysterosalpingo-Contrast Sonography,RT-3D-HyCoSy)自問世以來,經歷了不斷發展,該項技術以其無輻射、實時、可視化等優勢,已成為不孕癥患者的一線篩查技術[1-3]。本文回顧了2016年4月至2019年5月在北京協和醫院進行RT-3D-HyCoSy檢查的患者病例資料,重點對其與腹腔鏡通液檢查的符合率、子宮肌層逆流情況以及患者的術后隨訪進行研究,旨在評估該項技術的臨床效果,對日后的臨床工作進行指導。
資料與方法
一、研究對象
收集2016年4月至2019年5月因不孕癥于北京協和醫院婦科內分泌門診就診、并在超聲醫學科進行RT-3D-HyCoSy的147例患者的臨床及影像資料進行回顧性研究。其中20例于我院住院行腹腔鏡下通液檢查。
二、臨床資料收集
通過院內病案信息庫查閱患者臨床資料;電話回訪詢問并記錄其不良反應發生以及妊娠情況。
三、RT-3D-HyCoSy成像過程
1.造影前準備:患者簽署知情同意書。肌注阿托品0.5 ml。配制造影劑:先以4.8 ml生理鹽水將SonoVue(Bracco公司,意大利)配置為造影劑原液,再按照1∶10比例稀釋備用。患者進行常規經陰道二維超聲檢查;消毒鋪巾,置入子宮輸卵管造影導管,連接造影劑注射器。
2.RT-3D-HyCoSy:采用彩色超聲診斷儀Voluson E8(GE公司,美國)、三維經陰道超聲探頭RIC 5-9-D,調整探頭至子宮宮底部橫切面,顯示雙側宮角部位,結合患者雙側卵巢位置等個體情況微調探頭位置,啟動造影模式掃描,保持探頭不動,緩慢、勻速推注造影劑,動態觀察造影劑從宮腔到輸卵管腔的流動以及傘端溢出的情況,觀察50 s至1 min后停止推注,存儲動態圖像。切換至二維造影模式,觀察雙側卵巢周邊、盆腔腸管間以及子宮直腸窩等處造影劑分布并存圖。
3.圖像后期處理和分析:調閱造影錄像,對圖像進行三維(X、Y、Z軸)增益、放大、剪切等編輯,盡量去除混雜信號,保留輸卵管影像,根據輸卵管的形態、管腔粗細、傘端溢出和盆腔彌散情況,評估輸卵管通暢性[1]。必要時,在第1次造影后15 min左右進行二次造影和處理分析。
四、分組
以腹腔鏡美蘭通液檢查結果作為輸卵管通暢性診斷的金標準,比較超聲造影對于診斷輸卵管通與不通的診斷效力。先對超聲診斷中的輸卵管不同通暢程度進行合并,分為“通”和“不通”兩種,將輸卵管通而不暢者記為“通”,輸卵管積水者記為“不通”。
根據造影過程中子宮肌層是否發生造影劑逆流(圖1)分為有逆流組和無逆流組,比較兩組病例子宮內膜厚度是否存在差異。
A:存在肌層逆流;B:無肌層逆流圖1 子宮肌層逆流情況的超聲造影圖像
五、統計學分析
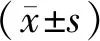
結 果
一、患者基本資料
本研究共納入147例患者,患者中位年齡32歲[(29,34)歲]。5例患者手術切除了一側輸卵管,共計289條輸卵管納入研究。其中,20例患者(40條輸卵管)于我院接受腹腔鏡通液術,患者中位年齡31.5歲[(30,32.5)歲]。
二、超聲造影結果
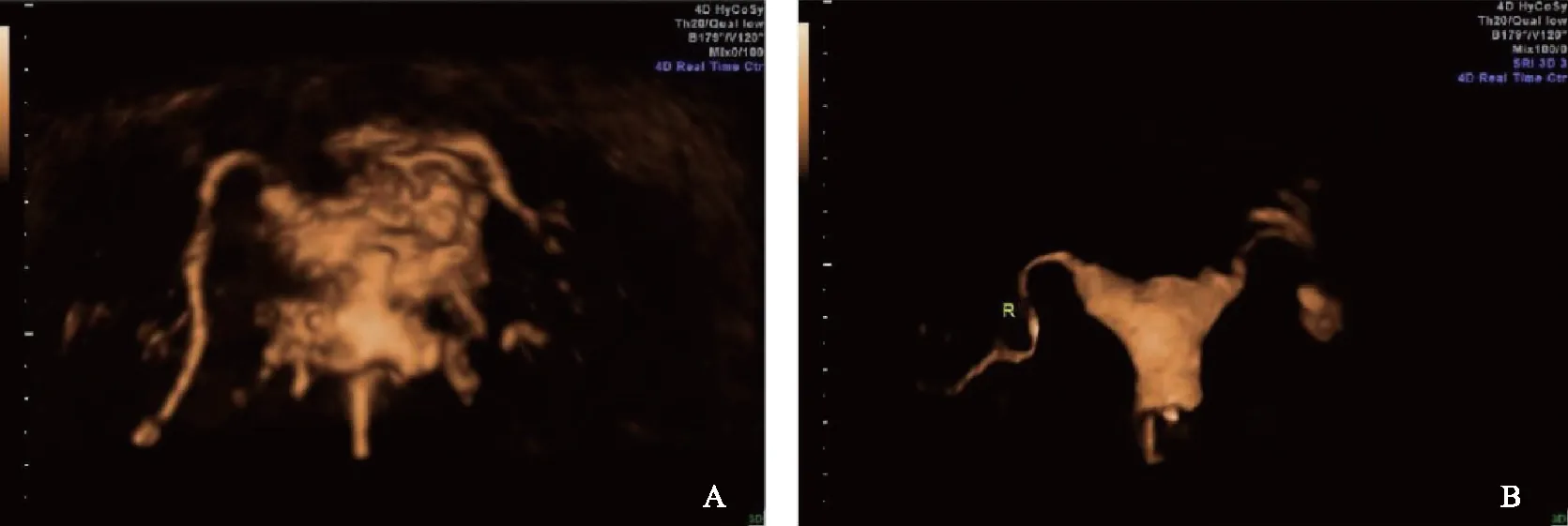
超聲造影結果顯示167條(57.8%)通暢、59條(20.4%)通而不暢、41條(14.2%)不通、22條(7.6%)積水。圖2為某患者的輸卵管超聲造影圖像,該患者右側輸卵管(R)走行自然,全程顯影,遠段可見造影劑溢出,此側為通暢的輸卵管;左側輸卵管(L)走行迂曲、增粗,遠段未見造影劑溢出,此側為輸卵管不通。該患者腹腔鏡下雙側卵管外觀均未見明顯異常;通液后右側卵管傘端見美蘭液流出,診斷為輸卵管通暢;左側宮角藍染、稍膨隆,左卵管傘端未見美蘭液流出,診斷為輸卵管不通。

A:通暢的輸卵管(R);B:輸卵管不通(L)圖2 通暢和不通暢輸卵管的超聲造影
三、超聲造影與腹腔鏡結果的比較
超聲造影診斷與腹腔鏡通液術診斷輸卵管通暢性的比較結果顯示(表1),超聲造影診斷的敏感性為81.8%(9/11)、特異性為82.8%(24/29)、陽性預測值為64.3%(9/14)、陰性預測值為92.3%(24/26),準確性為82.5%(33/40)。Kappa值為0.595。
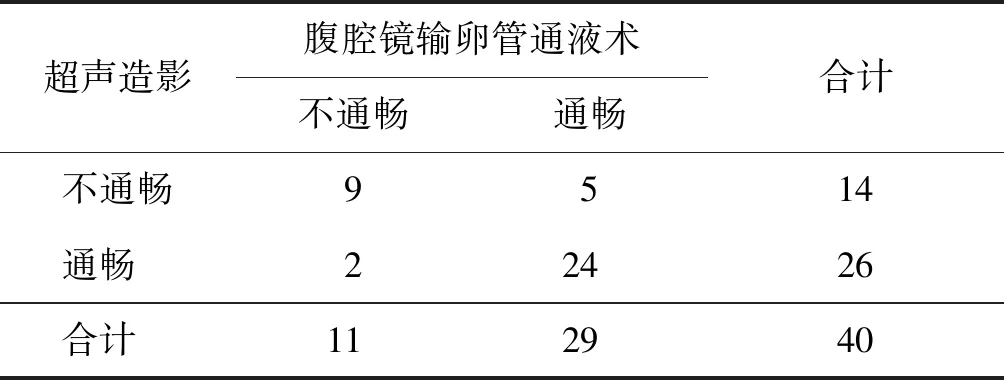
表1 超聲造影與腹腔鏡通液術診斷輸卵管通暢性比較(n)
腹腔鏡診斷輸卵管通、超聲診斷為不通的假陽性結果有5例,其腹腔鏡表現為:2條輸卵管通而不暢,通液阻力大,且其中1條合并輸卵管壺腹部憩室;1條輸卵管走行略顯迂曲,傘端細長呈破絮狀,可見副傘;2條輸卵管通暢、外觀正常。圖3為假陽性病例中1例的超聲造影圖像,患者在進行雙側輸卵管超聲造影時顯示,左側輸卵管通,右側輸卵管不除外中遠段積水;造影劑注入過程中阻力較大(宮腔最大壓力為60 kPa),患者訴下腹痛。患者腹腔鏡下見左輸卵管壺腹部袖套樣縮窄,局部傘端“粘膜橋”形成,右輸卵管外觀未見異常,通液時雙側輸卵管傘端見美蘭液流出,診斷輸卵管非梗阻性微小病變。
腹腔鏡診斷輸卵管不通、超聲診斷為通的假陰性結果2例,分別來自2位患者,腹腔鏡下診斷均為雙側輸卵管積水,超聲診斷均為單側積水、另一側輸卵管通。
四、有逆流組和無逆流組子宮內膜厚度比較
有完整記錄子宮內膜厚度和肌層逆流情況的病例共計120例,子宮內膜厚度中位數0.7 cm[(0.5,1.0)cm]。有肌層逆流病例28例(23.3%),子宮內膜厚度中位數0.6 cm[(0.5,0.7)cm];無肌層逆流病例92例(76.7%),子宮內膜厚度中位數0.7 cm[(0.6,1.0)cm],組間差異具有統計學意義(U=760.000,P=0.009)(表2)。
A:左側輸卵管(L);B:右側輸卵管(R)圖3 假陽性病例的宮腔輸卵管超聲造影圖

表2 兩組子宮內膜厚度比較[M(Q25,Q75)]
五、造影患者術后隨訪結果
超聲造影術后1~20個月[9(5,12)個月]對病例進行隨訪,電話應答率66.0%(97/147)。電話聯合院內病案查詢結果顯示,自然妊娠25例(17.0%),依靠輔助生殖技術妊娠7例(4.8%),合計32例(21.8%)。通過電話隨訪,97例患者中僅1例患者術后出現炎癥感染需要治療,無其他嚴重不良事件發生。
討 論
輸卵管通而不暢是介于輸卵管通與不通之間、涵蓋意義多樣的病生理過程,包含多種復雜表現,是診斷的難點[4]。可以從推注造影劑阻力、造影劑反流、輸卵管顯影速度、走行、管腔形態、傘端溢出情況等方面進行判斷。例如,注入造影劑時阻力持續存在;宮腔插管管口可見造影劑反流;輸卵管管腔纖細、呈串珠狀,走行迂曲或反折,顯影速度緩慢,傘端造影劑溢出量少,無明顯噴射流形成;卵巢周圍無造影劑包繞等。這些表現都可能與輸卵管病變有關。但是這些特征如何權重,尚缺乏統一標準。是否可以試行評分法加以量化,仍需今后進一步研究。
輸卵管積水也是診斷難點。一方面是因為雖然輸卵管有積水,但造影劑仍可以通過輸卵管并且在傘端溢出,超聲診斷容易出現假陰性[5]。本組患者中有2例腹腔鏡診斷為雙側輸卵管積水而超聲診斷為單側積水、另一側輸卵管因造影劑可以通過而漏診,即屬于這種情況。另一方面,通而不暢的輸卵管在造影過程中可能出現中遠段增粗、扭曲現象,與輸卵管積水表現很相似,又會帶來假陽性結果。筆者認為,應當更加強調二維超聲檢查,仔細觀察雙側附件區有無輸卵管積水特征性表現,例如卵巢周圍的迂曲管狀無回聲等。當造影結果與二維超聲不一致時,以二維結果為準。
超聲造影診斷假陽性的病因包括輸卵管痙攣、管腔內微小栓子、子宮內膜較厚堵塞輸卵管近段、盆腔粘連等,這些與操作者經驗、患者配合、流程優化等有關[6]。近年來,造影技術不斷改進,包括低壓推注造影劑[7-9]、盆腔水造影[10]、輸卵管近段插管技術[11]以及二維超聲造影[12]等,這些也為避免上述假陽性病例提供了新途徑,值得在我們日后的工作中進行嘗試。
超聲造影劑的子宮肌層或宮旁靜脈逆流在本研究中的發生率為23.3%。分析其發生的原因,一方面與推注時宮腔壓力有關,壓力過大會造成逆流;另一方面與子宮內膜屏障完整性有關,子宮內膜薄、與月經期間隔時間短、合并子宮腺肌癥等情況更容易出現逆流。已有研究表明,推注時保持較低壓力能夠有效減少造影劑逆流的發生[7]。近年來,專門的超聲造影劑推注儀,以低壓力、恒定速度推注造影劑,能夠減少子宮肌層和靜脈逆流的發生,也減輕了患者的痛苦[7-8]。筆者所在的超聲科也已開始使用該儀器,優化造影過程。另外,本研究顯示逆流組子宮內膜厚度較薄,因此,選擇造影檢查時機應當遠離月經期,月經干凈5~7 d進行造影最佳[13];另一方面兼顧患者月經周期長短,對于月經周期短的患者應當注意在排卵期之前進行造影[2]。對于廣泛而彌漫的造影劑逆流病例,可以選擇在患者下一次月經后進行二次造影,這樣能夠避免同一月經周期之內進行兩次宮腔操作,減少感染機會。
HyCoSy檢查對于輸卵管不通患者具有一定的治療作用。Gao等[14]對1 008例行輸卵管造影術的患者術后隨訪了19個月,累積自然妊娠率28.17%。其中,造影當月的妊娠率為6.35%;造影術后6個月的累積妊娠率為19.44%。隨著造影后時間的延長,妊娠率呈下降趨勢。本組患者的自然妊娠率為17.0%,較文獻報道偏低,推測其原因,可能與部分患者電話隨訪時間與造影之間間隔過短有關;也可能與錯過造影當月進行通液治療效果最佳的時間段有關。本研究中因造影后需要口服抗生素3 d,因而囑患者造影后當月避孕、月經后的第2個月開始試孕。另有研究分析了造影圖像特征與妊娠率的相關性,包括卵巢周圍造影劑包繞程度(造影劑環狀增強)[15]以及輸卵管傘端溢出時間[16]等,結果均顯示,超聲造影輸卵管通暢性越好,造影術后妊娠率越高。
本研究存在以下局限性:患者臨床資料收集不夠全面,隨訪中有部分失訪;腹腔鏡通液術例數較少,樣本量不足。
綜上所述,經陰道RT-3D-HyCoSy能夠較好顯示輸卵管形態和功能,診斷準確性較好,能為不孕患者的診斷和治療提供幫助。本檢查在判斷輸卵管通暢程度的細化方面有待提高,特別是對于通而不暢輸卵管的診斷需要進一步量化。造影時機應當結合患者月經天數長短、排卵時間早晚等多方面因素綜合考慮,以期達到較好效果。

