血清學活檢聯合胃鏡精查在早期胃癌篩查中的臨床研究*
陶 劍,奚美娟,張 平
(常熟市中醫院,江蘇 蘇州 215500)
在我國,每年有40萬例胃癌新發病例,死亡約35萬例,其是我國死亡率最高的惡性腫瘤之一[1]。胃癌嚴重影響人們的健康。降低我國胃癌的發病率和死亡率是首要解決的衛生難題。近年來,早期癌癥的研究逐步深入,癌癥的早診早治是降低死亡率、提高生存率的重要方法。血清學活檢指運用血清學檢測方法,包括胃蛋白酶原(PG)、胃泌素-17、抗幽門螺桿菌抗體等達到篩查胃癌高危風險人群的一種方法[2]。血清檢測具有簡便易行、低成本、可重復等特點。患者無痛苦,依從性強,在早期胃癌的篩查中發揮著重要作用[3]。本研究通過檢測血清PG、胃泌素-17篩選胃癌高風險人群,聯合胃鏡精查,以提高早期胃癌發現率,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2018年4月至2019年12月本院門診及住院胃癌高風險患者500例。應用觀察性病例對照研究方法,將胃泌素-17≤1 pmol/L或胃泌素-17≥15 pmol/L定義為胃泌素-17(+),胃蛋白酶原Ⅰ(PGⅠ)≤70 ng/mL且PGⅠ/PGⅡ(PGR)≤7.0定義為PG(+)。根據檢測胃泌素-17、PGⅠ、PGⅡ、PGⅠ/PGⅡ(PGR)檢查結果分為A組[胃泌素-17(-),PG(-),237例]、B組[胃泌素-17(+),PG(-),108例]、C組[胃泌素-17(-),PG(+),96例]和D組[胃泌素-17(+),PG(+),59例]。A組患者中男121例,女116例;平均年齡(59.3±13.7)歲。B組患者中男52例,女56例;平均年齡(56.7±12.8)歲。C組患者中男52例,女44例;平均年齡(56.1±12.4)歲。D組患者中男31例,女28例;平均年齡(57.6±13.1)歲。4組患者性別、年齡等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.1.2納入標準 (1)既往有幽門螺桿菌感染史;(2)既往有萎縮性胃炎、胃息肉等癌前疾病,胃黏膜中度腸上皮化生、上皮內瘤變等癌前病變;(3)有胃癌家族史;(4)長期進食高鹽腌漬食物、燒烤等;(5)有吸煙史及長期飲酒史。
1.1.3排除標準 (1)有嚴重臟器功能不全或精神疾病;(2)既往有胃部手術史;(3)正在使用或就診前2周內使用質子泵抑制劑、H2受體拮抗劑、黏膜保護劑等;(4)正在服用非載體消炎藥、抗凝藥者或存在凝血功能障礙者;(5)不適合參加本研究者;(6)未簽署臨床試驗同意書者。
1.2方法
1.2.1血清學檢查 血清學活檢(包括胃泌素-17、PGⅠ、PGⅡ)運用胃黏膜血清學檢測試劑盒(酶聯免疫吸附測定法)。4組患者均禁食8 h后采集血液標本5 mL,收集于血清試管中送江蘇省常熟市臨床檢驗中心檢測。
1.2.2內鏡檢查及病理活檢 由高年資內鏡醫師檢查,運用富士內鏡智能分光技術及放大內鏡技術精細觀察,若高度懷疑胃癌(包括高級別上皮內瘤變、早期胃癌和進展期胃癌等)則只需對可疑病變部位進行活檢。病理醫師則根據病理學質控標準進行診斷,早期胃癌診斷包括病理分型及浸潤深度,進展期胃癌診斷包括病理類型及組織分化程度。若無明顯病變在胃竇和胃體2處分別活檢,分瓶裝,分別記錄2個活檢部位。根據悉尼系統標準及2014年中國早期胃癌篩查及內鏡診治共識意見[4]對慢性炎癥、活動度、萎縮、腸化生和異型增生進行觀察和分級。2名病理醫師獨立閱片后做出相應的病理診斷。
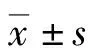
2 結 果
2.1各組患者早期胃癌、進展期胃癌陽性率比較 各組患者早期胃癌、進展期胃癌檢出率由低至高依次為A、B、C、D組。見表1。

表1 各組患者早期胃癌、進展期胃癌陽性率比較[n(%)]
2.2不同病理類型患者血清PGⅠ、PGⅡ、PGR、胃泌素-17水平比較 早期胃癌、進展期胃癌患者PGⅠ、PGR水平明顯低于淺表性胃炎、萎縮性胃炎、消化性潰瘍患者,胃泌素-17水平明顯高于淺表性胃炎、萎縮性胃炎、消化性潰瘍患者,差異均有統計學意義(P<0.05)。見表2。
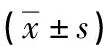
表2 不同病理類型患者血清PGⅠ、PGⅡ、PGR、胃泌素-17水平比較
2.3血清學活檢聯合內鏡檢查提高診斷率 經過篩選后,C組、D組為高危風險人群,內鏡檢查胃癌檢出率提高至29.68%(46/155),其中早期胃癌發現率為17.42%(27/155)。明顯高于未篩選胃癌風險內鏡檢查患者的胃癌檢出率[11.80%(59/500)]。
3 討 論
與日本、韓國比較,我國早期胃癌診斷水平較低[5]。胃鏡檢查及胃鏡活檢后病理診斷是我國診斷胃癌的“金標準”,但胃鏡檢查費用高,患者痛苦,接受性及可重復檢查率較低,故通過內鏡大范圍篩查早期胃癌具有局限性[6]。
PG分為PGⅠ、PGⅡ[7],是胃特異性產生的胃蛋白酶前體。血清胃蛋白酶水平反映了不同部位胃黏膜的形態和功能[8]。胃泌素主要由胃竇和十二指腸G細胞分泌,對調節消化道功能具有重要作用[9]。在以胃竇萎縮為主的萎縮性胃炎中,胃竇黏膜萎縮可導致G細胞數量減少,胃泌素分泌減少,從而使血液循環中胃泌素水平降低,因此,血清胃泌素-17水平可反映胃竇萎縮情況。通過檢測PG、胃泌素-17等可判斷胃黏膜萎縮部位及其嚴重程度。有研究表明,單項檢測PG、胃泌素-17對胃癌診斷的靈敏度較低,所以,通過PG聯合胃泌素-17檢測可提高診斷價值[10]。因此,胃泌素-17與PG聯合檢測可用于大規模早期胃癌篩查工作。
放大內鏡早期胃癌黏膜病變主要表現為微血管不規則及迂曲粗大[11],從而判斷病變良、惡性。富士內鏡智能分光技術可檢出扁平隆起病變,判斷淺表凹陷性或黏膜糜爛病變的浸潤邊界及色澤改變、可疑病變處黏膜小凹的形態改變、黏膜下新生血管的觀察等有較明顯的輔助作用[12]。通過提供更清晰且對比度更佳的圖像可較準確地推理病變組織類型,可提高活檢的有效性,明顯提高早期胃癌檢出率,為正確的治療提供精準依據[11]。
本研究結果顯示,各組患者早期胃癌、進展期胃癌檢出率由低至高依次為A、B、C、D組。早期胃癌、進展期胃癌患者PGⅠ、PGR水平均明顯低于淺表性胃炎、萎縮性胃炎、消化性潰瘍患者,胃泌素-17水平明顯高于淺表性胃炎、萎縮性胃炎、消化性潰瘍患者,差異均有統計學意義(P<0.05)。
綜上所述,通過篩選胃癌高危人群,檢測此類人群血清胃泌素-17和PG等相關血清學指標,從而進一步篩選胃癌發生的危險因素,完善胃鏡精查,清晰顯示胃黏膜腺管開口和微血管等微細結構的改變,引導精準活檢,可提高早期胃癌及癌前病變檢出率,為胃癌早期篩查提供了有效手段。

