小劑量間斷右旋糖酐鐵聯合輔食添加指導治療嬰幼兒缺鐵性貧血的療效分析
王福琴,張華明,陳素萍
(湛江中心人民醫院,廣東 湛江 524000)
嬰幼兒缺鐵性貧血是兒童期最常見的營養性疾病之一,可影響患兒體格生長和智力發育,導致免疫功能下降[1]。常規劑量鐵劑治療常引發胃腸道不良反應,導致患兒無法堅持[2]。我院兒童保健門診選取2019年1月—2020年1月確診為缺鐵性貧血患兒75 例,采用小劑量間斷右旋糖酐鐵聯合輔食添加指導治療,療效良好,報告如下。
1 資料與方法
1.1 一般資料
選擇2019年1月—2020年1月符合診斷標準的缺鐵性貧血患兒75 例,隨機分為觀察組(40 例)和對照組(35 例)。觀察組中男22 例,女18 例,年齡(8.0±2.1) 個月;對照組中男18 例,女17 例,年齡(8.0±2.3) 個月。兩組一般資料對比差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準
納入標準:符合2008年《兒童缺鐵和缺鐵性貧血防治建議》[3]。診斷標準:血紅蛋白(Hb)降低,符合WHO兒童貧血診斷標準,即6個月~6周歲Hb<110 g/L;紅細胞存在小細胞低色素表現,平均紅細胞體積(MCV)<80 fL,平均紅細胞血紅蛋白含量(MCH)<27 pg,平均紅細胞血紅蛋白濃度(MCHC)<310 g/L;年齡6~18個月,單胎正常足月兒,病例資料完整可查,并配合本課題研究者。排除標準:具有小細胞低色素性貧血疾病,如地中海貧血;其他血液系統疾病或胃腸道感染性疾病引起鐵劑吸收障礙者。
1.3 方法
觀察組患兒給予口服右旋糖酐鐵口服液,每次5~10 mL,每周3次,餐間服用,同時指導添加含鐵高的食物,如動物肝臟、瘦肉、雞蛋黃、深色蔬菜(菠菜等)。對照組口服常規劑量右旋糖酐鐵口服液,每日5~10 mL,分成3次,餐間服用,輔食添加同觀察組。若治療期間,患兒發生腹痛、惡心嘔吐等不良反應,采取相應藥物對癥治療,必要時予停藥處理。
1.4 觀察指標及療效評定標準
兩組均于治療8周后復查各項觀察指標,包括Hb,MCH,MCV和MCHC。記錄兩組的不良反應。
療效評定標準:顯效為臨床癥狀基本消失或恢復正常,血紅蛋白恢復至正常水平;有效為臨床癥狀部分好轉,血紅蛋白與治療前比較明顯上升;無效為臨床癥狀無明顯改善,血紅蛋白水平與治療前比較無變化或下降。總有效率=(顯效+有效)例數/總例數×100%。
1.5 統計學方法
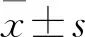
2 結 果
2.1 兩組療效比較
觀察組總有效率為97.5%,對照組為88.6%,差異無統計學意義(χ2=-1.51,P>0.05)(見表1)。

表1 兩組療效比較
2.2 兩組觀察指標比較
兩組治療前Hb,MCV,MCH,MCHC比較,差異均無統計學意義(P>0.05)。兩組治療后Hb,MCV,MCH,MCHC比較,差異均無統計學意義(P>0.05)。兩組治療后Hb,MCV,MCH,MCHC指標均高于治療前,差異有統計學意義(P<0.05)(見表2)。

表2 兩組觀察指標比較
2.3 兩組并發癥比較
觀察組2 例發生胃腸道不良反應,1 例大便干燥;對照組8 例發生胃腸道不良反應,1 例大便干燥。并發癥發生率觀察組7.5%,對照組25.7%,兩組比較,差異有統計學意義(χ2=-2.078,P<0.05)。在門診口服相應藥物后緩解,兩組患兒均未停藥,均按計劃服用鐵劑治療8周。
3 討 論
嬰幼兒缺鐵性貧血是世界四大營養缺乏癥之一,且目前居于首位。嬰幼兒缺鐵性貧血是缺鐵癥最嚴重階段,缺鐵癥分為鐵減少期、紅細胞生成缺鐵期、缺鐵性貧血期。在鐵減少期和紅細胞生成缺鐵期,血清鐵(SI)無明顯改變,僅表現為血清鐵蛋白(SF)降低,早期進行微量元素檢查,無法評估體內鐵缺乏,因此常漏診。目前很多醫院缺乏SF檢查,因此對于鐵減少期和紅細胞生成缺鐵期缺乏臨床早期診斷方法[3]。在缺鐵性貧血早期,其臨床癥狀及體征不典型,臨床難以察覺,因此當患兒出現典型癥狀時,已是中重度缺鐵性貧血,患兒體內的鐵已嚴重缺乏,單單進行輔食添加已無法及時補充體內缺失的鐵以及嬰幼兒旺盛生長期所需的鐵,因此必須補充鐵劑,才能矯正體內缺鐵,并提供生長所需的鐵。
目前補鐵常選用二價鐵元素的亞鐵制劑,如硫酸亞鐵、富馬酸亞鐵、琥珀酸亞鐵等,但其胃腸道反應較大,患兒不能耐受,導致患兒家長依從性差。而右旋糖酐鐵是有機三價鐵復合物,水溶性好,生物利用度高,容易被胃腸道吸收,對胃腸道刺激較小,依從性好[4]。研究表明[5]右旋糖酐鐵較二價鐵元素的亞鐵制劑在改善紅細胞參數如Hb,MCH,MCV,MCHC方面有明顯優勢,改善效果更佳,安全性更高。中華醫學會兒科分會在2008年《兒童缺鐵和缺鐵性貧血防治建議》中提出小劑量間斷補鐵亦可達到補鐵效果[6],因此為了進一步減少不良反應的發生,提高療效,本研究采用小劑量間斷右旋糖酐鐵治療缺鐵性貧血,雖然其在療效及改善紅細胞參數(如Hb,MCH,MCV,MCHC)方面與對照組比較差異無統計學意義(P>0.05),但并發癥發生率較對照組低,差異有統計學意義(P<0.05)。推測可能因為采用小劑量間斷右旋糖酐鐵治療,胃腸道不良反應發生率低,可使口服鐵劑及輔食中的天然鐵元素同時被吸收利用,從而達到較好的補鐵效果。

