髖關節置換術中全麻與腰硬聯合麻醉的價值對比分析
柳 俊
(湖北省麻城市中醫醫院 湖北黃岡 431600)
髖關節置換術是臨床上常見的手術方式,髖關節置換術可用于治療多種髖關節疾病,不僅手術效果好,還能充分減輕患者的痛苦,在恢復髖關節功能方面發揮著重要作用。但由于患者多為中老年人,身體耐受性差,器官功能下降,對手術和麻醉的耐受性降低,加之內科慢性病發生率、術后并發癥等,一旦麻醉選擇不合理,將造成嚴重影響。因此,選擇合適的麻醉方式非常重要。在實際治療中,有必要為患者選擇最合適、最安全的麻醉方式。目前,發揮麻醉效果的方法和藥物很多,但效果參差不齊。以往髖關節置換術一般采用全身麻醉。但全麻存在誘導時間長、誘導過程中對患者血液流變學指標影響大等問題,特別是老年患者,容易引起各種不良反應。近年來,腰硬聯合麻醉已廣泛應用于臨床。本研究入組本院2019 年2 月~2020 年1 月收治的髖關節置換術患者共80 例,隨機分組,對照組的患者采取全麻的麻醉方式,觀察組采取腰硬聯合麻醉的麻醉方式。比較兩組麻醉起效的時間、麻醉藥物使用量、麻醉有效率、低血壓發生率,探索了髖關節置換術中全麻與腰硬聯合麻醉的價值的差異,如下。
1 資料與方法
1.1 一般資料
入組本院科室收治的髖關節置換術患者共80 例,入組時間2019 年2 月~2020 年1 月,隨機分組,其中,對照組男/女:21/19,年齡51~81 歲,平均(65.25±2.32)歲;股骨頸骨折有18 例,骨性關節炎有20 例,類風濕性關節炎2 例。合并慢性支氣管炎有11 例,合并高血壓有10 例,合并糖尿病11例。A SA 分級1 級10 例,2 級25 例,1 級5 例。
觀察組男/女:22/18,年齡50~81 歲,平均(65.67±2.89)歲;股骨頸骨折有17 例,骨性關節炎有21 例,類風濕性關節炎2 例。合并慢性支氣管炎有10 例,合并高血壓有10 例,合并糖尿病11 例。A SA 分級1 級11 例,2 級24 例,1 級5 例。兩組統計學比較顯示P 大于0.05。
1.2 方法
對照組的患者采取全麻的麻醉方式,全麻誘導用藥組合:咪達唑侖0.1 m g/kg、維庫溴銨0.2 m g/kg、異丙酚1 m g/kg、芬太尼2~3μg/kg。氣管插管后連接麻醉機,進行機械通氣。瑞芬太尼0.1~1.0μg/kg·m in,丙泊酚10 0μg/kg·m in靜脈注射維持麻醉,間歇給予維庫溴銨。
觀察組采取腰硬聯合麻醉的麻醉方式。L3-4椎間隙穿刺后,蛛網膜下腔分別注入葡萄糖溶液和羅哌卡因,劑量分別為1m l和2m l,速度為0.2m l/s。注射后留置導尿管,調整麻醉平面,疼痛程度控制在T 8 以內。術中根據患者的鎮痛效果和麻醉效果加用丁卡因和利多卡因。術中密切觀察兩組患者的血流動力學變化。當血壓下降到基礎值的20%以上時,及時給予麻黃堿,加快滴注速度。當病人的心率降至每分鐘60 次時,給予阿托品。
1.3 觀察指標
比較兩組麻醉起效的時間、麻醉藥物使用量、麻醉有效率、低血壓發生率。
1.4 療效標準
顯效:術中無疼痛、無嘔吐、惡心等不良反應,無其他藥物輔助;
有效:術中疼痛輕微,可耐受,無嘔吐、惡心、器官牽引性疼痛等情況;
無效:疼痛加重,需要其他藥物輔助。100%- 無效率= 總有效率[1]。
1.5 統計學方法
SPSS26.0 軟件處理數據,計數采取X2統計,計量數據采取t檢驗,P<0.05 表示差異有意義。
2 結果
2.1 兩組麻醉起效的時間、麻醉藥物使用量比較
觀察組麻醉起效的時間、麻醉藥物使用量低于對照組相應的指標,P<0.05,見表1。
表1 兩組麻醉起效的時間、麻醉藥物使用量比較()
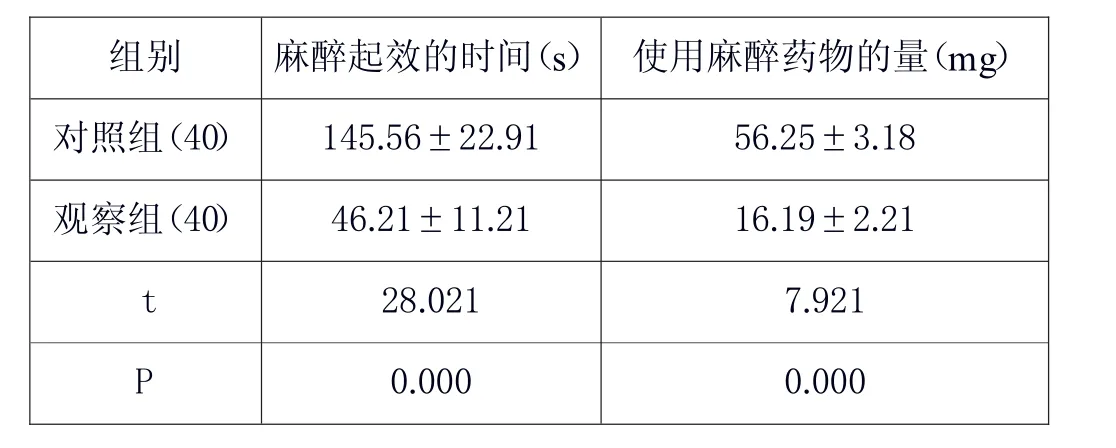
表1 兩組麻醉起效的時間、麻醉藥物使用量比較()
?
2.2 麻醉有效率比較
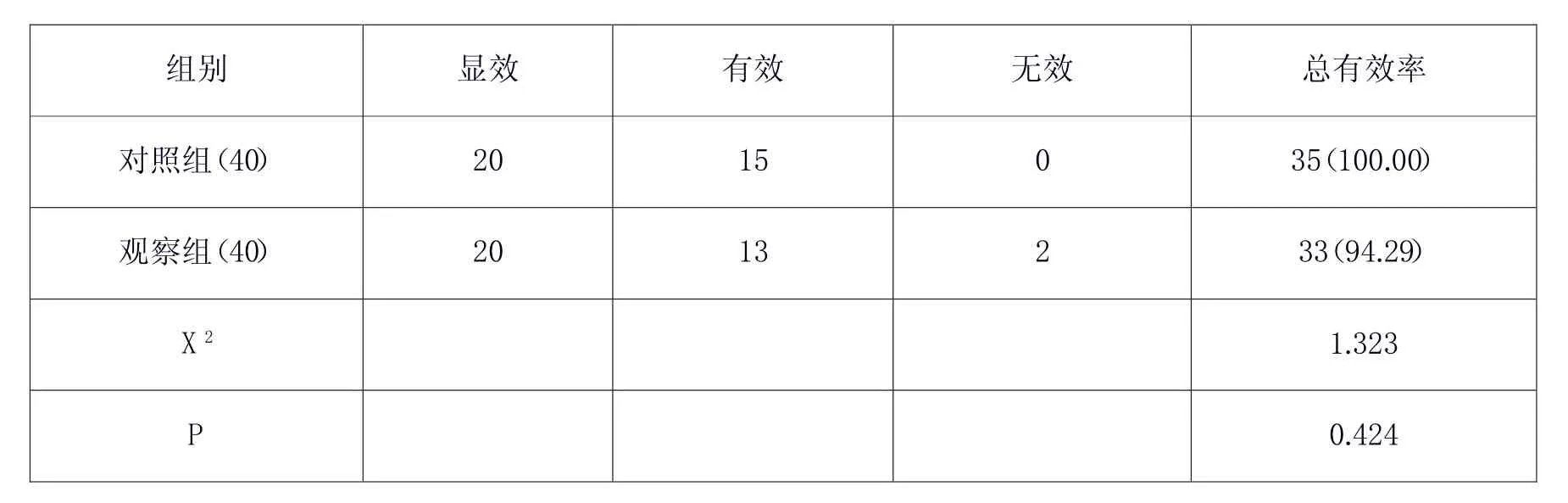
表2 兩組治療效果比較[例數(%)]
兩組麻醉有效率無顯著差異,P>0.05。如表2。
2.3 兩組低血壓發生率比較
觀察組低血壓發生率5.00% 低于對照組37.50% ,P <0.05。
3 討論
臨床上,髖關節置換術多用于中老年患者,能有效替代患者的病變關節,用骨水泥將人工假體固定在患者的正常骨塊上,從而重建髖關節功能。接受髖關節置換術的患者年齡較大,經常合并糖尿病和高血壓等慢性病。因此,術前選擇合適的麻醉方法對手術結果和預后起著重要作用。目前,隨著醫療技術和高分子材料的不斷完善,髖關節置換術得到了廣泛的應用,并在晚期髖關節疾病的治療中取得了顯著的效果。髖關節疾病患者多為老年人,由于老年人血流動力學差,對麻醉耐受性差,為保證手術順利進行,必須選擇最佳麻醉方式。
目前,接受髖關節置換術的患者通常采用全身麻醉[2]。全身麻醉可以讓患者全身感覺不到疼痛,對中樞神經系統有明顯的抑制作用,但麻醉效果結束后,患者會有非常強烈的痛感,容易影響患者的呼吸系統,而老年人呼吸功能降低,或者合并呼吸系統疾病時,會導致嚴重的通氣障礙,且它對患者病情的治療有很大影響。全麻起效慢,術后恢復時間長,不利于病情恢復;氣管插管容易刺激患者咽喉,影響血流動力學,造成低血壓;麻醉水平高,損害呼吸系統和神經系統。
腰硬聯合麻醉是一種新型麻醉,它有效地結合了硬膜外麻醉和腰- 腹麻醉的優點,能有效減少并發癥的發生[3]。有研究表明,雖然髖關節置換術中兩種麻醉方法差別不大,但全麻下患者恢復期較長,且采用氣管插管,可能會極大影響患者的血流動力學波動,并導致低血壓等不良反應。此外,全身麻醉還會損害患者的呼吸系統和神經系統[4]。腰硬聯合麻醉模式可控,麻醉平面低,對患者呼吸系統和循環系統的刺激小,可減少并發癥的發生[5-6]。兩組優良率無顯著性差異,全麻起效時間和完全阻滯時間較短,但腰硬聯合麻醉后心率變化較平穩,不良反應發生率較低,說明腰硬聯合麻醉對患者刺激性小,可減少并發癥的發生。
腰硬聯合麻醉在髖關節置換術中的應用,充分結合了腰麻和硬膜外麻醉的優點,具有見效快、麻醉效果好、麻醉時間短、阻滯完全、蘇醒快、可減少局麻藥用量等優點,能更好地控制麻醉范圍,術后恢復快,維持血流動力學穩定,減少牽引反應和腹肌張力的發生[7-8]。腰麻- 硬膜外聯合麻醉具有阻滯快、麻醉效果好、持續給藥等特點,可以延長麻醉時間,減輕和改善患者的痛苦,可有效提高麻醉效果,更有利于麻醉耐受性差的老年患者。
另外,術中患者的核心體溫在全麻下明顯降低,腰硬聯合麻醉破壞了體內體溫調節機制,所以下降速度較慢。臨床研究表明,全身麻醉后10m in 的體溫開始明顯下降,這是由于各器官代謝率降低導致產熱率下降所致。此外,血管擴張、神經肌肉阻滯、寒戰等導致外周調節反應水平下降。腰麻-硬膜外聯合麻醉只是破壞外周調節反應的一部分,體溫調節中樞仍可參與體溫調節。因此,相對來說,腰硬聯合麻醉對于髖關節置換術的術中安全性更高。
本研究的成果中,觀察組麻醉起效的時間、麻醉藥物使用量低于對照組,P<0.05。兩組麻醉有效率無顯著差異,P>0.05 觀察組的低血壓發生率低于對照組,P>0.05。
綜上所述,相對于全麻,腰硬聯合麻醉對于髖關節置換術的效果和全麻相似,但起效快且可減少麻醉藥物的使用,減少低血壓,維持生命體征穩定。

