不同劑量布托啡諾聯合右美托咪定在重型顱腦損傷患者中的應用效果
周巧玉,劉悅,高林
(鄭州大學第一附屬醫院 神經重癥監護病房,河南 鄭州 450052)
神經重癥監護病房(Neurological Intensive Care Unit,NCU)內的重型顱腦損傷患者由于交感神經過度興奮易并發神經源性肺水腫、腦心綜合征,同時氣管插管以及其他各種侵入性操作引起機體的應激反應等都會對患者的身心健康和預后帶來不良影響。合理的鎮痛鎮靜治療可以減輕患者的疼痛焦躁,使患者能耐受各種侵入性操作,減少治療中的痛苦經歷對其身心健康的不良影響[1]。因此,給予重型顱腦損傷患者一定的鎮痛鎮靜治療是十分必要的[2]。鎮痛鎮靜治療有利于降低患者的腦氧代謝速率,降低顱內壓,從而改善預后[3-4]。近年來,臨床上常應用阿片類鎮痛劑聯合右美托咪定協同發揮鎮痛鎮靜作用[5-6]。布托啡諾是一種新型的阿片類鎮痛藥物,具有良好的鎮痛鎮靜作用[7]。不同劑量布托啡諾鎮痛治療的效果有一定差異。有研究認為,在圍手術期隨布托啡諾使用劑量的增加,不良反應的發生風險也隨之升高[8]。然而,關于布托啡諾對重型顱腦損傷患者鎮痛鎮靜療效的研究報道較少,現有的鎮痛鎮靜指南也未能對該類患者的用藥策略給出相應的推薦意見。基于此,本研究旨在通過觀察不同劑量布托啡諾聯合右美托咪定在重型顱腦損傷患者中的應用效果,為臨床治療提供參考依據。現報道如下。
1 資料與方法
1.1 一般資料選取2019年1月至2020年8月鄭州大學第一附屬醫院NCU收治的120例重型顱腦損傷患者,按照隨機數表法分為A組、B組和C組,每組40例。3組患者性別、年齡、體質量、急性生理學與慢性健康狀況評分系統Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)評分[9]比較,差異無統計學意義(P>0.05),具有可比性。見表1。患者或家屬自愿參與本研究并簽署知情同意書。本研究經鄭州大學第一附屬醫院醫學倫理委員會批準通過。

表1 3組患者一般資料比較
1.2 入選標準(1)納入標準:①年齡≥18歲;②確診為重型顱腦損傷;③格拉斯哥昏迷量表(Glasgow coma scale,GCS)評分<8分;④NCU住院時間超過24 h。(2)排除標準:①年齡≥90歲;②對布托啡諾或右美托咪定過敏;③嚴重心、肝、腎功能不全;④既往有器質性精神疾病;⑤妊娠期或哺乳期。
1.3 鎮痛鎮靜方法患者入NCU后在積極治療原發病的同時,均由中心靜脈導管接受鎮痛鎮靜藥物治療。A組:8 mg酒石酸布托啡諾注射液(江蘇恒瑞醫藥股份有限公司,國藥準字H20143106)溶于生理鹽水配成50 mL溶液后,以2.1 mL·h-1泵速由微量泵持續靜脈輸注。B組:12 mg酒石酸布托啡諾注射液溶于生理鹽水配成50 mL溶液后,以2.1 mL·h-1泵速由微量泵持續靜脈輸注。C組:16 mg酒石酸布托啡諾注射液溶于生理鹽水配成50 mL溶液后,以2.1 mL·h-1泵速由微量泵持續靜脈輸注。各組患者在應用鎮痛藥物的同時均應用右美托咪定注射液(江蘇恒瑞醫藥股份有限公司,國藥準字H20090248)鎮靜治療,質量濃度為4 mg·L-1,以2.1 mL·h-1泵速由微量泵緩慢持續靜脈輸注。
1.4 觀察指標(1)用藥前和用藥后6、12、24 h心率(heart rate,HR)、經皮動脈血氧飽和度(percutaneous arterial oxygen saturation,SpO2)、平均動脈壓(mean arterial pressure,MAP)。(2)用藥后6、12、24 h重癥疼痛觀察工具(critical-care pain observation tool,CPOT)評分、Richmond躁動-鎮靜評分量表(Richmond agitation-sedation scale,RASS)評分。CPOT評分[10]總分0~8分,鎮痛目標分數為0~3分。RASS評分[11]總分+4~-5分,鎮靜目標分數為-2~1分。(3)用藥前和用藥后3、7、14 d GCS評分。GCS評分標準[12]:睜眼反應(1~4分)、語言反應(1~5分)和肢體運動(1~6分)3個方面分數之和為昏迷指數,分值越高表示意識狀態越好。(4)機械通氣時間和NCU住院時間。(5)惡心嘔吐、腹脹便秘、低血壓、心動過緩、嗜睡等不良反應發生情況。
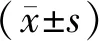
2 結果
2.1 血流動力學指標3組用藥前HR、SpO2和MAP水平比較,差異無統計學意義(P>0.05)。同組用藥后6、12、24 h HR和MAP水平均較用藥前降低(P<0.05),同一時間點各組HR、SpO2、MAP水平比較,差異無統計學意義(P>0.05)。見表2。
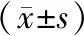
表2 3組患者用藥前后血流動力學指標比較
2.2 鎮痛鎮靜指標3組用藥后6、12、24 h CPOT評分均為0~3分,RASS評分均為-2~1分,均可達到理想的鎮痛鎮靜狀態,同一時間點各組CPOT、RASS評分比較,差異無統計學意義(P>0.05)。見表3。

表3 3組患者用藥后不同時間點鎮痛鎮靜指標評分 比較分)
2.3 GCS評分與用藥前相比,3組用藥后GCS評分均呈升高趨勢,且A組和B組用藥后同一時間點GCS評分均高于C組(P<0.05)。見表4。
2.4 機械通氣時間和NCU住院時間A組、B組機械通氣時間、NCU住院時間均短于C組(P<0.05)。A組和B組機械通氣時間、NCU住院時間比較,差異無統計學意義(P>0.05)。見表5。

表4 3組患者用藥前后GCS評分比較分)

表5 3組患者機械通氣時間和NCU住院時間比較
2.5 不良反應發生率鎮痛鎮靜治療期間A組、B組不良反應發生率均低于C組(P<0.05)。見表6。

表6 3組患者不良反應發生率比較(n,%)
3 討論
顱腦損傷所引發的強烈傷害性刺激會對機體多個系統產生影響。劇烈疼痛可興奮交感神經,誘導各種促炎因子的釋放,促炎因子對神經細胞的毒性作用可誘導其腫脹凋亡,誘發或加重腦水腫,還可間接誘導其他炎癥介質的釋放,導致繼發性顱腦損傷[13]。因此,安全合理的鎮痛鎮靜治療所發揮的作用不僅僅在于控制躁動和疼痛,減輕應激反應,提高氣管插管協調性,減少侵入性操作所帶來的傷害性刺激,還在于能夠減少正常區域腦組織的供血,降低顱內壓,降低大腦氧代謝速率,提高大腦對缺血缺氧的耐受性,穩定各物質的供需平衡,保護受損腦組織[14]。有專家共識特別指出鎮痛鎮靜治療對腦保護的必要性,強調其在顱腦損傷治療中發揮著關鍵的作用[15]。
布托啡諾作為新型阿片類受體激動-拮抗劑,主要激動κ受體,對μ受體具有激動和拮抗雙重作用,因而可有效地緩解中型與重型疼痛,同時發揮部分鎮靜作用[16]。右美托咪定作為一種具有高選擇性的腎上腺受體激動劑,通過對腦干藍斑區域腎上腺受體發揮作用而起到鎮靜作用[17],且具有一定的鎮痛作用,同時其神經保護作用可調節腦組織的氧代謝,促進認知功能的改善[18-19]。臨床上常將二者聯合使用以達到有效的鎮痛鎮靜作用。
臨床觀察發現,不合理的鎮痛鎮靜治療會產生許多不良后果,劑量不足時可引起患者焦慮躁動,機體耗氧量增加,人機不協調;劑量過大時可導致患者血壓降低、呼吸抑制、胃腸蠕動減弱、脫機延遲,延長NCU住院時間[20]。因此,對重型顱腦損傷患者來說,尋求一個適宜的劑量并評價其安全性和有效性,是目前亟待解決的問題。
本研究結果顯示,3組用藥后HR和MAP水平均較用藥前降低,血流動力學指標更趨于平穩,說明均已起到鎮痛鎮靜效果,減輕了疼痛和躁動,提升了患者的舒適度,同時也有利于調節腦容量,進而改善損傷腦組織的微循環。3組用藥后6、12、24 h COPT評分均為0~3分,RASS評分均為-2~1分,均可達到滿意的鎮痛鎮靜狀態。3組用藥后GCS評分均較用藥前升高,A組、B組指標變化更明顯,表明8、12 mg布托啡諾聯合右美托咪定可以有效減輕應激反應,保護腦組織及外周神經。A組和B組機械通氣時間、NCU住院時間無明顯差異,與A組和B組相比,C組機械通氣時間和NCU住院時間較長。這可能是由于大劑量布托啡諾抑制呼吸中樞驅動,從而延長了機械通氣時間和NCU住院時間。另外,有研究顯示,應用更大劑量的鎮痛鎮靜藥物會增加院內獲得性感染的概率及藥物蓄積風險,從而延長住院時間,增加醫療費用[21]。王朝輝等[22]針對剖宮產術后鎮痛的研究結果表明,布托啡諾不良反應的發生率呈劑量依賴性,會隨用藥劑量的增加而升高。對本研究中重型顱腦損傷患者而言,C組(16 mg布托啡諾)不良發應發生率明顯較高。進一步分析其原因,布托啡諾通過與中樞神經系統內受體相互結合可刺激催吐中樞引起惡心嘔吐,同時可抑制胃腸道的分泌功能及運動,引起便秘。布托啡諾及其代謝產物可促進大腦皮質、腦干和脊髓中κ受體的表達,使嗜睡發生率升高。重型顱腦損傷患者由于腦出血及腦水腫會出現顱壓升高,而大劑量布托啡諾的應用會加重這一癥狀。本研究的不足之處在于樣本量不大,存在一定的局限性,下一步需擴大樣本量,進一步完善研究設計。
綜上所述,給予重型顱腦損傷患者8、12 mg布托啡諾聯合右美托咪定時鎮痛鎮靜效果較好,機械通氣時間及NCU住院時間較短,不良反應發生率較低,值得臨床推廣應用。

