基于語義圖示工具的健康教育預防食管癌術后誤吸的實證研究
馬雅敏,諸校娟,劉鴻芹,江子芳,童雅萍,范富翠
誤吸是食管癌根治術后常見的并發癥,也是肺部感染的主要原因之一[1]。據文獻報道,食管癌患者的誤吸發生率為13%~45%[2],因誤吸所致吸入性肺炎可達15%~24%,嚴重時可引起窒息,甚至死亡,病死率達34.4%[3-4]。臨床常通過識別誤吸危險因素、體位管理、藥物干預、鎮靜鎮痛等措施進行誤吸預防,但仍需對患者進行全面評估,以便制訂個性化的護理干預及預防計劃[5]。調查發現,患者對誤吸預防認知水平的高低會直接影響其進食安全,進而影響術后康復[6]。規范化、系統化的健康教育有助于提高患者疾病相關知識水平,降低患者誤吸發生率[7]。目前,基于信息技術的健康教育方式被不斷開發應用,但存在內容深度不夠、選擇方法不合理、不能充分考慮到護理人員及患者的個體差異等問題[8]。因此,尋求合理、全面的健康教育模式尤為重要。語義圖示工具(X-mind工具)是通過對帶有語義規則的圖形、動畫等可視化元素的操作,進行知識建模,直觀地建立系統的學習者模型,通過語義知識的動態模擬來直觀、清晰地把握概念之間的關系[9]。有文獻報道,將語義圖示工具應用于學校課堂教育效果顯著[10]。筆者嘗試將語義圖示工具引入臨床患者的健康教育,探討該健康教育模式對食管癌術后患者誤吸預防知識接受程度及應用效果的影響,現報告如下。
1 資料與方法
1.1一般資料 選取2019年1月至2020年8月收住我院胸部腫瘤外科的食管癌患者256例為研究對象。納入標準:經病理檢查確診為食管癌,擇期擬行食管癌根治術;自愿參加本次研究;文盲患者有1名固定的照顧者且該照顧者文化程度在小學以上水平。排除標準:接受過新輔助放療和(或)化療;既往有其他嚴重軀體疾病或合并其他系統惡性腫瘤;完全不能交流;正在做其他試驗研究。剔除標準:術后病理檢查為Ⅳ期;研究期間死亡或退出。按入院時間分組,2019年1~10月收治的患者為對照組(128例),2019年11月至2020年8月的患者為觀察組(128例)。對照組脫落1例(因重癥呼吸衰竭、肺部感染搶救治療無效死亡),觀察組脫落2例(1例轉當地醫院進行后續治療,1例因出現重癥呼吸衰竭轉ICU治療無效死亡)。兩組均為鱗癌,均在全身麻醉下行食管癌根治手術,其余一般資料比較,見表1。本研究方案經過醫院倫理委員會討論同意,且研究對象均知情同意。
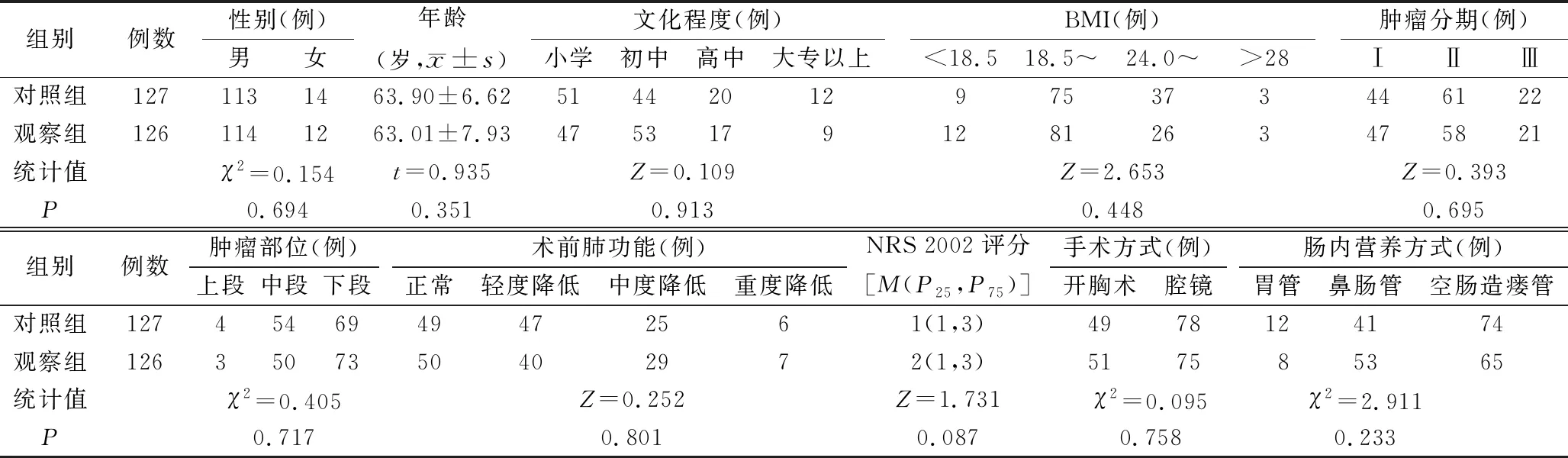
表1 兩 組 一 般 資 料 比 較
1.2方法
1.2.1健康教育方法
兩組健康教育內容相同,由護士長帶領團隊成員通過查閱國內外相關文獻[10-14],總結出誤吸預防相關健康教育內容,主要的健康教育內容見表2。為保持健康教育的完整性,適當保留食管癌患者圍手術期常規健康教育內容。對照組將健康教育內容制作成幻燈片,以幻燈片形式進行健康教育。觀察組將健康教育內容整合在X-mind軟件中,應用該工具開展健康教育。兩組均在醫生開出手術醫囑后,由責任護士召集患者及家屬至科室示教室利用計算機進行集中宣教,教育過程中對有疑惑的地方配合口頭宣教,宣教完畢發放書面宣教單。手術后,對誤吸風險高危患者再進行一對一健康教育。

表2 食管癌手術患者誤吸預防健康教育內容
1.2.1.1設計并構建基于語義圖示工具的健康教育模塊 將健康教育內容導入X-mind軟件構建健康教育模塊,共有4個模塊。1級模塊即作為中心主題詞的“誤吸健康教育”,其下屬的2級模塊為“術前”“術后”,3級、4級模塊在頭腦風暴模式下完成,3級模塊涉及表2中的宣教項目,4級模塊涉及表2中的具體項目。研究者將模塊1、2繪于主界面,在創意工廠界面構建3、4級模塊內容,均涵蓋常規健康教育內容及預防誤吸相關知識,分為“術前3(宣教項目)、術前4(具體項目)”“術后3(宣教項目)、術后4(具體項目)”,按回車鍵保存。由研究者對全體護士進行X-mind 8工具使用培訓,內容包括:頭腦風暴模式下的健康教育內容構建、主界面的使用、演示模式下的操作細則等,合格后對誤吸預防健康教育內容進行模塊構建。
1.2.1.2基于語義圖示工具的健康教育實施 ①以患者為主導選擇3、4級模塊構建流程圖。由責任護士打開X-mind軟件的頭腦風暴界面,設置定時器為15 min,按照術前、術后階段的順序,由患者根據自己的理解及需求,主動自行選出與“誤吸預防”相關的3、4級模塊宣教內容,由責任護士將選中的模塊內容拖動至相應位置,供患者自行學習。遇模塊中相對專業的知識點,責任護士配合口頭宣教。15 min后,界面右上角關閉頭腦風暴模式,初步形成患者視角的誤吸預防流程圖。②護患合作下通過互動完善流程圖。由責任護士在主界面對患者選擇的模塊進行評估、解釋,過程中患者積極思考,對有疑問的問題、薄弱的知識可進行護患互動討論,責任護士以錄音、關鍵詞等方式進行插入備注后實施健康教育。對功能鍛煉、體位等患者欠缺的行為模塊,添加圖片、視頻等于相應位置,配合現場演示幫助患者理解。③以護士為主導幫助患者加深記憶。在演示界面下由責任護士引導進行系統、整體的“食管癌圍手術期誤吸預防護理流程圖”放映,由患者自行記憶2~3 min。整個教育過程控制在30 min左右。
1.2.2評價方法 ①誤吸預防知信行。采用誤吸預防知信行問卷[11]進行調查,內容包括誤吸預防知識(8個條目)、誤吸預防態度(11個條目)、誤吸預防行為(11條目)3個維度。對各個條目采用Likert 5級評分(1~5分),總分30~150分。該問卷3個維度的內容效度指數分別為0.833、0.894和0.820,總問卷的Cronbach′s α系數為0.858 。由研究者在患者入院接受健康教育前(干預前)及術后開始進食第3天晨查房后(干預后)進行調查。②誤吸風險評估。采用誤吸風險評估量表[11]評估,包含8個指標,每個指標根據風險程度賦值0~2分,總分0~16分,得分>5分存在誤吸高風險。該量表的Cronbach′s α系數為0.85。于術后第1天、腸內營養后第3天、開始經口進食第3天由責任護士評估。③誤吸發生率。統計患者術后至出院期間的誤吸發生率,若突然出現咳嗽、發紺、呼吸困難、發熱、膿痰等癥狀,或管飼后2 h在痰中發現管飼殘留物,或患者在進食、飲水或管飼時出現咳嗽、嗆咳癥狀,并在24~48 h出現發熱、痰量增加、肺部啰音或通過胸部影像證實出現新的感染病灶,排除術后吻合口瘺、呼吸系統的病情變化,如痰阻塞等,可判斷為誤吸[12]。
1.2.3統計學方法 采用SPSS25.0軟件進行數據分析,行t檢驗、秩和檢驗、χ2檢驗,檢驗水準α=0.05。
2 結果
2.1兩組干預前后誤吸預防知信行得分比較 見表3。

表3 兩組干預前后誤吸預防知信行得分比較 分,
2.2兩組不同時間誤吸風險評估得分及高風險發生率比較 見表4。
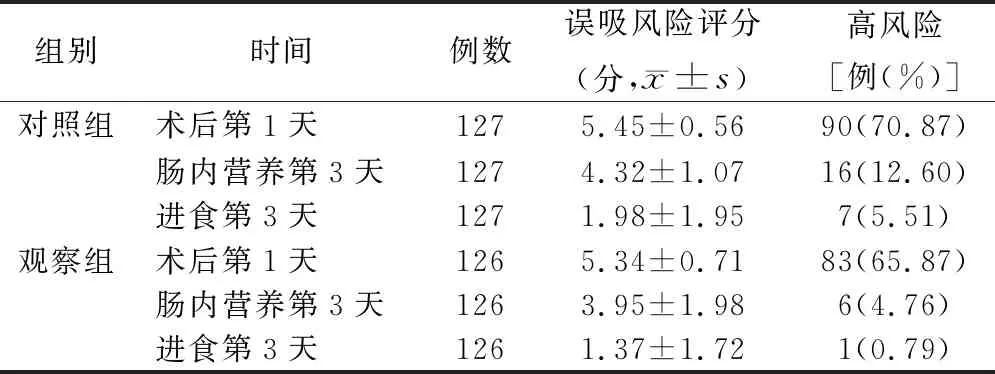
表4 兩組不同時間誤吸風險評估得分及高風險發生率比較
2.3兩組誤吸發生率比較 觀察組住院期間發生誤吸7例(5.56%),對照組為17例(13.37%),兩組比較,χ2=4.516,P=0.034,差異有統計學意義。
3 討論
3.1基于語義圖示工具的健康教育有助于提高患者誤吸預防知信行水平 食管癌圍手術期護理相關健康教育知識多,護理連續性強。傳統的健康教育模式仍以護士為主,護士根據幻燈片內容快速講解,缺乏護患溝通,難以調動患者的學習積極性,使其仍處于淺層學習;且患者接受、理解和記憶能力各異,教育內容經常遺忘,行動上的改變不明顯[13]。Dale[14]提出的學習金字塔認為,單純聽講學習,只有5%的記憶率,聲音與圖片結合,其記憶只能達20%,而視、聽結合小組討論,可達到70%。本研究中,語義圖示工具將知識轉化為視覺元素,內容圍繞臨床以放射性結構的分級方式呈現,層次分明,重點突出,簡單明了,易于理解。護士通過該工具的介入實施面授教育,健康教育分術前術后階段按需實施,患者著重關注自己薄弱的知識及欠缺行為,使健康教育內容重點突出,在獲取知識的過程中,圍繞一個主題并結合視、聽、說進行深入學習,提高患者主動參與合作學習的意識;該模式極大地吸引了患者注意力,可激發患者的學習興趣,也強化了相關知識的記憶[15]。本研究結果顯示,干預后觀察組誤吸預防知信行總分及誤吸預防知識、態度、行為3個維度得分顯著高于對照組(均P<0.01)。語義圖示工具層次分明,有助于護士理清思路,使護士掌握實際健康教育過程中的重點和難點。此種模式以患者為主導,當患者對某些內容存在疑問時,護士及時進行解釋加以鞏固,并用關鍵詞適當標注后多次教育,充分調動參與者互動性,重點突出,促進知識從短時記憶轉換為長時記憶,提高患者誤吸預防相關知識水平,知識水平的提高,可促進其態度及行為的改善。
3.2基于語義圖示工具的健康教育可降低患者術后誤吸風險,進而有效降低誤吸發生率 本研究結果顯示,觀察組腸內營養后第3天、開始經口進食第3天誤吸風險評分顯著低于對照組(均P<0.01);腸內營養后第3天兩組誤吸高風險發生率比較,差異有統計學意義(P<0.05);住院期間觀察組誤吸發生率顯著低于對照組(P<0.05)。與相關研究結果[16-17]一致。基于語義圖示工具的健康教育使患者將相關知識的知識結構、預防態度和行為構成一個完整的體系,改善患者的遵醫行為。語義圖示工具輔助下的健康教育模式,通過患者內化吸收知識并討論分享鞏固知識,是培養患者及家屬的護理思維方式的過程[18],提高了其對食管癌術后誤吸預防知識的認識,有助于患者及家屬識別誤吸危險因素,深入分析危險因素引起誤吸的原因,最終實施有效的風險阻斷護理行為,進而減少誤吸風險因素,減少誤吸發生率。
綜上所述,基于語義圖示工具的健康教育有助于提高患者誤吸預防知信行水平,進而降低患者術后誤吸風險,降低誤吸發生率,促進患者術后康復。本次研究從患者的知識知曉率、誤吸風險、誤吸發生率等角度進行統計分析,今后可進一步從減少醫護人員的成本效益、工作時間、工作量等角度進行分析,從多角度評價此健康教育方式的效果。

