單開門椎管擴大成形鈦板固定聯合頸后伸肌附著點重建的療效研究
趙鵬,楊敬,朱偉,商玉臣,何保華,王強
(應急總醫院骨科,北京 100028)
單開門椎管擴大成形鈦板固定術(expansive single open-door laminoplasty,EOLP)是治療脊髓型頸椎病(cervical spondylotic myelopathy,CSM)的常用術式,術中需將部分椎體棘突咬除,對頸后肌群附著點造成不同程度的破壞,從而加快了術后頸后肌群萎縮,軸性癥狀頻發[1]。尤其是對于累及C2的CSM患者,由于C2棘突是頸半棘肌附著點,全椎板切除會導致肌肉附著點丟失,頸椎牽張及抗軸向載荷應力作用被削弱,加重術后頸椎曲度變化,更易出現軸性癥狀[2]。因此,本院嘗試對累及C2的CSM患者進行頸后伸肌附著點重建,意在維持頸椎曲度,降低術后肌群萎縮以及軸性癥狀,現報道如下。
1 資料與方法
1.1 一般資料
本研究納入2017年2月~2018年2月本院收治的66例累及C2的CSM患者,根據手術方式分為重建組與常規組,EOLP術聯合頸后伸肌附著點重建治療,常規組采用傳統EOLP術治療。重建組男性20例,女性13例;年齡48~74歲,平均(60.21±4.12)歲;病程7~20個月,平均(13.11±2.78)個月;患病節段:C2~C518例,C2~C612例,C2~C73例。常規組男性18例,女性15例;年齡44~73歲,平均(61.05±4.15)歲;病程7~18個月,平均(13.06±2.71)個月;患病節段:C2~C517例,C2~C611例,C2~C75例。兩組一般資料比較,差異無統計學意義(P>0.05)。
1.2 方法
重建組采用EOLP術聯合頸后伸肌附著點重建治療。氣管插管、全身麻醉后,患者保持俯臥手術體位,頸后路手術常規消毒、鋪無菌巾。以C2~C7患病為例,Mayfield 架進行頭部固定,保持頸椎適當前屈狀態,根據手術節段位置做相應的頸后正中切口,打開皮膚及皮下組織,沿項韌帶中央逐層分離,直至顯露C2~C7棘突,自棘突兩側骨膜下進行肌肉剝離,對頸半棘肌穿線捆扎以備后期重建,顯露側塊內側半以及椎板,使用3 mm高速磨鉆,在側塊移行處以及椎板進行雙側開槽,術前明確癥狀較輕一側,并以此側為鉸鏈側,高速磨鉆繼續打磨直到椎板內側皮質,開門側將椎板內外側皮質去除,棘突修剪同時進行頭尾端黃韌帶分離,巾鉗夾持棘突根部緩慢掀開椎板,神經剝離器分離硬膜與椎板間的粘連,控制開門角度范圍為45~60° ,選擇長度適宜的鈦板用于椎板開門側支撐固定,分別于椎板、側塊置入 6~8 mm長度、大小適宜的螺釘,于各手術椎體棘突根部鉆孔,將穿線捆扎的頸半棘肌縫合于C2棘突, 其余節段的頸后肌群縫合至相應的棘突上。常規組采用傳統EOLP術治療,除將兩側筋膜、肌肉進行對位縫合外,麻醉、體位、減壓、內固定等步驟等于重建組基本一致。
1.3 觀察指標
記錄兩組患者手術指標、圍術期并發癥發生情況;術前、術后3個月、術后2年采用頸椎曲度、JOA評分[3]、頸后肌群橫截面積、疼痛VAS評分分別評價頸椎生理曲度、神經功能、頸后肌群萎縮情況以及疼痛癥狀。頸后肌群橫截面積在C4~C6節段MRI的T1加權圖像上測量上頸半棘肌、頭半棘肌等橫截面積之和[4]。頸椎曲度:C2、C7后緣上下角連線的銳角。
1.4 統計學分析
2 結果
重建組手術時間、住院時間、出血量與常規組差異無統計學意義(P>0.05),見表1。重建組軸性癥狀發生率顯著低于常規組,差異具有統計學意義(P<0.05),見表2。
表1 兩組手術指標比較
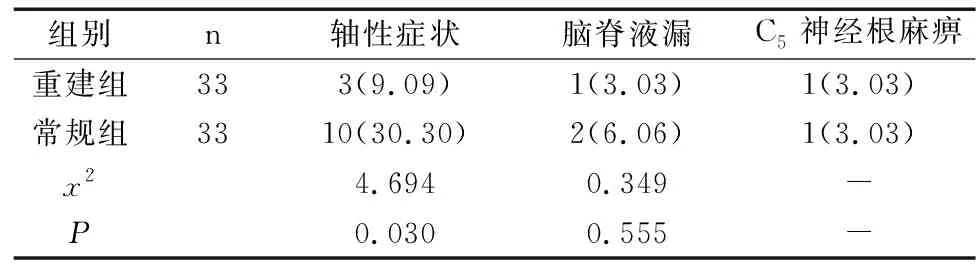
表2 兩組并發癥發生率比較[n(%)]
兩組術后VAS評分、頸椎曲度均顯著降低,JOA評分顯著升高,術后3個月、2年重建組頸椎曲度顯著高于常規組(P<0.05);重建組術后頸后肌群橫截面積較術前無明顯差異(P>0.05),常規組術后2年頸后肌群橫截面積顯著降低,且顯著低于重建組,差異有統計學意義(P<0.05),見表3。
表3 兩組隨訪指標比較
3 討論
EOLP術治療CSM通過解除脊髓后方致壓物后產生的脊髓 “漂移”而獲得減壓效果。但術中切除棘突,難以避免對棘上/棘間附著肌肉起止點造成不同程度的破壞,術后易發生頸后肌群萎縮,嚴重者可導致頸椎后凸畸形。頸后肌群中,頸半棘肌是最重要的伸肌之一,其起始點位于胸椎橫突,止于C2~C5棘突,尤其以C2棘突止點較為特殊。該肌肉收縮時發出的后伸力矩占頸后肌群總力矩約37%[5]。同時C2椎板、頸半棘肌聯合組成的力學穩定裝置在頸椎生理前凸以及后方張力的維持中發揮了重要作用。有學者逐漸重視這一問題,并試圖通過改良手術方式降低頸后肌群的損傷或萎縮,例如采用后方韌帶復合體或C2~C3棘突肌肉附著點保留的后路椎管擴大手術,雖然取得了一定的臨床療效,但手術步驟較繁瑣,學習曲線較陡峭[6]。如何進行頸后伸肌附著點保留或重建,已成為EOLP術治療CSM的熱門研究方向。
為證實頸后伸肌附著點重建的應用價值,本研究選擇病例時均累及C2,需要進行C2開門成形或椎板切除,造成復合體受損,肌肉附著點丟失。對于伸肌附著點重建,有學者對棘突基底部鉆孔并在棘突基底部對后伸肌群以及棘上韌帶進行縫合固定,獲得了良好的手術效果[7]。在總結既往手術經驗后,本院嘗試采用上端到達C2水平的EOLP術治療累及C2的多節段CSM,顯露棘突后,在其基底部進行鉆孔,頸后韌帶復合體以及頸半棘肌牢固縫合至棘突根部,從而實現EOLP術聯合頸后伸肌附著點重建。傳統EOLP術僅對兩側筋膜、肌肉進行對位縫合,故術后頸后肌群張力作用明顯下降,更易出現肌肉萎縮現象。本研究結果顯示,重建組術后頸后肌群橫截面積較術前無明顯差異(P>0.05);常規組術后2年顯著降低,且顯著低于重建組(P<0.05),證實頸后伸肌附著點重建能夠有效降低術后頸后肌肉萎縮。
上文提到,C2椎板、頸半棘肌的力學穩定結構有助于維持頸椎生理前凸與后方張力,因此重建組患者頸后伸肌附著點重建后3個月、2年時的頸椎曲度高于常規組(P<0.05)。有流行病學調查顯示,EOLP術治療多節段CSM術后軸性癥狀發生率5.2%~61.5%[8],本研究常規組為30.30%,與該研究結果一致。本研究重建組軸性癥狀發生率顯著低于常規組(P<0.05),提示EOLP術聯合頸后伸肌附著點重建能降低軸性癥狀發生率。軸性癥狀是EOLP術的常見并發癥,流行病學調查顯示其與頸后肌群萎縮、肌肉-韌帶復合體受損、頸椎穩定性丟失等因素具有密切聯系[9]。棘上韌帶與其后伸肌群是頸椎靜態穩定維持的重要因素;頸半棘肌、多裂肌附著于棘突與椎板上,是頸椎生理性前凸維持的重要肌群;頭半棘肌等頸伸肌群是頸椎動態穩定性維持的重要結構[10]。因此,頸后伸肌附著點重建后,能夠通過降低頸后肌群萎縮、維持頸椎曲度、維持頸椎靜態、動態穩定性以降低軸性癥狀發生率。比較功能、癥狀指標發現,兩組術后JOA評分差異無統計學意義,提示兩組減壓效果并無明顯差異;VAS評分也未表現出顯著差異性,可能由于隨訪時間尚短,由頸后肌群萎縮產生的疼痛還不明顯。
綜上所述,EOLP術聯合頸后伸肌附著點重建治療累及C2的CSM,可獲得與傳統EOLP術一致的減壓效果,同時能夠有效降低頸后肌群萎縮程度以及軸性癥狀發生率,更好地維持頸椎曲度。

