經皮內鏡下可視化椎間孔成形術與TESSYS技術治療腰椎間盤突出癥的效果對比
邸云龍
(淮南朝陽醫院骨科,安徽淮南 232007)
經皮椎間孔鏡TESSYS技術是治療腰椎間盤突出癥(lumbae disc herniation,LDH)的經典微創手術,具有操作簡單、創口小、效果明顯、恢復快,并發癥發生率低的優點;但椎間孔成形的質量直接影響通道的位置和手術后續可操作性范圍,對患者治療效果和預后意義重大。經皮內鏡下可視化椎間孔成形技術(percutaneous endoscopic visual transforaminal angioplasty,PEVTA)是在TESSYS的基礎上引入可視化技術的一種創新方法,操作簡單,可節省手術時間,減少醫患X線輻射。為進一步探討PEVTA的優勢,本研究通過回顧性分析對比經皮椎間孔鏡PETVA技術和TESSYS技術治療LDH的應用及臨床療效,報道如下。
1 資料與方法
1.1 一般資料
回顧分析2018年1月~2019年3月于本院接受椎間孔入路經皮內鏡腰椎間盤摘除術的98例患者臨床資料。使用PEVTA技術治療者50例,記為A組;使用TESSYS技術者48例,記為B組。A組男23例,女27例;年齡42~75歲,平均(53.66±14.74)歲;腰椎間盤突出類型:膨隆型26例,突出型15例,脫垂型7例,游離型2例;病變節段:L3-41例,L4-534例,L5-S115例;B組男28例,女20例;年齡44~76歲,平均(50.83±14.22)歲;腰椎間盤突出類型:膨隆型25例,突出型13例,脫垂型9例,游離型1例;病變節段:L3-42例,L4-536例,L5-S110例。兩組一般資料差異均無統計學意義(P>0.05)。
納入標準:①年齡>18歲;②正規保守治療3個月以上無效;③資料完整并同意調閱研究。排除標準:①椎間盤炎、腰椎結核者;②腰椎間盤突出復發者;③伴有腰椎管狹窄、腰椎不穩者;④無法從后側進行手術操作的高髂嵴患者;⑤合并馬尾神經綜合征者;⑥腫瘤患者;⑦因瘢痕組織壓迫神經引起與LDH相同癥狀者。
1.2 手術方法
A組:患者俯臥位,0.5%利多卡因浸潤麻醉。經C型臂X線透視1次,確定大致位置并置入導絲,以導絲為中心進行皮膚切口7 mm,置入一級導桿上下試探直至觸碰關節突之后抽出導絲,滑動導桿觸碰關節突上下以了解附近股型結構,錘擊導桿將其固定于上關節突基底腹部側。再次X線透視觀察導桿位置,位置不滿意可作調整。將通道逐級擴張置入,置入內鏡,觀察內部狀況,清除關節突周圍軟組織,掌握關節突結構、位置和需要成形的范圍,確定之后撤出鏡頭,在通道內(6.5 mm)置入環鋸(6.5 mm)進行一次成形,成形后破碎的骨組織隨環鋸一并取出。置入鏡頭,在鏡頭指導下,切除椎管內黃韌帶暴露神經根下方椎間盤,進行椎間盤組織或髓核切除。減壓完成后,使用射頻刀進行纖維環成形和止血,經通道注入10 mg地塞米松減輕局部炎癥。撤出管道,縫合切口。B組:行常規椎間孔鏡下TESSYS手術。
1.3 觀察指標
①比較兩組術中X線透視時間、累計劑量、輻射劑量面積乘積、手術時間、住院時間;②比較兩組術后6 h、12 h、24 h、48 h、72 h的VAS評分,以及術后24 h、1個月、3個月、6個月的Oswestry功能障礙指數(Oswestry disability index,ODI)。③比較兩組術后療效,采用改良的MacNab[1]療效評價標準:患者無痛、運動受限、能參加正常工作記為“優”;偶發腓神經性疼痛,主要癥狀減輕,能夠參加調整好的工作記為“良”;腰椎功能有一定程度改善,仍殘廢或者處于失業狀態記為“可”;有持續的神經根受損表現,術后癥狀反復發作,與治療前無差別,甚至加重記為“差”。優良率=(優+良)/總例數×100%。⑤記錄并發癥發生及復發情況。
1.4 統計學方法

2 結果
A組術中X線透視時間、手術時間均顯著短于B組(P<0.05),A組X線累積劑量、輻射劑量面積乘積均顯著少于B組(P<0.05),差異有統計學意義,見表1;兩組患者術后6~72 h的VAS評分和術后24 h~6個月的ODI均依次顯著降低(P<0.05),但兩組間差異無統計學意義(P>0.05),見表2-3;兩組術后療效等級分布差異無統計學意義(P>0.05),且優良率相近(P>0.05),見表4。隨訪過程中,所有患者均無髓核殘留、術后感覺異樣、永久性神經根損傷、硬脊膜撕裂、術后感染、椎旁血腫并發癥出現,無椎間盤復發患者出現。
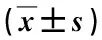
表1 兩組手術情況和住院時間對比
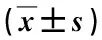
表2 兩組術后VAS評分對比
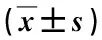
表3 兩組術前術后ODI指數比較

表4 兩組術后療效比較[(n(%)]
3 討論
TESSY技術是LDH患者經典的治療方式,較多報道證實,TESSY技術治療LDH相較于傳統開放手術具有獨特的優勢,已經逐漸替代成為LDH的主流術式[2-4]。但TESSY技術由于手術野窄小,可操作空間小,術中需要通過C臂機反復透視確定穿刺位置和手術效果,可對醫患造成放射性損傷。可視化技術在TESSY術中應用可有效減少C型臂機的使用,對手術操作也頗為有利,微創技術的理念[5]。但是目前,國內關于2種術式治療LDH的效果及圍術期指標的全面對比報道較少。
本研究中,A組術中X線透視時間、手術時間均短于B組,A組累計劑量、輻射劑量面積乘積均少于B組。TESSYS技術需將穿刺針精確定位于兩椎骨之間的目標椎間盤上[6],且需利用從小到大的環鋸逐級擴張,操作過程中需多次X線透視定位,手術時間也相應增加,手術學習難度較大;PEVTA技術使用的操作器械與經典TESSYS相同,無需增減,且只需將穿刺針定位于關節突的腹側即可[7],無需進入椎管,因此操作難度大大降低,同時有效避免了置入通道進入椎管造成損傷的風險。PEVTA技術在置入操作通道后,可先通過鏡下觀察了解關節突的位置和結構,從而將成形部位精確固定在上關節突腹側基底部位置,然后短暫撤出鏡頭,在6.5 mm的通道內置入6.5 mm的環鋸,本研究A組所有病例均做到一次成形,所切割的碎骨塊絕大多數可隨環鋸一次性取出。因此PEVTA操作簡單可提高成形準確性、降低手術時間、減少放射次數,增加了醫患安全性。
本研究中,兩組術后6~72 h多個時間點的VAS評分呈逐步下降趨勢,但下降趨勢相對較為緩慢,考慮可能和腰部術后創傷本身刺激有關。經過重復測量方差檢驗,組間VAS評分無顯著差異,提示兩種方法均可取得顯著的療效。此外,本研究發現兩組患者術后ODI指數、優良率相近,提示總體療效的差異不明顯(P>0.05)。這一結果與余洋等[8]的研究一致,提示上述兩種方法治療LDH都能獲得較好的療效。此外,本研究中還顯示兩組均無并發癥和復發,提示2種手術均具有較高的安全性。

