醫養結合政策何以執行偏差:基于健康治理新框架的分析與建議
摘要:健康老齡化背景下政府出臺系列政策大力推行醫養結合,但基層政策執行出現大量偏差現象,難以實現需要為本的健康福利政策定位,對政府決策有效性、合理性形成考驗。本文主要采用文獻梳理與批判性反思的方法,將政府、社會、市場等多方互動博弈的健康治理理念融合進經典的史密斯政策執行偏差模型,并根據這一新建構的理論框架,結合現實狀況進行過程分析。本文從政策本身特性、執行主體、目標群體、執行環境等維度分析醫養結合政策何以執行偏差——有以下可能解釋:醫養問題的復雜性、政策質量低劣與工具組合不合理、政府部門內部與外部不同組織及人員的利益沖突、老年人口及其家庭的服務需要難以滿足、科層結構與政治體制的阻礙、法律法規約束與統一領導協調的不足、各方資源的短缺以及政府-社會-市場協同的矛盾。本文的理論基礎、分析框架創新性地彌補了既有研究的不足,同時基于分析解釋就促進健康治理體系與治理能力現代化提出了可供參考的對策建議。
關鍵詞:醫養結合;政策執行;健康治理;健康老齡化;治理現代化
中圖分類號:D63;R197文獻標識碼:A文章編號:2095-5103(2021)05-0079-12
作者簡介:劉澤偉,南京大學社會學院碩士研究生。
一、問題提出
中國正處于人口老齡化快速發展時期,老年人口數量快速增加,老年社會福利需要不斷增長,在哪養老、如何養老等議題越來越受到高度重視。有研究表明,居家養老、社區養老、機構養老各有優缺點與適用范圍,應該結合老年健康狀況區分而不可偏廢混淆[1]。數據顯示,2018年中國老年人中有1.8億患有慢性病,患有一種及以上慢性病的比例高達75%,失能、部分失能約4000萬人[2],全國每百位老年人所需養老機構床位數將由2005年的2.15%迅速提高到2025年的4.57%[3]。老有所醫在養老議題中逐漸成為焦點,養老服務需求逐漸集中于醫療健康服務方面,然而我國養老服務和醫療服務互不銜接的局面使得老年人的需要無法得到有效滿足。
從2013年《國務院關于加快發展養老服務業的若干意見》,到2015年《關于推進醫療衛生與養老服務相結合的指導意見》,再到2019年《關于建立完善老年健康服務體系的指導意見》,國家相繼出臺了一系列政策文件,推動并引導醫養結合理念落地,地方政府與社區也在實踐中開展了多種醫養結合服務探索[4]。然而,在政府大力主導推動與社區積極探索下,醫養結合政策的實際執行卻出現了越來越多的偏差現象,諸如重視醫療機構層面而忽視社區服務、社區籌資渠道單一、人員結構不合理、醫養結合機構發展不均衡、服務內容單一且流于形式等等[5][6]。這些現象一方面偏離了醫養結合政策的初衷與定位,不符合當前中國轉型期社會福利政策以需要為本的目標定位[7],不利于老年健康需要滿足、生活質量提高;另一方面更造成了經濟與社會資源浪費,影響養老制度整體構建與運行,使政策制定的合理性遭受考驗,甚至可能因為福利剛性在未來政策收縮時面臨更多社會問題[8]。總而言之,在健康老齡化的背景下,醫養結合政策回應社會需要而受政府青睞,卻又在基層與社區執行中出現大量偏差現象,阻礙醫療、養老等重要社會建設議題的推進,本文將通過文獻梳理,結合現實進行反思,嘗試解讀醫養結合政策何以執行偏差的問題。
二、文獻回顧與分析框架
1.醫養結合政策的執行偏差
醫養結合的概念一經提出便引發了大量研究涌入。筆者以“醫養結合”為“篇名”在中國知網進行檢索,發現截至2021年2月已經出現了3300余份文獻,這些文獻集中在2013年以后。進一步篩選這些文獻,以“醫養結合政策”為檢索詞可得到60余條結果,以“醫養結合困境/問題/難題/障礙”為檢索詞可得到300余條結果,而以“醫養結合執行/運行”為檢索詞僅有結果20余條。不難看出當前醫養結合的相關研究有以下特點:第一,研究數量已經相當豐富,醫藥衛生、人口學、社會學、政治學、公共管理等多個領域學者參與其中;第二,學者們通過理論思辨、案例研究等不同方法開展研究;第三,這些研究圍繞醫養結合的背景、內涵、必要性、可行性、困境、改進對策等方面作出了專業貢獻;第四,整體來看,這些研究還可以更加深入、更加細化,例如前面幾條檢索數據就說明批評反思的聲音還不夠多,對政策執行層面的聚焦更顯薄弱,從政策執行偏差的相似說法(如政策變形、走樣、運行阻礙等)來看同樣也是如此。事實上,醫養結合領域的發展始終離不開政策的作用,從政策制訂設計到執行擴散,乃至評估監管以及可能的終結。因此,從政策過程這一方向切入醫養結合研究既符合醫養結合的發展過程,也能彌補既有研究傾向的不足,為政府決策與行政提供參考。
具體來看,政策過程方向的醫養結合研究主要分為以下幾類:對國家政策體系、工具、實施路徑與模式進行的哲學思辨或宏觀比較,利用實證方法對國家政策文本進行內容分析或理論探討,聚焦地方政策推行的經驗總結等[9][10][11]。目前僅有不足十篇文獻從政策執行視角切入,且主要是聚焦個別省份案例分析的學位論文,從宏觀層面進行整體性研究的仍為少數。從政策執行視角切入的研究中,一方面,從理論框架來看,研究者們采用了經典的政策評估指標框架、史密斯執行過程框架、福利多元主義理論等,還有的從上述理論框架中提取精華,結合研究問題提出了自創的四重結構框架,包括資源短缺與目標沖突的“直接動因”、模糊政策與復雜科層的“誘發環境”、激勵不足與約束缺乏的“主體因素”、觀念滯后與經濟理性的“機會空間”等。另一方面,從研究對象政策執行來看,研究者們區分了政策執行的不同變形風險,包括政策替換、政策選擇、政策擴大、政策抵制等,涉及了豐富細致的偏差現象類型[11][12][5]。然而,這些研究在理論框架運用上,盡管有著翔實的經驗資料佐證,但分析思路與理論貼合還不夠緊密;在研究對象的呈現上,盡管對政策執行作出了不同維度描述,但仍停留在現象層面,缺乏背后深層原因的透徹分析。這些前人研究為本文繼續探索醫養結合政策執行偏差成因與相關理論框架應用提供了參考方向。
事實上,執行研究是國內外公共政策、社會政策等學科的一個經典研究領域,涌現出了相當多成熟的理論框架、概念模型與研究發現,并形成了自上而下、自下而上和整合研究等不同路徑[13]138。對政策執行偏差進行分析,不可回避的經典是史密斯建構的框架模型,他認為政策執行過程中理想化的政策、執行主體、目標群體以及環境因素這四個組成部分會產生張力,對政策形成反饋,直接影響政策執行的有效性,其中理想化的政策是指政策本身的合理性、合法性、可行性等,執行主體是指政策執行組織和人員,目標群體是指政策實施適用的對象,政策環境是指與政策生存空間緊密相關聯的因素[14]。史密斯框架模型簡潔清晰,適用性較好,對政策執行過程有完整系統論述,提供了分析政策執行過程的理想框架,目前在健康教育、家庭醫生簽約、智慧康養等健康研究領域也有了諸多合適的應用[15][16][17]。本文將在這一模型基礎上形成分析框架對醫養結合的政策執行偏差進行分析。
2.健康治理的新轉向
在健康老齡化背景下,醫養結合高度關注老年人口的醫療養護需要。不過,研究表明,盡管醫療養護對個體健康至關重要,但其功效僅占15—20%,影響更深遠的是健康的社會決定因素,涵蓋了個體日常生活環境、社會結構因素等方方面面[18][19]。正如聯合國全球治理委員會認為,治理是公共或私人的個體或機構處理、解決共同事務的方法總和,是一個采取共同行動調和不同利益相關方的持續過程[20]25。健康與健康權的實現是復雜的跨領域問題,圍繞健康的社會決定因素解決健康議題涉及多方主體與專業領域,這一過程本質上也是治理的過程[21],由此自然引出了健康治理(Health Governance)的概念。
健康治理最早受世界衛生組織推動,成為近年來衛生政策研究的熱點,包括衛生系統組織結構、健康管理工具等一系列健康干預的現象或措施[22]。健康治理理念在國外經歷了從強化初級衛生保健、健康促進到將健康融入所有政策的演變[23],在國內陸續出臺的《“健康中國2030”規劃綱要》《健康中國行動(2019-2030)》延續了國際演變路徑,并提出要建立全球衛生健康共同體。目前已有的共識是,健康治理是管理到治理理念轉向的結果,是健康研究、健康社會與健康中國建設的全新范式[24]。
在回應如何實現健康治理的實踐研究中,學界著重關注了“將健康融入所有政策”的治理趨勢以及政府自身、政府與社會等不同主體的協同治理模式。一類研究者認為政府應肩負責任,高效完成宏觀的健康治理職能[25]。例如通過對多個國家案例進行比較,歸納出健康治理啟動與實施階段的宏觀要素與政策工具[26]。第二類研究則聚焦在健康治理的規則性,認為應該在制度與政策領域通過明確不同參與者的角色與責任更好地完成健康目標[27]。例如有的研究者分析了在政策執行過程中如何協調不同參與者,實現社會團結與健康治理現代化的目標[28]。有的研究者明確了政府與社會合作執行政策時應共享價值理念、建立溝通機制、構建網絡平臺、注重公民參與,政府自身則應注重自上而下、協調合作的縱橫治理[22]。可以說第一類研究告訴我們在宏觀層面進行健康政策分析時,健康治理應該基于怎樣的框架、放在怎樣的位置上去認識;第二類研究則圍繞政策執行偏差與否、如何優化執行為健康治理提供詳細的要點與建議指引。結合本文研究主題,這兩類研究都為分析框架的建立作出了貢獻。
3.分析框架
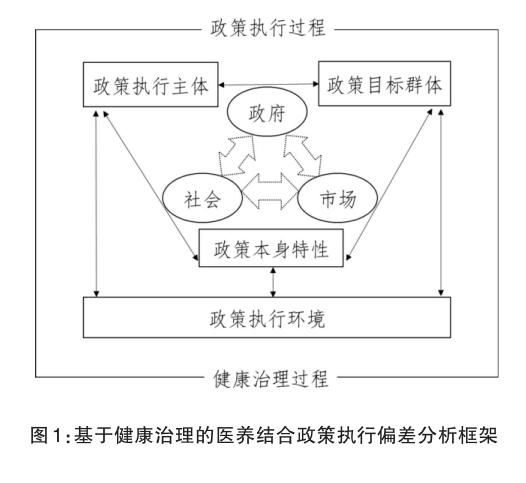
由前面論述可知,從政策過程這一方向進行醫養結合研究具有合理性與創新性,尤其是選擇政策執行偏差作為切入點。作為人口老齡化與健康老齡化背景下的一項政府政策,醫養結合在解決健康、養老議題的過程中繞不開健康的社會決定因素,繞不開政府、社會、市場等多方主體的互動博弈。因此,本文選擇從健康治理的框架利用政策執行偏差模型對醫養結合進行分析,具體來說是將健康治理的主體與互動結構、史密斯政策執行模型相結合,形成分析框架,并結合現實狀況進行批判反思(圖1)。在此之前,還需要明確框架中的一些變量關系假設。
第一,醫養結合政策本身特性要考慮兩點,一方面是政策問題本身的復雜性,另一方面是由于目標錯誤、模糊、標準沖突等因素帶來的政策質量低劣、工具組合不合理。第二,醫養結合政策執行主體的內涵較為豐富,圍繞政策執行的組織和人員都可以囊括進來,例如中央與地方政府及其行政人員、醫療機構與養老機構及其服務人員等等,對執行主體的分析常常基于利益視角,即政策本質是對人與人之間利益關系的制度安排,從制訂到執行都伴隨著利益考量與博弈。第三,醫養結合政策目標群體主要是指老年人口及其家庭,既要考察人群的服務需要,也要考慮政策的目標定位是否滿足人群需要。第四,醫養結合政策執行環境同樣可以從兩方面分析,包括政策執行體系的內部環境,例如政策執行的科層結構、政治體制、配套的醫療衛生、社會養老規章制度等,以及政策執行情境的外部環境,例如基層地方社會規范、資源結構、整體醫療與養老現狀等。第五,上述涉及的分析概念、主體彼此之間有著相互的影響,限于本文僅作理論層面探討,暫不對相互影響關系的具體形式、數量大小一一作出區分,而是基于主要概念以及部分關系進行分析。第六,政策執行的過程始終伴隨著政府、市場與社會三者的互動,事實上多元協同的政策執行就是實現健康治理的過程。此外健康治理范式中涉及的治理角色、責任、工具等與政策執行有所交叉,將在具體分析而非結構要點中體現。接下來,本文將基于建構的分析框架結合當前醫養結合的現狀進行分析。
三、醫養結合政策執行的體系與偏差類型
2013年以來,國家層面頒布了一系列醫養結合政策來推動我國醫養結合服務發展。僅以國務院政策文本為例,先后下發的《關于加快發展養老服務業的若干意見》《關于促進健康服務業發展的若干意見》《關于推進醫療衛生與養老服務相結合指導意見的通知》《中醫藥健康服務發展規劃(2015—2020年)》《關于印發〈全國醫療衛生服務體系規劃綱要(2015—2020年)〉的通知》等文件,對如何積極推進醫養結合工作進行了詳細規劃部署,涉及基本原則、發展目標、重點任務、保障措施等一系列要點。地方政府在執行醫養結合政策的過程中,也探索出了諸多服務模式[29][4]。
一是養老機構內設醫療機構的執行模式。當前較為普遍的醫養結合做法是在養老機構中設置醫務室、護理院等醫療機構,引入醫療團隊運營。二是醫療機構內設養老機構的執行模式。這一模式更多在公立醫院內開展,或者是公立醫院自主增設康復護理院等服務機構,或者是為民營養老機構提供場地。三是醫療機構和養老機構協議合作的執行模式。一般來說,這一模式的執行原則有三種:醫療機構為養老機構開通預約就診通道;社區衛生醫療機構與小型養老機構直接簽訂隨訪跟蹤服務協議;公立醫院外派醫護人員長期進駐養老服務機構。四是醫療機構轉型發展的執行模式。有些地方正在探索由衛生系統轉設或引入社會資本開發專門的康養護理院、醫養結合機構。
在政策執行過程中,容易出現的偏差類型有政策替換、政策選擇、政策擴大、政策抵制等[12]。進一步考察上述醫養結合政策執行模式的探索,可以發現,執行偏差在這一領域的表現形式各有差異。醫養結合政策執行的替換偏差一般指基層地方將原有政策改變為新政策,這一新政策表面上與原有政策相似,但實質與原有目標背離,例如國家規定的醫養結合機構數量、接診案例等。醫養結合政策執行的選擇偏差一般指基層地方會從一系列政策中選擇對其有利的政策執行,其余則選擇忽略,例如盲目追求中央有關醫養結合政策的財政補貼等。醫養結合政策執行的擴大偏差一般指在政策原有內容中增添捆綁對其有利的政策,例如當前衛生、民政部門各自主政醫療與養老服務,在醫養結合中會捆綁彰顯各自績效的內容。醫養結合政策執行的抵制偏差一般指在基層地方不嚴格落實原有政策規定,遇到矛盾沖突也不積極處理,例如醫養結合相關政策補貼由于基層抵制而難以落實到位。上述醫養結合政策執行偏差的表現形式在結合健康治理失效的內在機理分析中將得到進一步闡述。
四、醫養結合政策何以執行偏差:健康治理失效的內在機理
1.醫養結合政策本身特性分析
對醫養結合政策本身特性的關注包括政策問題本身的復雜性、政策文本質量的低劣、政策目標的精確與有效性、可實施性等等因素。首先,從政策問題來看,醫療、養老涉及的健康問題涉及不同人群不同組織主體,其復雜性毋庸置疑,因此這里不作贅述。其次,從政策目標來看,目標定位沖突往往是政策本身特性分析中的考察要素[30]。就醫養結合政策而言,當前系列政策忽視了醫療衛生政策與老年福利政策最大的目標沖突,在醫療衛生政策目標中,疾病治療與健康促進是核心,而老年福利政策目標中以適度普惠的老齡福祉增進為核心,前者強調的專業性、特殊性與后者強調的公共性往往容易引發沖突,造成政策本身的問題。最后,從政策文本來看,當前不少研究對其質量的考察基于內容與政策工具組合展開。接下來,筆者將重點就醫養結合政策本身在工具組合上的不合理展開論述。
一般認為,當前一系列醫養結合政策可以分為需求型、供給型、環境型[31]。需求型政策工具基于需求理論,表現為政府醫養結合政策對以市場、社會為主體的醫療、養老資源結合的拉動力。例如政府通過采購、價格補貼、示范/試點項目、服務外包等措施,釋放老年人服務需求。供給型政策工具基于供給理論,表現為政策對具體服務結合的推動力。例如完善人才支持、基礎設施、資本投入等生產要素配置。環境型政策工具基于市場均衡理論,綜合考慮供給與需求,從法規管制、政策紅利等方面營造良好市場環境。
從政策工具組合的內涵來看,當前醫養結合的一系列政策中,需求型工具十分缺乏。盡管醫養結合的試點/示范項目在政策文本中較多,但切實的政府采購、財政補貼、服務外包等很少。文本提到的保險支持中,更多是商業保險、長期護理險等,沒有與醫療保險有效銜接。供給型政策工具相比而言較多,對于基礎設施建設的關注不在少數,但更為重要的人才支持、資金投入、信息支撐似乎被忽視了。這一現象阻礙了醫養結合的專業性、可持續性、參與廣度與服務便捷性,難以從根本上激發醫養結合發展的內在活力。至于環境型政策工具盡管占據主要地位,體現了政府對醫養結合服務監管的重視,但是過于繁復的標準規則反倒相互抵牾。例如以下一些情形:
第一,當前一些醫養結合機構內包括醫務室、護理站、保健站等各種形式,《關于印發醫養結合機構服務指南(試行)的通知》中卻相對缺乏這些不同機構部門建設的明確標準。第二,關于醫養結合的概念尚無統一界定,僅在政策文本中就有醫養融合、醫養結合等。第三,關于具體服務模式、合作機制等都處于探索階段而不夠明朗。在宏觀層面大力鼓動、鋪大規模的背景下,缺乏清晰、統一、適度的細節設計不僅會阻礙醫養結合的準入便利,不利于開放性市場環境形成,更直接導致了實踐中自由裁量空間過大,具體執行部門出現截然不同的操作邏輯,加劇了執行過程的盲目與隨意等問題。
2.醫養結合政策執行主體分析
公共選擇學派認為,政治領域的執行主體同樣遵循著經濟人假設,他們在執行過程中也可能存在謀取組織利益和個人利益的行為,從而導致“政府失靈”的現象[32]。醫養結合作為政府大力推動、醫療機構與養老機構參與結合的一項政策,其執行主體包括中央與地方各個部門、組織及其個人。前述的醫養結合政策執行模式中可以看出,具體的執行主體至少包括政府衛生健康部門、民政養老部門、公立醫院、民營養老機構、社區衛生服務中心、專辦醫養結合機構或護理院等等。在這些主體中,地方政府部門更多通過承擔宏觀政策引導、運營過程監管等職責來執行醫養結合政策,醫療與養老機構則通過直接提供服務來執行醫養結合政策。結合理論分析可以發現,這里的執行主體都兼有經濟人、社會人身份,如衛生部門有強化健康治理職能、擴大老年群體醫療市場的訴求,民政部門則有把握養老服務主導的訴求,此外醫保部門、醫療機構、養老機構都有著自身訴求,合作過程都伴隨著利益考量與博弈。下面具體舉例來分析這些主體的合作過程:
首先,政府橫向層面的部門合作出現了低效問題。如前所述衛生、民政等部門各有訴求,由此很可能造成醫養結合服務貪多求全、尾大不掉,整體質量低下,難以滿足老年人需要與政策目標定位。當前政策規定機構養老模式中應在養老機構內設醫療服務,居家養老模式中應采取送醫上門服務。然而由于機構、服務所屬部門不同,側重點有所差異,利益訴求不同下服務專業性也難以保證。
其次,中央與地方政府的利益博弈表現更為普遍。如果采取養老機構內設醫療機構的模式,地方政府執行者為獲得中央財政補貼,可能會申請各類經費來擴張機構規模,從而忽略真正影響可持續發展的人才支持、服務改善等方面。地方政府甚至很容易響應號召,扎堆打造醫養結合試點/示范項目,而不考慮當地實際情況與民眾需要,更可能影響地區原有醫療機構、養老機構發展。
再次,政府與社會、市場部門的合作同樣容易出現利益沖突。由于政府購買服務的形式在當前成為主流,醫養結合服務領域一旦出現購買行為,就事實確立了政府與其他外部組織的委托代理關系。政府部門關注醫養結合政策的有效性與公信力,市場部門關注醫療、養老服務結合的效率與效益,社會部門不僅關注效益與自身發展,還要關注醫養結合服務社會目標與公正性的實現。盡管在中央與地方政府協同中,委托代理理論似乎也能解釋,但政府與其他組織的委托代理更多被深入地分析,尤其是在當前社會組織、市場部門發育尚不完善的時期,委托人如何設計最優契約激勵代理人避免利益沖突問題是不得不考慮的風險之處[33]。
最后,機構之間利益訴求差異也會帶來不良后果。如政策規定公立醫院資源豐富的地區可積極穩妥地將部分公立醫院轉型為康復院、老年護理院等延續性醫療服務機構。然而全國80%的醫療資源集中在大城市,其中30%都分布在大醫院。公立醫院資源豐富的地區往往經濟效益較好,市場運營收入遠高于康復院、老年護理院,因而他們缺乏合作改制動力[12]。上述利益訴求差異帶來的合作難度,由于缺乏合理利益安排,最終阻礙了執行組織的參與。
作為醫養結合服務最直接的人員主體,基層醫、養、護人員群體則面臨激勵不足的困境。一般認為,醫養結合服務提供者的人才質量、業務能力、資質準入、職業認同、晉升空間、待遇保障是影響醫養結合制度可持續化發展的關鍵因素。然而當前醫養結合服務提供者存在著專業技能缺乏、文化水平較低、工作視野狹窄等不足[5]。
例如社區養老服務人員隊伍缺乏穩定性,常常由社區管理者臨時組織居民為老人提供服務,一些小型養老機構人員干不了一個月便自行離開[34]。而已有的服務人員往往大部分沒有接受老年服務等相關專業訓練。他們盡管依據經驗能夠解決一些問題,但隨著醫養結合問題深入發展,仍可能面臨“技能恐慌”,難以滿足老年人生理、心理等全方位的健康需要。社區醫療服務人員方面情況則更不理想,一項統計數據顯示,截至2013年底我國社區衛生服務中心的執業醫師僅104116人,且大部分為專科醫生,使得社區老年人常見病難以得到及時有效醫治[35]26。
上述現象反映了服務激勵不足的問題。當前,基層醫療機構成為政府財政撥款單位,人事制度采取“定編定崗不定人、能進能出全員聘”原則。可以想象,如果基層醫護人員的數量受到限制,大力推動醫養結合將帶來工作數量與壓力的雙重增加。基層醫護人員很容易陷入“錢少事多心累”的抱怨中,進而降低工作積極性。如此何談吸引優質醫護人才,何談保證服務專業性與質量。
3.醫養結合政策目標群體分析
從健康管理到健康治理,只有一字之差但理念變遷巨大,在此框架下的政策執行不僅包含了政府、市場與社會三者良性、活躍的協同,更包含了以需要為本、以人為本,以及變被動管制為主動參與。因此對醫養結合政策執行偏差的分析必須重視目標群體的需要與主動參與。從《關于推進醫療衛生與養老服務相結合指導意見的通知》等政策文本中可以看到,當前我國醫養結合政策的目標群體具體包括健康、基本健康、不健康、生活無法自理的四類老年人;其中重點是最后一類,涉及嚴重慢性病老年人、殘疾老年人、患絕癥老年人等等。現實中醫養結合服務對多樣化的目標群體往往考慮不周。一些社區醫養結合機構往往忽視了那些不能完全自理或完全不能自理的老人。這一群體的上門醫療護理服務往往相對較少,基礎設施、服務內容、收費標準等不夠貼合。可以說,社區養老服務多年來存在的既有問題并沒有因為醫療服務的引進與結合得到緩解。此外,現有不同的醫養結合模式對老年人的差異化需要也尚未進行精細化的分析,尤其在與醫療資源配置的關系上,這在一些研究中已有佐證[36]。
目標群體分析的另一個層面是關于服務需要的滿足與目標定位的實現,這里重點考慮的是主動參與性。老年人及其家庭本身對醫養結合的熟悉了解程度如何、接受態度如何、信任程度如何,是他們能否主動參與的重要前提,也是實現醫養結合目標定位的重要因素。一些研究對醫養結合政策的知曉率、滿意度作出了調查:例如成都8個社區的居民知曉率為14.06%,北京2所醫養結合機構周邊社區居民的不知曉率竟超過50%,徐州2所公立醫院的45例患者及 281例照顧者中,有87.12%從未聽說或只是聽說但不了解醫養機構,鎮江2所醫養結合機構的130名老年人中,對服務收費、精神需要滿足的滿意度僅有54.6%和30.0%,濰坊2所醫養結合機構的157名老年人反映休閑娛樂、精神心理方面的服務滿意度最低[37][38][39][40][41]。結合現實觀察與上述數據可以看出,一方面,老年人及其家庭這一目標群體對優質惠民的醫療服務、養老服務有訴求但無渠道,當前基層社會對醫養結合政策的宣傳力度與效果值得反思;另一方面,受限于醫養結合服務的整體發展階段與政策執行過程的不足,政策目標群體對醫養結合的信任程度、滿意程度在政策制定與執行中還沒有得到有效考量。
上述問題可以從政府與社會民眾合作中的信息溝通過程來解讀。政府作為政策制定者與執行者在政策信息上占有優勢,而在具體的目標需要上存在劣勢,相較而言,社會民眾作為服務接受者難以看見政策過程全景,也難以對政策執行進行有效監督,甚至他們自身可能存在過度醫療的需要。政府與民眾之間的信息不對稱表現為政策執行偏差、服務滿意度低下等現象。這些現象不斷進行著再循環,阻礙了醫養結合與健康治理的整體發展進程。
4.醫養結合政策執行環境分析
與健康治理環境類似,醫養結合的政策執行環境包括政府、社會與市場的互動場域。按照本文分析框架,政策執行體系的內部環境與政策執行情境的外部環境具體涉及政策執行的科層結構、政治體制、配套規章制度、基層地方的社會資源等。在政策執行研究中,一般認為科層結構以及配套體制機制的內在張力會導致執行偏差,遵循自上而下的解釋路徑,這一領域產生了“條塊結構”“壓力型體制”“運動式治理”等深入細致且富于本土解釋力的概念[42][43][44]。
首先,在醫養結合政策執行中,條塊結構、壓力型體制、運動式治理的現象同樣存在。醫養結合政策得到中央政府到地方基層的強有力推動,由此給政府帶來了指標與問責的壓力。前面我們已經提到這樣一個涉及多部門協同合作、社會與市場廣泛參與的領域,往往會涉及多個縱橫交錯的節點與連接處。一旦某處的溝通協調不暢,醫養結合政策將呈現很大的碎片化風險。而這時政府往往面臨政策工具選擇上的困惑,陷入“只要治理失效,就制定新政策來回應”的困境,由此阻礙醫養結合目標實現,加速政策執行與健康治理的整體失效。事實上,“上面千條線,下面一根針”形象地描述了基層行政這個重要節點連接處的狀態。當中央政府大力推行某些政策,積極開展評估檢查,甚至攤派指標,“上有政策,下有對策”的現象往往就會出現。因此,從根本上促進國家治理體系與治理能力現代化,深化改革還值得進一步探索。
其次,在中國政治環境中還需要考慮一種特殊的領導形態,即臨時性領導小組。這一組織由地位高的領導人直接協調各個行政部門,為了推動某項重大公共政策而設立,在實踐中發揮著協調溝通、“下情上達”、減少執行摩擦成本、監督政策執行、強有力保證政策效果等作用[42]。在現實生活中,中央農村工作領導小組、中央反腐敗協調小組、就業工作領導小組、疫情防控工作領導小組等等,成為常規治理方式之外的補充。在醫養結合領域,尚沒有中央層面統一的工作領導小組,僅在少數地方有自設的領導小組,對健康治理效果如何還有待檢驗。
最后,在執行具體環境中繞不開資源短缺性的問題。需求無限,資源有限,政策執行實施必然伴隨著人、財、物、信息、技術等經濟、政治與社會資源投入。老年人及其家庭的確有著多樣化的健康養老需要,但也可能陷入過度醫療、過度養老的怪圈。政府、市場、社會也是資源有限,例如當前優質的醫療機構、養老機構,財政補貼、稅收減免、建設用地等等都處于緊缺狀態,是否能普惠地滿足老年人及其家庭基本的醫養結合需要尚且值得探討。而一旦多元主體中一方投入過多或是過少,都有可能帶來合作態勢的失衡,加劇政策執行、乃至整個健康領域的治理難題。
五、結論與建議
在人口老齡化、健康老齡化背景下,醫養結合政策回應了我國養老服務與醫療服務互不銜接、老年人及其家庭健康養老的多樣化需要。然而盡管政府出臺系列政策大力推行,醫養結合的基層執行落實卻出現偏差。這難以實現需要為本的福利政策目標定位,對政府決策有效性、合法性、合理性等也形成考驗,阻礙醫療、養老等重要社會問題的改善推進。在文獻回顧基礎上,本文選擇從政策過程方向出發,由政策執行偏差切入,采用了經典的史密斯政策執行模型,從健康的社會決定因素出發,引出健康治理的理論,進而將政府、社會、市場等多方互動的健康治理框架融合進史密斯政策執行模型,得出了基于健康治理的醫養結合政策執行偏差分析框架。
根據新建構的分析框架,結合現實狀況,本文對醫養結合政策的本身特性、執行主體、目標群體、執行環境進行了批判反思,具體分析了醫養結合政策執行偏差與治理失效的內在機制:政策問題本身的復雜性、政策質量低劣、目標沖突、工具組合不合理、政府部門內部與外部不同組織及人員的利益博弈、老年人口及其家庭的服務需要與滿足情況、科層結構與政治體制的阻礙、法律法規約束與統一領導協調的不足、各方資源的短缺以及政府-社會-市場協同的矛盾等因素,解釋了健康治理框架下醫養結合政策執行偏差失效的過程。
各地實際情況千差萬別,無法放之四海皆準,因此未來更需要進一步的案例實證研究檢驗。而且從健康治理框架切入醫養結合研究仍在少數,具體健康治理過程中的主體互動與結構特征也需要進一步的細致分析。盡管本文存在諸多不足,但結合理論分析框架與國內整體發展現狀,仍可以得出一些值得進一步研究論證的建議:
一是完善醫養結合政策工具組合。平衡需求型、供給型、環境型工具占比,推動政策細節設計更加清晰、統一與適度,尤其是醫養結合服務標準等重要政策。提高醫養結合準入便利與市場開放性。如前所述國內醫養結合政策中部門職權配置、權責邊界、協調機制還缺乏清晰說明,非常需要做出大的調整。
二是妥善處理不同組織及人員的利益沖突。給予明確、充分的利益激勵安排,調動基層組織及人員積極性。提升基層醫、養、護人員的人才質量、業務能力、職業認同、晉升空間、待遇保障。一線服務組織與人員是推動醫養結合深入發展所必須依靠的重要力量,他們的積極性缺乏在前述偏差成因分析中已經得到較多分析,在未來需要從具體可落地的激勵舉措方面進一步探索。
三是減少政策制定的盲目性與目標群體阻礙,倡導“循證決策”。依法履行決策機制程序,充分調研老年人口及其家庭這一目標群體政策需要與滿足情況,在此基礎上制定并執行政策。需健全依法決策機制要求,把公眾參與、專家論證、風險評估、合法性審查、集體討論決定確定為醫養結合的行政決策法定程序,形成有關四類不同老年人口醫養結合服務需要的系統性、科學性評估結果并落實執行。
四是拓寬政策執行的社會支持。加強對醫養結合政策宣傳普及,緩解政府與民眾的信息不對稱,積極獲取醫療機構、養老機構、社會民眾的認同,鼓勵社會與市場力量投資。從長遠來看,醫養結合領域避免不了跨部門合作,既然涉及多方主體,必然需要兼顧平衡不同的利益相關方。在未來需要進一步加強對醫養結合政策的宣傳,通過信息傳遞增強政策認同,從而形成支持友好的醫養結合政策執行環境。
五是確定醫養結合服務的管理主體,探索成立醫養結合工作領導小組。健全規范的執行監督、信息反饋、成效考核體系,促進健康治理體系與治理能力現代化。盡管部分城市已經開始試點領導小組,但醫養結合工作能否進入全國性領導小組議程設置的視野,還取決于醫養結合整體發展進程。不過本質上,這一行動初衷是希望借由領導小組的組織形式促進政策執行的科學性與合作協調的平衡性。因此未來探索其他有效促進健康治理現代化的組織形式也是一種方向。
參考文獻:
[1]陳友華.居家養老及其相關的幾個問題[J].人口學刊,2012(4):51-59.
[2]健康中國行動(2019—2030年)[EB/OL].http:// www.nhc.gov.cn/guihuaxxs/s3585u/201907/e9275 fb95d5b4295be8308415d4cd1b2.shtml,2019-07-15.
[3]陳友華,徐愫.中國老年人口的健康狀況、福利需求與前景[J].人口學刊,2011(2):34-39.
[4]黃佳豪,孟昉.“醫養結合”養老模式的必要性、困境與對策[J].中國衛生政策研究,2014,7(6):63-68.
[5]成秋嫻,馮澤永,馮婧,等.我國發展社區醫養結合的必要性、可行性、困境及建議[J].中國衛生事業管理,2016,33(5):334-336+380.
[6]陳寧.基層社區醫養結合“原子化”:形成機制及破解路徑[J].天津行政學院學報,2019,21(4):52-58.
[7]彭華民.論需要為本的中國社會福利轉型的目標定位[J].南開學報(哲學社會科學版),2010(4):52-60.
[8]陳友華.中國養老制度設計問題與認識反思[J].江蘇行政學院學報,2012(3):59-66.
[9]謝紅.醫養結合相關概念及政策分析[J].中國護理管理,2018,18(5):577-581.
[10]俞修言,馬穎,吳茂榮,等.基于政策工具的我國醫養結合政策內容分析[J].中國衛生政策研究,2017,10(1):41-45.
[11]周國明.寧波市醫養結合養老服務發展政策路徑研究[J].中國農村衛生事業管理,2014,34(11):1316-1319.
[12]安秀芳,孫印峰.芻議“醫養結合”政策執行變形風險與規避[J].老齡科學研究,2016,4(5):29-36.
[13]朱亞鵬.公共政策過程研究:理論與實踐[M].北京:中央編譯出版社,2013.
[14] Thomas B Smith.The policy implementation process[J].Policy Sciences,1973(4):197-209.
[15]鄧大松,徐芳.當前中國社區健康教育的政策執行過程——基于史密斯模型的分析[J].武漢大學學報(哲學社會科學版),2012,65(4):5-12.
[16]吳倩倩,尹文強,馬赫,等.基于史密斯模型的家庭醫生政策執行情況研究[J].中國全科醫學,2018,21(22):2655-2659.
[17]陳皓陽,葛鵬楠,劉易昕,等.我國智慧康養政策執行困境及服務推進策略——基于史密斯模型[J].衛生經濟研究,2020,37(12):40-44.
[18] McGinnis J M,Williams-Russo P,Knickman J R.The case for more active policy attentiontohealthpromotion[J].HealthAffairs,2002(2):78-93.
[19]郭巖,謝錚.用一代人時間彌合差距——健康社會決定因素理論及其國際經驗[J].北京大學學報(醫學版),2009,41(2):125-128.
[20] The UN Commission on Global Governance. Our global neighborhood[M].Oxfordshire:Oxford University Press,1995.
[21]唐賢興,馬婷.中國健康促進中的協同治理:結構、政策與過程[J].社會科學,2019(8):3-15.
[22]劉麗杭.國際社會健康治理的理念與實踐[J].中國衛生政策研究,2015,8(8):69-75.
[23]陸杰華,劉芹.從理念到行動:健康中國戰略的公共治理邏輯分析[J].社會政策研究,2019(4):136-144.
[24]楊立華,黃河.健康治理:健康社會與健康中國建設的新范式[J].公共行政評論,2018,11(6):9-29+209.
[25] Reinhardt U E,Cheng T.The world health report 2000- health systems:improving performance[J].Bulletin of the World Health Organization,2000,78(8):1064.
[26]任潔,王德文.健康治理:頂層設計、政策工具與經驗借鑒[J].天津行政學院學報,2019,21(3):86-95.
[27] Brinkerhoff D W,Bossert J T.Health governance:principal-agent linkages and health system strengthening[J].Health Policy and Planning,2014(6):685-693.
[28]劉澤偉.邁向社會團結與健康治理現代化[N].中國人口報,2021-03-17(3).
[29]肖子華,丁佩佩.醫養結合:“結合什么”與“如何結合”[J].人口與社會,2021(1):28-35.
[30]鄭秉文,孫婕.社會保障制度改革的一個政策工具:“目標定位”[J].中央財經大學學報,2004(8):42-46.
[31]司建平,郭清,王先菊,等.政策工具視角下我國醫養結合政策文本研究[J].中國衛生政策研究,2020,13(6):49-55.
[32]丁煌.公共選擇理論的政策失敗論及其對我國政府管理的啟示[J].南京社會科學,2000(3):44-49.
[33]劉澤偉.定向購買下政府與教育社會組織的委托代理關系分析[J].中國管理信息化,2019,22(3):171-172.
[34]陳友華,吳凱.社區養老服務的規劃與設計——以南京市為例[J].人口學刊,2008(1):42-48.
[35]國家衛生和計劃生育委員會.中國衛生和計劃生育統計年鑒[M].北京:中國協和醫科大學出版社.2014.
[36]王文潔,張拓紅.醫養結合需求與醫療資源配置的關系淺析[J].中國衛生事業管理,2016,33(9):651-653.
[37]吳侃,胡曉,楊展,等.成都市居民對“醫養結合”養老需求分析[J].醫學與哲學(A),2016,37(12):52-54.
[38]肖暢,孫瑞華,劉夢,等.北京市醫養結合定點機構周邊社區老年人對醫養結合的認可度調查[J].醫學與社會,2017,30(2):22-25.
[39]鄧諾,盧建華.經濟因素對醫養結合養老認知及意愿的影響[J].中國老年學雜志,2017,37(11):2821-2823.
[40]王慧,代寶珍,吳秉羲.醫養結合機構養老方式老年人滿意度現狀分析[J].中國公共衛生管理,2017,33(4):444-447.
[41]邱大石,張倩,陳群.“醫養結合”養老機構入住老年人滿意度調查研究[J].中國醫學倫理學,2016,29(5):821-823.
[42]賀東航,孔繁斌.公共政策執行的中國經驗[J].中國社會科學,2011(5):61-79+220-221.
[43]楊雪冬.壓力型體制:一個概念的簡明史[J].社會科學,2012(11):4-12.
[44]唐賢興.政策工具的選擇與政府的社會動員能力——對“運動式治理”的一個解釋[J].學習與探索,2009(3):59-65.
責任編輯:樂之

