心理與體位護理聯合應用于無痛胃鏡檢查患者中的效果研究
施麗娟
武警山東總隊醫院胃鏡室,山東濟南 250014
近年來,隨著人們生活方式的變化與生活水平的改善,消化系統疾病的發生率也隨之攀升[1]。目前,電子胃鏡是診療上消化道疾病的主要技術,但其操作具有侵入性,所以極易導致惡心嘔吐、血壓升高等問題。無痛胃鏡是一種新型的診治手段,相較于傳統胃鏡,其利用麻醉技術可以有效緩解患者的痛苦,縮短檢查時間[2]。然而,多數患者因缺少對無痛胃鏡的了解,普遍存在焦慮、緊張等負性情緒,繼而加重身心應激反應,在一定程度上影響了診療工作的開展效果[3-4]。如何通過有效的護理措施緩解患者對于檢查的不良情緒,減少身心應激反應,保證平穩且安全的度過圍檢查期,已成為護理學者研究與關注的焦點[5]。2019年3月—2020年2月該院對86例行無痛胃鏡的患者應用了心理護理聯合體位護理,收效滿意,有效保障了患者的檢查效果與安全,現報道如下。
1 資料與方法
1.1 一般資料
選取該院行無痛胃鏡檢查的患者172例。入組條件:首次行無痛胃鏡檢查;該研究已取得患者的知情同意權;該研究經醫院倫理委員會批準。排除標準:嚴重心腦血管疾病;賁門堵塞、食道狹窄;麻醉過敏反應;哮喘、腹膜炎、腹腔靜脈瘤;認知功能障礙;哺乳期與妊娠期女性。172例患者以隨機數表法進行分組,其中對照組與研究組各86例。對照組:男45例,女41例;年齡22~68歲,平均(45.6±5.3)歲;體質指數(BMI)為18~25 kg/m2,平均為(21.6±1.2)kg/m2。研究組:男44例,女42例;年齡21~69歲,平均(45.5±5.2)歲;BMI為18~25 kg/m2,平均為(21.0±1.5)kg/m2。在性別、年齡BMI等一般情況比較,對照組與研究組間差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組采取常規護理措施,向患者講解無痛胃鏡檢查的目的、方法與術中注意事項等;密切監測生命體征;指導患者選擇左側臥位,雙腿屈曲,將頭部向前傾斜。研究組在此基礎上應用心理護理聯合體位護理措施,具體方法如下:①心理護理:檢查前,護理人員通過簡單易懂的語言向患者說明不良情緒對于術中應激反應的影響,同時耐心講解胃鏡檢查的流程、麻醉重要性,以及可能發生的不良反應。密切觀察患者的情緒變化,針對其出現的焦慮、緊張等負性情緒進行安撫與疏導,消除對檢查的錯誤認知與疑慮,并列舉實例病例,幫助患者建立起對檢查的信心,提高配合度。此外,鼓勵家屬主動與患者進行溝通、交流,以便轉移注意力,減輕不良心理負擔。②體位護理:指導患者選擇左側臥體位,保證左右肩垂直于床面,屈曲右腿,伸直左腿,右側大腿與軀干角度為90~100°,用右腿勾住左小腿,將墊枕放置在腿下,右臂平置于右髂部,左臂曲肘置于右腋下。需要注意的是,護理期間應向患者講解體位護理的目的,取得患者的信任與理解。
1.3 觀察指標
①對比兩組患者檢查過程中的生命體征指標,包括:心率、血氧飽和度、血壓、呼吸頻率。②對比兩組檢查期間不良反應的發生情況,觀察指標包括:惡心嘔吐、寒顫、嗆咳、躁動等。③自護滿意度調查問卷,評價對兩組護理工作的滿意度。問卷評分范圍為0~100分,包括:護理技術、細節服務、護理主動性、人性化支持、護理效果5個方面。其中90~100分為十分滿意,70~89分為滿意,70分以下為不滿意。總滿意率=(十分滿意例數+滿意例數)/總例數×100.00%。該表信度:Cronbach'sα系數為0.90~0.92;重測信度組內相關系數(ICC)為0.78~0.89。效度:該量表適合患者理解和填寫,代表性好,專家評定內容效度指數(CVI)為0.84。
1.4 統計方法
采用SPSS 20.0統計學軟件進行數據分析,計量資料以(±s)表示,組間差異比較以t檢驗;計數資料以[n(%)]表示,組間差異比較以χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者到院時與檢查過程中的生命體征指標對比
檢查過程中,兩組患者心率、血氧飽和度、血壓、呼吸頻率對比差異無統計學意義(P>0.05)。見表1。
表1 兩組患者到院時與檢查過程中的生命體征指標對比(±s)
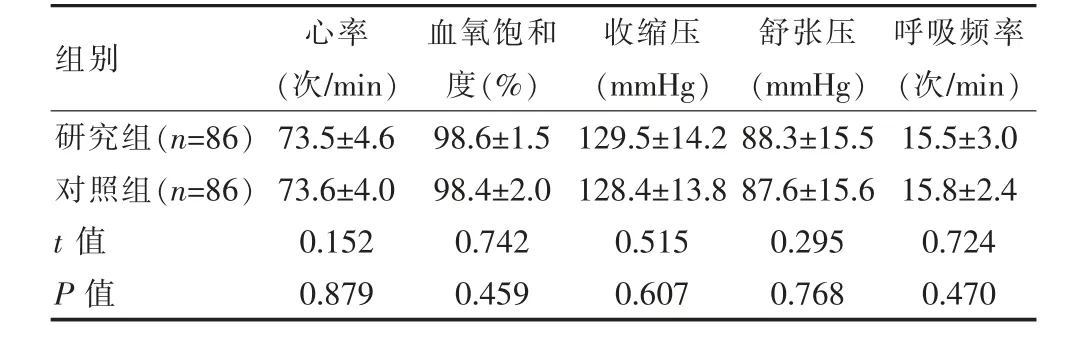
表1 兩組患者到院時與檢查過程中的生命體征指標對比(±s)
組別心率(次/min)血氧飽和度(%)收縮壓(mmHg)舒張壓(mmHg)呼吸頻率(次/min)研究組(n=86)對照組(n=86)t值P值73.5±4.6 73.6±4.0 0.152 0.879 98.6±1.5 98.4±2.0 0.742 0.459 129.5±14.2 128.4±13.8 0.515 0.607 88.3±15.5 87.6±15.6 0.295 0.768 15.5±3.0 15.8±2.4 0.724 0.470
2.2 兩組檢查期間不良反應的發生情況對比
研究組不良反應發生率(1.16%)低于對照組(9.30%),差異有統計學意義(P<0.05)。見表2。
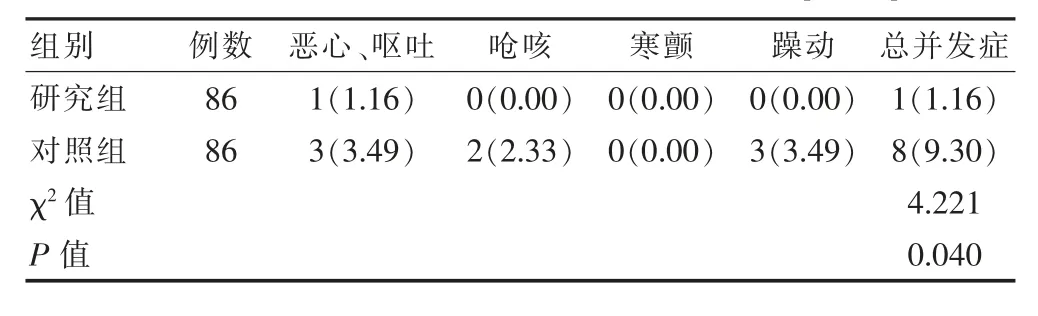
表2 兩組檢查期間不良反應的發生情況對比[n(%)]
2.3 兩組護理滿意率對比
研究組對于護理服務的滿意率為97.67%,高于對照組88.37%,差異有統計學意義(P<0.05)。見表3。
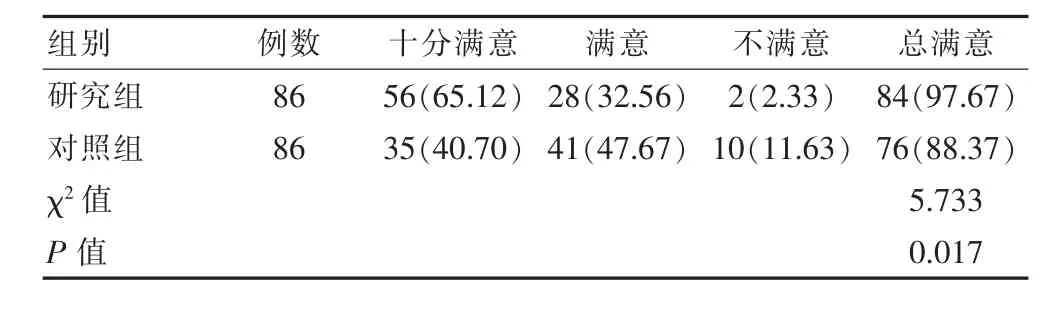
表3 兩組護理滿意率對比[n(%)]
3 討論
電子無痛胃鏡是上消化道疾病的首選診療技術,具有病灶顯示清晰、檢查結果準確、患者痛苦小等優勢[6]。然而,無痛胃鏡仍屬于侵入性操作,加之患者缺少對檢查的認知,易在受檢期間出現緊張、恐懼、焦慮等不良情緒,甚至產生抵觸心理[7-8]。不良情緒不僅可以影響患者對醫療操作的依從性,同時還可以刺激中樞神經系統,誘導大量兒茶酚胺分泌,繼而造成消化系統植物神經狀態的紊亂,減弱患者對于檢查的耐受度,增加不良反應風險[9-12]。心理護理中,護理人員根據患者的心理情況,通過耐心的交流,可以有效糾正其不良情緒,抑制體內兒茶酚胺分泌,緩解身心應激反應,繼而使其在平穩的心理狀態下配合胃鏡診療[13-15]。
有研究發現[16],合理的體位擺放利于無痛胃鏡檢查工作的開展。體位護理中指導患者雙腿分開能夠增強支撐點,右腿屈內使身體重心下移,并增加了身體與床鋪的接觸范圍,預防傾倒風險;左手夾放在右腋下可以增強身體的穩固性,避免麻醉后左手離開床面,繼而影響檢查工作的實施。學者陳金平[17]對54例無痛胃鏡檢查患者應用了心理護理聯合體位護理,結果顯示該組患者檢查期間心率(73.47±4.65)次/min、呼吸頻率(15.39±3.82)次/min、血氧飽和度(98.53±1.27)%與單純體位護理組(74.16±5.03)次/min、(14.68±2.58)次/min、(98.26±1.14)%對比差異無統計學意義(P>0.05),檢查過程中不良反應發生率(3.70%)低于單純體位護理組(16.67%)。該文研究中,研究組患者心率 (73.5±4.6)次/min、血氧飽和度 (98.6±1.5)%、收縮壓(129.5±14.2)mmHg、舒張壓(88.3±15.5)mmHg、呼吸頻率(15.5±3.0)次/min與對照組(73.6±4.0)次/min、(98.4±2.0)%、(128.4±13.8)mmHg、(87.6±15.6)mmHg、(15.8±2.4)次/min對比差異無統計學意義 (P>0.05),但研究組不良反應發生率(1.16%)低于對照組(9.30%)(P<0.05)。可見,無痛胃鏡可以有效減少患者不良反應的發生,而心理護理聯合體位護理則有效提高了無痛胃鏡檢查的安全,確保患者的就醫質量。梁英秀[18]將114例無痛胃鏡檢查患者分為觀察組60例與對照組54例,對照組采取常規護理,觀察組應用體位護理聯合心理干預,結果顯示觀察組對護理工作的滿意率(93.33%)高于對照組(88.89%)。該研究結果與上述結果相近,從護理滿意度來看,研究組對于護理服務的滿意率為97.67%,高于對照組的88.37%(P<0.05)。結果說明,在傳統護理工作的基礎上應用心理與體位護理,可以使護理工作更為細致與全面,且良好的溝通拉近了護患間的距離,進一步提高了護理滿意度。
綜上所述,心理聯合體位護理可以有效保障無痛胃鏡患者的檢查安全,提高護理滿意度,具有顯著的應用效果,適于臨床推廣。

