兩種不同解除約束方案對降低ICU獲得性衰弱發生率的影響研究
宋文靜 李賽 司梅梅 惠彩紅 朱艷飛 王瑩
(天津市第一中心醫院重癥醫學科,天津 300192)
ICU獲得性衰弱(Intensive care unit acquired weakness, ICU-AW)是重癥監護病房(Intensive care unit,ICU)患者的常見并發癥之一,是神經及肌肉功能紊亂導致的肌無力[1]。臨床表現為四肢無力或癱瘓、肌肉萎縮、機械通氣患者脫機困難等[2],有數據[3]顯示重癥監護病房ICU-AW發生率為25%~85%,是ICU常見的并發癥,可導致重癥患者機械通氣時間延長、預后不佳、死亡率增加等[4],同時也影響患者的遠期生活質量[5]。目前,對于ICU-AW的治療臨床上尚無有效的方法[6];因此,相對于后期補救性治療來說,ICU-AW的預防至關重要。目前,尚無系統的ICU-AW致病機制研究,相關文獻[7]報道,高血糖、肢體制動、長期臥床、肌松劑的使用、系統性炎性反應綜合征等是ICU-AW主要的致病因素。為保證患者及管路安全會對ICU患者進行肢體約束,約束后患者處于被動體位,肌肉流失相比于僅僅只是長期臥床的患者速度更快。有研究[8]表明,重癥患者在入科48 h內即開始出現肌力喪失,約束開始后第1周可喪失高達40%肌力;神經肌肉功能及認知障礙在患者轉科后可長期存在[5];因此,盡早解除約束對患者身體功能恢復十分重要。而我國現階段還缺乏ICU患者身體約束的指南和規范,對于縮減約束的研究也較少[9]。本研究根據美國醫療機構評審聯合委員會(Joint commission on accreditation of health care organizations, JCAHO)制定的《約束必要性等級技術評估臨床指南》中提出的 ICU 約束決策輪[10]制定符合我科實際情況的身體約束解除方案,并與我科應用的常規解除約束方案進行對比,評價兩種解除約束方案對ICU氣管插管患者ICU-AW發生率的影響,現報告如下。
1 資料與方法
1.1一般資料 應用便利抽樣法選取2017年12月-2019年12月我院ICU收治的氣管插管約束患者為研究對象。納入標準:(1)知情同意,患者或家屬自愿參加本研究。(2)年齡≥18歲。(3)約束前皮膚完整,無關節功能障礙,末梢循環良好,無水腫等。排除標準:(1)實施約束前已存在ICU-AW。(2)有出血傾向或約束肢體患有皮膚病。(3)約束肢體骨折。(4)有精神類疾病史。脫落標準:實施約束未滿24 h轉出或死亡的患者。本研究共納入196例氣管插管患者,隨機分為觀察組和對照組,其中觀察組98例,男56例,女42例,平均年齡(60.02±8.21)歲;對照組98例,男51例,女47例,平均年齡(61.95±8.18)歲。本研究經醫院倫理委員會審核批準(編號:2020N057KY),研究對象家屬均簽署知情同意書。兩組患者的一般資料比較,差異無統計學意義(P>0.05),見表1。
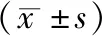
表1 兩組患者一般資料比較
1.2方法
1.2.1實施約束標準 觀察組及對照組的患者均遵醫囑給予合理鎮靜鎮痛;妥善固定引流管。評估患者,肌力≥3級、鎮靜程度評分(Richmond agitation-sedation scale,RASS)≥2分(或RASS評分<2分但依從性差者)、譫妄評分≥4分,脫管評分≥8分,滿足以上條件患者,與醫生溝通,無約束禁忌癥,與家屬溝通后簽署約束知情同意書,開具約束醫囑,向患者解釋約束必要性后實施約束。
1.2.2約束期間護理 約束期間兩組患者給予相同的身體約束護理,實施約束后每2 h松解1次,時間為10~15 min,觀察約束部位皮膚顏色、溫度、末梢循環情況有無異常,使肢體處于功能位,松緊度以能放進1~2橫指為宜,按摩約束部位皮膚,活動約束肢體關節。對于營養失調或皮膚薄弱者,在約束帶內墊棉布或薄棉墊;約束期間發現被約束肢體水腫,給予墊枕抬高患肢,適當縮短評估間隔時間,延長約束松解時間,松解期間按摩約束肢體;約束部位出現皮膚發紅或表皮破損,則更換約束部位,受損皮膚貼水膠體敷料,觀察有無滲液;適當鎮靜鎮痛減少患者的不適;做好患者的心理護理,分散其對管路的關注。
1.2.3解除約束方案
1.2.3.1對照組 給予常規解除約束方案,每2 h評估1次,患者符合肌力≤2級、RASS評分≤-4分、譫妄評分≤3分且脫管評分≤7分4項時,可予以解除約束;符合4項中的2~3項時,視患者配合程度可更改為雙手球拍手套。
1.2.3.2觀察組 由1名科護士長、1名病區護士長、2名ICU專科護士、4名具有5年以上ICU工作經驗且熟悉身體約束護理流程的護理組長組共8人成研究小組,參照JCAHO制定的《約束必要性等級技術評估臨床指南》提出的 ICU 約束決策輪及等級[10]制定解除約束方案,決定解除約束時機,見圖1。每2 h遵循解除約束方案評估患者,共有3種決策:(1)繼續約束:患者煩躁明顯,有拉扯管路或攻擊行為,需持續呼吸機輔助呼吸,生命體征不平穩者繼續約束。(2)選擇替代措施:患者定向力障礙,單純煩躁無拉扯管路或攻擊行為,仍需持續呼吸機輔助呼吸者,給予約束替代措施;患者煩躁有拉扯管路或攻擊行為,但是處于呼吸機脫機狀態,生命體征平穩者給予約束替代措施。替代措施包括提供讓患者抓在手里的物品、使用球拍手套、將橡膠握球填充入手套掌側、心理護理等。(3)解除約束:患者無拉扯管路或攻擊行為,處于呼吸機脫機狀態,生命體征平穩;患者肌力≤2級;患者意識轉為清楚,配合治療;患者意識轉為昏迷;滿足以上條件者即可解除約束。
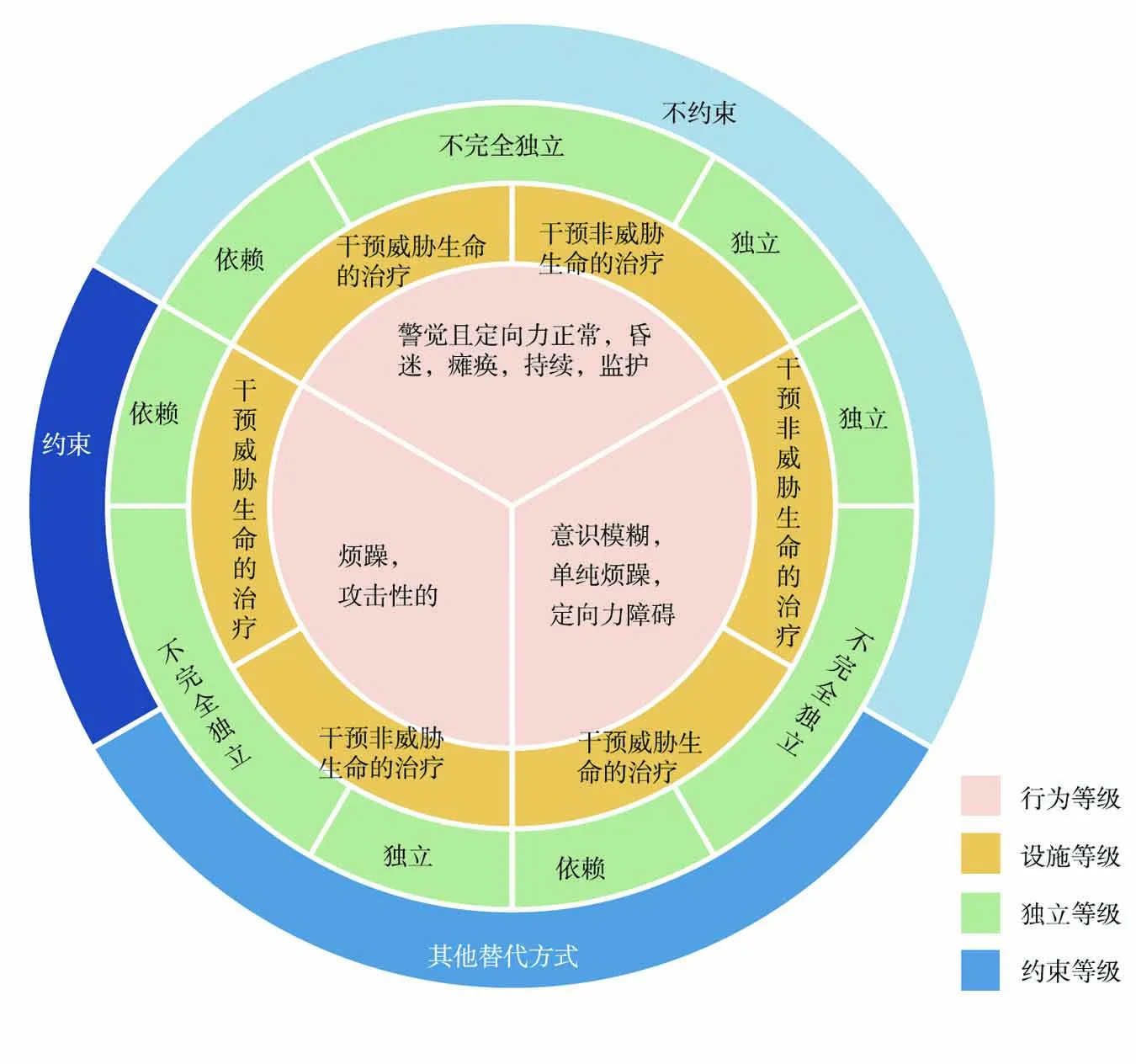
圖1 ICU約束決策輪及等級
兩組解除約束后的患者繼續給予評估,對于有病情或意識發生變化、肌力逐漸恢復等情況者,評估符合約束標準后重新實施約束。
1.3評價指標
1.3.1ICU-AW發生率 醫學研究委員會(Medical research council score, MRC)評分<48分符合條件者診斷為ICU-AW[11-12]。自患者實施約束24 h后每日測試患者雙側6組肌群(包括腕伸展、前臂屈曲、肩外展、足背屈、膝伸展、大腿彎曲[13]),肌力分為0~5級,6組肌群總得分為0~60分,分數越低,肌力越差,60分提示肌力正常,<48分診斷為ICU-AW,記數1次,暫停每日測試;得分≥48分者繼續每日測試1次,至約束解除后24 h為止。若患者解除約束24 h后重新約束,則以第2次約束時間為起點24 h后重新開始測定MRC評分。
1.3.2約束時間 約束時間為開始約束時間至解除約束時間。若患者同時約束多個部位則只記1次,若患者解除約束后重新約束則記錄累計約束時間。球拍手套及其他替代措施不計入約束時間。
1.3.3非計劃性拔管發生率 未經醫務人員同意,患者將留置的導管自行拔出,或其他原因(包括醫務人員操作不當)造成的導管脫出,即非計劃性拔管[14]。非計劃性拔管發生率=同期氣管插管非計劃性拔管例次數/統計周期內ICU患者氣管插管置管總例數 × 100%。
1.3.4身體約束并發癥 包括皮膚破損、瘀紫、水泡、肢體腫脹等。出現一種即記數1次。
1.3.5身體約束率 身體約束率=同期ICU患者身體約束例數/統計周期內ICU住院患者總例數×100%。采取替代措施者不計入約束例數。
2 結果
2.1兩組患者ICU-AW發生率、約束時間及非計劃性拔管發生率比較 見表2。
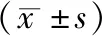
表2 兩組ICU-AW 發生率、平均約束時間及非計劃性拔管發生率比較
2.2兩組患者身體約束并發癥及身體約束率比較 見表3。
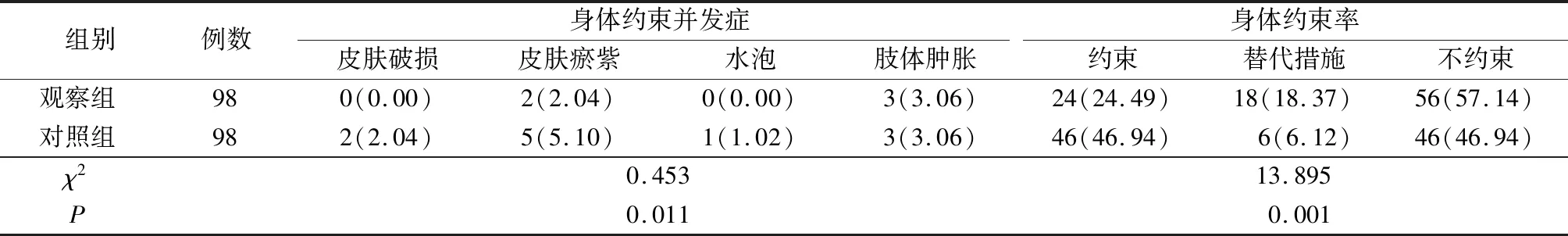
表3 兩組患者身體約束并發癥及身體約束率比較 例(%)
3 討論
3.1應用ICU約束決策輪可縮短約束時長、減少約束并發癥 Hevener等[15]研究發現,使用約束決策輪后ICU患者身體約束率降低了32%。本研究中,觀察組基于ICU約束決策輪及等級制定解除約束方案與常規方案相比,增加了對患者管路重要性的評估,若患者無攻擊行為,無干預威脅生命的管路,即可解除約束。觀察組中處于呼吸機脫機狀態,生命體征平穩,無拉扯管路或攻擊行為的患者即可解除約束。多維度評估患者,可使患者盡早解除約束,縮短約束時長,從而減少因約束引起的并發癥,減少因常規解除約束方案的片面性導致患者的約束延遲解除。且觀察組替代措施的方式種類增加,可根據患者情況選擇其適合的約束替代措施,在保證管路安全的前提下盡可能擴大患者肢體活動范圍,也可在一定程度上減少約束相關的并發癥。
3.2基于ICU約束決策輪及等級制定的解除約束方案不增加非計劃性拔管率 對ICU患者實施身體約束最主要目的為防止非計劃性拔管,而近幾年研究[16-17]顯示,約束患者不僅不能降低非計劃性拔管發生率,反而是增加非計劃性拔管的一個危險因素。有研究[18]表明,實施約束4 h后患者的煩躁風險將成倍增長,增加患者的拔管傾向,而鮮有約束不足4 h即達到解除約束標準的病例,因此不建議對ICU患者進行常規身體約束[19]。另有研究[15]發現,身體約束決策輪的使用可在減少身體約束的同時不增加非計劃拔管的風險。本研究中,應用基于ICU約束決策輪及等級制定的解除約束方案評估患者,有定向力障礙或煩躁有拉扯管路或攻擊行為的患者均給予約束替代措施,患者使用替代措施后手指不能精確抓握但肢體可以在一定范圍內活動,降低患者煩躁程度,在一定程度上避免了由于患者原因導致的非計劃性拔管。此外,護士在使用ICU約束決策輪時需要對患者狀態及管路高危程度進行評估,在進行約束決策的同時全面篩查非計劃性拔管高危患者,提高護士對各種管路的認知及維護意識,從而減少由于護理疏漏原因造成的非計劃性拔管。
3.3基于ICU約束決策輪及等級制定的解除約束方案,可降低ICU-AW發生率 在ICU住院期間的長時間制動是導致ICU-AW的常見病因,長時間制動可能會導致IL-1β、 γ-干擾素水平升高,形成系統性炎性反應環境,導致肌肉組織破壞,使骨骼肌重量減小,肌纖維變細,結締組織增生,造成肌力下降和失用性肌萎縮[1-2]。據數據統計[8],重癥患者第1周肌肉流失量為16%~20%,之后每周高達11%。張娜等[4]研究顯示,早期活動能夠有效預防ICU-AW的發生;本研究應用基于ICU約束決策輪及等級的約束解除方案評估患者可選擇替代約束措施或較早解除約束,縮短制動時間,患者解除約束后有利于其進行主動肢體活動,減緩肌力下降。若患者不符合解除約束標準,盡早采取替代措施也可以使患者肢體可活動范圍變大,例如手中抓握物品或戴球拍手套,可允許患者活動手指手腕及肘部,改善肢端血液循環,增加肌肉力量,減少肌肉組織的流失,從而降低ICU-AW的發生率。與此同時,運動還可防止胰島素抵抗[20],改善活動耐力,從而預防ICU-AW,改善患者轉出ICU后生活質量。
綜上所述,本研究基于JCAHO提出的ICU約束決策輪及等級制定并規范身體約束解除方案應用于臨床,可縮短約束時間,減少身體約束損傷,有利于患者早期活動,減少患者肌肉流失,減緩肌力下降,從而降低ICU-AW的發生率,值得在臨床中推廣。但應用該解除約束方案需對護理人員進行培訓,使其熟練掌握評估方法。由于目前沒有對氣管插管非計劃性拔管的權威評估工具,出于患者安全考慮阻礙了該方案的臨床應用。因此,如何在現有資源的情況下實現最小化身體約束、最大化患者安全,需要進一步探討。

