全麻與腰硬聯(lián)合麻醉在髖關(guān)節(jié)置換術(shù)中的應(yīng)用價值研究
周健


【關(guān)鍵詞】全麻;腰硬聯(lián)合麻醉;髖關(guān)節(jié)置換術(shù);應(yīng)用價值;安全性;術(shù)后疼痛
髖關(guān)節(jié)置換術(shù)在臨床中主要用于治療股骨頭壞死等疾病,近幾年,國家人口老齡化問題加劇,股骨頭壞死等老年骨科疾病的發(fā)病率升高,髖關(guān)節(jié)置換術(shù)在臨床中越來越常見[1]。該手術(shù)是以人工髖關(guān)節(jié)置換病變組織,對疾病的治療效果較好,但手術(shù)創(chuàng)傷較大,加之患者多為老年人,故對于麻醉操作的要求較高,應(yīng)有效減輕患者圍術(shù)期應(yīng)激反應(yīng)及并發(fā)癥[2-4]。目前,臨床常用的兩種麻醉方式為全麻和腰硬聯(lián)合麻醉。基于此,文章比較了全麻與腰硬聯(lián)合麻醉在髖關(guān)節(jié)置換術(shù)中的應(yīng)用價值,并對2017 年4 月至2020 年4 月期間收治的52 例髖關(guān)節(jié)置換術(shù)患者展開了分析,詳細內(nèi)容如下所述。
1 資料與方法
1.1 一般資料 研究對我院的52 例髖關(guān)節(jié)置換術(shù)患者展開了分析,患者于2017 年4 月至2020 年4 月期間入院,單雙號方式對患者分組,全麻處理用于對照組,腰硬聯(lián)合麻醉用于觀察組,每組26 例。觀察組男性16 例、女性10 例,年齡63~89 歲,平均(76.23±2.63) 歲,左側(cè)病變患者11 例、右側(cè)病變患者15 例;對照組男性15 例、女性11 例,年齡62~90歲,平均(76.21±2.47) 歲,左側(cè)病變患者12 例、右側(cè)病變患者14 例。兩組基線資料差異性不顯著(P>0.05)。納入標準:患者均符合髖關(guān)節(jié)置換術(shù)適應(yīng)癥;患者精神意識正常,簽署了研究知情同意書;家屬同于參與;醫(yī)院倫理委員會批準研究。排除標準:抗麻體質(zhì)患者;凝血障礙患者;臟器功能損傷患者;合并糖尿病等基礎(chǔ)性疾病的患者。
1.2 方法 患者均行髖關(guān)節(jié)置換術(shù),其中對照組采取全麻處理,麻醉誘導(dǎo)應(yīng)用咪達唑侖,用量0.8 mg/kg,而后給予維庫溴銨+ 依托咪酯+ 芬太尼靜注,用量分別是0.1 mg/kg、0.3 mg/kg、4ug/kg,肌肉松弛滿意后,實施氣管插管,連接呼吸機機械通氣,術(shù)中使用異氟醚維持麻醉,可適當追加芬太尼、維庫溴銨。術(shù)畢靜注氯諾昔康+ 舒芬太尼,用量分別是10 mg、5 μg。應(yīng)用舒芬太尼靜脈自控鎮(zhèn)痛,濃度1 μg/mL,單次量5 mL,鎖定時間15 min。
觀察組采取腰硬聯(lián)合麻醉,經(jīng)L3~L4 間隙穿刺,應(yīng)用25G 腰穿針,經(jīng)硬膜進入蛛網(wǎng)膜下腔,引出腦積液后,注入0.75% 布比卡因,用量7.5 mg,腰麻針經(jīng)頭端進入硬膜外導(dǎo)管,長度 3 cm 左,麻醉平面在T8 及以下。低血壓患者給予10 mg 麻黃素靜脈注射,低血紅蛋白患者給予紅細胞靜脈輸注,心動過緩者給予阿托品0.3 mg 靜注。術(shù)畢,應(yīng)用布比卡因硬膜外自控鎮(zhèn)痛,濃度0.075%。負荷量8 mL,背景劑量5mL/h,單次量5 mL,鎖定時間15 min。
1.3 觀察指標 ①對比兩組患者麻醉效果,評估標準如下:手術(shù)順利完善,患者術(shù)中無顫動、疼痛等視為優(yōu);患者術(shù)中出現(xiàn)牽拉疼痛,但對手術(shù)不產(chǎn)生影響為視為良;不符合以上標準視為差,優(yōu)良率=( 優(yōu)+ 良)/26×100%。②對比兩組麻醉起效時間、完善時間、術(shù)后蘇醒以及VAS 評分,其中,VAS 評分為疼痛評分,分數(shù)高則表示疼痛強。③統(tǒng)計兩組患者術(shù)后并發(fā)癥。
1.4 統(tǒng)計學分析 數(shù)據(jù)納入SPSS23.0 計算統(tǒng)計學差異,將χ2 和t 值作為計數(shù)資料、計量資料檢驗值,將例(%)、x±s 作為表達方式,P<0.05 視為研究有統(tǒng)計學意義。
2 結(jié)果
2.1 兩組麻醉效果分析 觀察組麻醉優(yōu)良率是96.15%(25例),比對照組的73.08%(19 例) 高,組間差異顯著(P<0.05),詳見表1。
2 . 2 患者手術(shù)指標分析 觀察組麻醉起效時間(24.32±3.42)s,麻醉完善時間(22.87±4.23)s,術(shù)后蘇醒時間(16.73±2.42)min,VAS 評分(2.31±0.48) 分,優(yōu)于對照組(P<0.05),詳見表2。
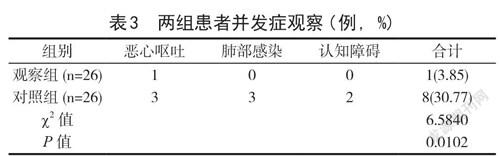
2.3兩組患者并發(fā)癥分析 觀察組術(shù)后并發(fā)癥發(fā)生率顯著比對照組低,數(shù)據(jù)為3.85%,組間差異顯著(P<0.05),詳見表3。
3 討論
髖關(guān)節(jié)置換術(shù)是目前治療股骨頭壞死等關(guān)節(jié)疾病的有效措施,臨床多數(shù)的晚期髖關(guān)節(jié)疾病患者都選擇應(yīng)用髖關(guān)節(jié)置換術(shù)治療,該手術(shù)雖然存在創(chuàng)傷,但能夠盡快的恢復(fù)患者關(guān)節(jié)功能,促使患者盡快回歸社會生活,改善患者的生活質(zhì)量[5]。結(jié)合臨床實際發(fā)現(xiàn),髖關(guān)節(jié)置換術(shù)患者多年邁體虛,對手術(shù)以及麻醉的耐受力較差,軀體比較脆弱,在進行麻醉操作時,必須考慮到患者體質(zhì)特點,提升麻醉的安全性[6]。
老年群體機體功能衰退,部分患者合并有糖尿病、高血壓、高血脂等慢性疾病,手術(shù)的治療難度和并發(fā)癥風險更高,十分容易導(dǎo)致預(yù)后不良[7]。術(shù)前,必須合理選擇麻醉操作,確保麻醉的有效性和安全性。既往研究提示,老年人代謝能力較差,對麻醉藥物的敏感性較高,麻醉后易發(fā)生血流動力學不穩(wěn)定表現(xiàn),術(shù)后蘇醒時間延長,呼吸功能的恢復(fù)速度比較慢,因而在麻醉方式的選擇上,需要考慮到盡可能減少機體影響程度,全面考慮到患者血流動力學指標和血氣指標,務(wù)必要保證手術(shù)成功率,并讓患者盡快蘇醒[8]。
全麻操作下,缺乏最佳劑量標準,需要進行長時間麻醉誘導(dǎo),對手術(shù)進程造成影響。腰硬聯(lián)合麻醉則可以快速達到運動和感覺神經(jīng)阻滯作用,讓患者肌肉處于松弛狀態(tài),即便在清理深部組織的時候,也不宜引起顫動、疼痛等情況[9]。此外,腰硬聯(lián)合麻醉一般能夠在3 min 內(nèi)形成麻醉平面,10~15 min 之間固定麻醉平面,使患者肌肉完全松弛,麻醉過程中不易對血流動力學產(chǎn)生影響,保證了患者術(shù)后體征穩(wěn)定。該麻醉方式的可控性較好,可以及時評估患者狀態(tài),補充劑量。在此次研究中,觀察組麻醉優(yōu)良率是96.15%(25例),比對照組的73.08%(19 例) 高,組間差異顯著(P<0.05)。而且觀察組患者并發(fā)癥較少。在其研究中也指出:腰硬聯(lián)合麻醉用于髖關(guān)節(jié)置換術(shù)的麻醉優(yōu)良率是95%,全麻下是60%,組間差異顯著(P<0.05)。其研究和本研究均認為腰硬聯(lián)合麻醉更加適用于髖關(guān)節(jié)置換術(shù),尤其是對于老年患者而言,更加具有安全性。
值得注意的是,一些患者在實施麻醉后仍會產(chǎn)生疼痛感,降低其手術(shù)配合度,而且年邁患者腰椎退行性改變,穿刺難度較大,必要時,可以聯(lián)合喉罩方式麻醉,以確保麻醉效果。此次研究同時顯示,觀察組,起效和蘇醒時間快,麻醉風險低,患者術(shù)后疼痛較輕,以上均為預(yù)后的有利因素,對于患者恢復(fù)有積極作用。
綜上所述:在髖關(guān)節(jié)置換術(shù)中,腰硬聯(lián)合麻醉的效果顯著的優(yōu)于全麻操作,其優(yōu)勢具體表現(xiàn)為麻醉起效快、蘇醒快、并發(fā)癥少、麻醉效果好、可控性好等,該麻醉方式同時有利于患者預(yù)后,建議在臨床中積極進行推廣。

