改良去骨瓣減壓術治療顱腦損傷對促腎上腺皮質激素和腦鈉肽表達的影響
崔云飛 張亞茹
【摘要】目的:探討改良去骨瓣減壓術治療顱腦損傷對促腎上腺皮質激素和腦鈉肽表達的影響。方法:選取2016年8月至2021年2月在本院診治的顱腦損傷患者112例,采用隨機數字表法,分為兩組,觀察組與對照組各56例。對照組給予傳統去骨瓣減壓術治療,觀察組給予改良去骨瓣減壓術治療,記錄不同時間點患者的促腎上腺皮質激素(corticotropin releasing hormone,CRF)和腦鈉肽(brain natriuretic peptide,BNP)表達變化情況。結果:所有患者都順利完成手術,以對照組為參照,觀察組的術后住院時間、術中出血量、手術時間明顯更少(P<0.05),觀察組術后14 d的肺部感染、顱內感染、切口疝、腦膨出等并發癥發生率明顯更低(P<0.05)。觀察組術后1 d與術后14 d的血清CRF與BNP含量都低于對照組(P<0.05)。觀察組術后1個月與3個月的大腦中動脈收縮期峰值流速、舒張期末流速都高于對照組(P<0.05)。結論:改良去骨瓣減壓術治療顱腦損傷能抑制血清促腎上腺皮質激素和腦鈉肽的表達,促進緩解腦血流狀況,降低并發癥的發生,減少對患者的創傷。
【關鍵詞】改良去骨瓣減壓術;顱腦損傷;促腎上腺皮質激素;腦鈉肽;并發癥
【中圖分類號】R651.1+2 【文獻標識碼】A 【文章編號】2096-5249(2021)08-0214-02
顱腦損傷是頭部受到直接或間接暴力作用,引起顱內血腫、廣泛腦水腫等的危重疾病。該病具有很高的致殘率與死亡率,需要急診治療[1]。手術為該病的主要治療方法,手術原則是清除顱內血腫、失活腦組織及去骨瓣減壓,加速受損細胞的恢復,阻止或減輕神經細胞的損傷。標準大骨瓣開顱術為該病的傳統治療方法,能提高患者的生存率,但是對患者的創傷比較大,有誘發間質性腦水腫、腦穿通畸形等并發癥的風險,不利于降低患者的致殘率。臨床上已經將改良去骨瓣減壓術進行了廣泛的應用,其具有并發癥較少、效果與安全性較高等特點[2]。促腎上腺皮質激素(corticotropin releasing hormone,CRF)是應激反應系統中重要的效應因子,可反映腦功能系統的預后恢復情況。腦鈉肽(brain natriuretic peptide,BNP)具有排鈉、利尿、擴血管等特性,無生物活性,在腦功能障礙中的篩查效果比較好[3]。本文就此展開研究,現總結報道如下。
1 對象與方法
1.1 研究對象
選取2016年8月至2021年2月在本院診治的顱腦損傷患者112例,采用隨機數字表法,分為兩組,觀察組與對照組各56例。具體情況詳見表1。
納入標準:傷后至入院時間≤6 h;符合顱腦損傷的診斷標準;臨床資料完整;預計生存期≧3個月;無手術限制。
排除標準:妊娠與哺乳期患者;嚴重臟器受損的患者,臨床完整資料不能收集者。
1.2 方法
對照組:給予傳統去骨瓣減壓術治療,全身麻醉,消毒鋪巾,標記血腫部位并確定手術部位,雙側減壓,去除約8 cm×6 cm骨瓣,然后給予硬膜外減張縫合。
觀察組:給予改良去骨瓣減壓術治療,全身麻醉,切口選擇發際中線周邊3 cm左右位置,正中打開,患者骨瓣頂部直至顴弓中點組織;部分顴突及蝶骨后側的額骨咬除,充分暴露前顱凹底,保持患者顴弓和骨窗下段平衡,直達乳突組織前端,咬平蝶骨嵴與后端顳骨組織,暴露顱凹底部位。以蝶骨嵴為出發點,剪開硬膜,清除內部殘余壞死組織等,縫合切口。
1.3 觀察指標
(1)術后住院時間、術中出血量、手術時間。
(2)術后14 d出現的肺部感染、顱內感染、切口疝、腦膨出等并發癥情況。
(3)在術后1 d與術后14 d采集患者的靜脈血3~5 ml,以3000轉/min離心10 min,取上層血清。選擇ELISA試劑盒(北京歐蒙生物技術有限公司)檢測血清CRF與BNP表達水平。
(4)在術后1個月與3個月進行顱腦超聲,測定大腦中動脈的舒張期末流速(Vd)、收縮期峰值流速(Vp)等參數。
1.4 統計方法

2 結果
2.1 圍手術指標對比
所有患者都順利完成手術,觀察組的術后住院時間、術中出血量、手術時間明顯更少(P<0.05)。見表2。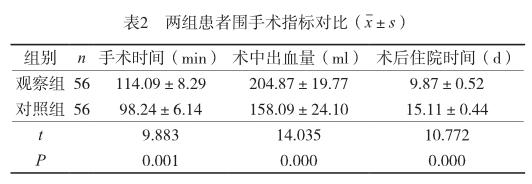
2.2 并發癥情況對比
對照組中發生腦膨出2例,切口疝3例,顱內感染2例,肺部感染1例,并發癥發生率為17.86 %(10/56),觀察組中發生切口疝1例,肺部感染1例,并發癥發生率為3.57 %,組間比較,差異顯著(2/56)(χ2=5.97,P<0.05)。
2.3 血清CRF與BNP含量對比
觀察組術后1 d與術后14 d的血清CRF與BNP含量都低于對照組(P<0.05)。見表3。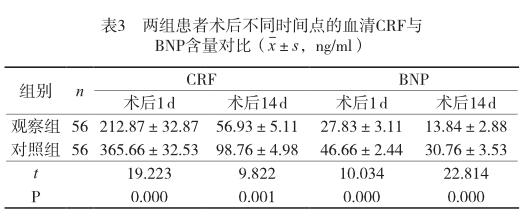
2.5 血流動力學對比
觀察組術后1個月與3個月的大腦中動脈收縮期峰值流速、舒張期末流速都高于對照組(P<0.05)。見表4。
3 討論
當前顱腦損傷發病率上升,年均增長率在5.0 %左右,并且致殘率與殘死率仍停留在一個較高水平。急診手術的目的是保命,需要盡快將血腫盡快清除。常規去大骨瓣減壓術為當前顱腦損傷的常用治療方法,因有助于顱內血腫清除、解除腦疝等。但是在手術中需要過分降壓使腦深部結構移位、牽拉,對患者的創傷比較大。改良去骨瓣減壓術可快速緩解顱內壓,有效修補硬腦膜的縫合,預防急性腦膨,通過修復硬膜下腔的方法,避免繼發性腦水腫加重,可預防腦組織過度膨出等癥狀[4]。本研究顯示,觀察組的術后住院時間、術中出血量、手術時間明顯更少(P<0.05),術后14 d的肺部感染、顱內感染、切口疝、腦膨出等并發癥發生率明顯更低(P<0.05),表明該方法的應用能降低并發癥的發生,減少對患者的創傷。特別是該方法的應用能提高缺血組織氧供,術后可有效降低顱內壓,降低腦疝、腦水腫發生風險[5]。
CRF在正常情況下其以微量形式存在于健康人血清中,在應激性疾病中呈現高表達狀況。BNP在心、肺、腦、脊髓等組織中泛分布,BNP在體內可對抗腎素-血管緊張素-醛固酮系統的縮血管作用,從而使排鈉、排尿、擴血管等作用能夠得到有效促進。有學者研究表明腦梗死患者的BNP水平升高,能對腦梗死的早期診斷及預后提供有價值的信息[6]。本研究顯示觀察組術后1 d與術后14 d的血清CRF與BNP含量都低于對照組,表明改良去骨瓣減壓術的應用能抑制血清CRF與BNP的釋放。主要在于該方法最大限度減少了由于去除大骨瓣后腦組織外疝導致的嵌頓,使得局部受損腦組織繼發性損害能夠避免,能夠保護矢狀竇避免損傷大出血,從而可緩解應激反應。
經顱多普勒超聲檢查是研究顱腦血流動力學的重要技術,具有無創傷、簡單、價廉等特點,也可以間接獲得腦周圍組織的血流動態信息[7-8]。本研究顯示觀察組術后1個月與3個月的大腦中動脈收縮期峰值流速、舒張期末流速都高于對照組(P<0.05)。主要在于改良去骨瓣減壓術可徹底咬平蝶骨嵴,充分暴露中顱凹底,迅速降低顱內壓,通暢了腦脊液循環,從而有利于促進緩解腦血流狀況。不過本研究納入的研究對象樣本數量比較少,且沒有設置其他對照組,沒有進行長期隨訪,將做進一步深入分析。
綜上所述,改良去骨瓣減壓術治療顱腦損傷能抑制血清促腎上腺皮質激素和腦鈉肽的表達,促進緩解腦血流狀況,降低并發癥的發生,減少對患者的創傷。
參考文獻
[1]??李少陽,牟朝暉,陳敏江,等.去骨瓣減壓術聯合同側腦室外引流術治療重型創傷性腦損傷的療效[J].中華創傷雜志,2019,35(3):221-226.
[2]??王炳富,張汝鋒,吳敏.改良去大骨瓣減壓術治療大面積腦梗死患者的臨床效果[J].醫療裝備,2019,32(7):82-83.
[3]??曾凡鋒.不同減壓方式對大骨瓣減壓術治療重型顱腦損傷患者預后的影響[J].中國現代醫生,2019,57(23):56-58.
[4]??譚鳳奇.改良去骨瓣減壓術與標準去骨瓣減壓術治療重度顱腦損傷的臨床研究[J].臨床醫藥文獻電子雜志,2018,5(24):49-50.
[5]??劉琦,田少斌,陳勁松.雙側去骨瓣減壓術治療32例急性顱腦損傷患者的臨床療效[J].中國臨床研究,2018,31(4):514-517.
[6]??張永兵.去骨瓣減壓手術治療大面積腦梗死的療效及影響手術效果的相關因素分析[J].神經損傷與功能重建,2018,13(12):658-659.
[7]??袁方,趙鳳華,高巖升.改良去骨瓣減壓術治療重型顱腦損傷的臨床效果[J].臨床醫學,2018,38(1):5-7.
[8]??曾炯棠,傅煌武,廖海燕.改良去骨瓣減壓術治療顱腦損傷患者的臨床效果[J].醫療裝備,?2019,32(1):113-114.

