超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯用于危重患者下肢手術的鎮痛價值研究
張振忠,肉克亞古麗·艾尼,蘇娟
(新疆醫科大學第七附屬醫院 麻醉科,新疆 烏魯木齊 830000)
0 引言
外科手術主要用于對糖尿病足、下肢靜脈曲張以及下肢動脈硬化閉塞癥等疾病患者的治療,在手術期間對患者實施正確的麻醉處理可以對患者手術有效性以及安全性進一步提升[1]。然而以往的研究發現,危重患者因為身體情況較差、手術和麻醉耐受性也比較低,如何保證該類患者的手術麻醉效果逐漸成為了眾多臨床麻醉醫生必須要思考的問題之一。本文正是基于此,選擇在我院進行了下肢手術的80例危重患者作為對象,對超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯用于危重患者下肢手術的鎮痛價值進行全面的研究。
1 資料與方法
1.1 一般資料。本次研究選擇分析了2019年10月至2021年2月在新疆醫科大學第七附屬醫院進行了下肢手術的80例危重患者,采取雙盲法分組措施將患者分成對照組(n=40)和觀察組(n=40)。對照組中男21例,女19例,年齡55~71歲,平均(67.59±4.92)歲。觀察組中男22例,女18例,年齡52~76歲,平均(65.41±3.27)歲。兩組之中患者基礎資料經對比分析后差異無統計學意義(P>0.05),具備較高的可比性。
1.2 方法。對照組患者實施神經刺激儀定位腰叢-坐骨神經阻滯措施,在患者手術之前讓其禁食8 h,對患者實施常規性的血流動力學以及心率情況檢查,手術之前半小時對患者進行適量舒芬太尼以及咪達唑侖的靜脈注射,給予患者氧氣支持。患者麻醉藥物選擇0.45%羅哌卡因以及1%利多卡因混合50 mL生理鹽水進行稀釋,患者每次按壓需要增加使用1 mL,患者鎖定時長為15 min。患者手術期間如果發生血壓升高情況必須提高其麻醉效果,如果依舊沒有穩定控制患者血壓必須對患者使用100 ug/kg烏拉第爾。將神經刺激儀頻率調整為1 Hz,電流設置為1 mA,選擇患者脊柱棘突與髂嵴最高連線交點,于患者阻滯一側向外4.5 cm位置實施腰叢穿刺,在患者髂后上棘及股骨大轉子連線中點垂線位置,也就是患者的骶裂孔和大轉子連線交點處對患者采取坐骨神經穿刺,當電流從1 mA降低至0.3 mA之后依舊存在肌群收縮情況則需要對患者進行再次給藥麻醉。觀察組患者實施超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯措施,對患者穿刺行徑進行實時觀察,降低電流值至0.3 mA之后依舊存在肌群顫動情況則說明靠近患者腰叢-坐骨神經,此時可以繼續沿著調整穿刺方向進而對周邊神經支配肌群反應進行探測,同時實施超聲對患者麻藥注射以及擴散過程進行觀察,及時調整麻藥擴散方向,讓向外周神經周圍擴散進而全面包裹患者神經。
1.3 觀察指標。對比兩個組別患者神經阻滯效果以及不良反應出現情況。患者神經阻滯效果主要有阻滯起效時間、鎮痛時間、阻滯完成時間以及肌力評分四個方面。使用肌力評分標準對患者肌張力情況進行評價,具體包括有患者上下肢抬起、抬高、移動和下床情況,滿分為100分,患者分數越高說明其肌力越大。患者不良反應主要包括有嘔吐、腰痛、神經損傷、面色潮紅以及低血糖。
1.4 統計學處理。本項研究數據分析軟件為SPSS 22.0 統計學軟件,計數資料采取%表達,χ2檢驗,計量資料采取(±s)表達,t檢驗,P<0.05說明差異有統計學意義。
2 結果
2.1 組別患者神經阻滯效果對比。對照組患者的阻滯起效時間、阻滯完成時間均高于觀察組,其鎮痛時間以及肌力評分則低于觀察組,差異有統計學意義(P<0.05),詳細數據如表1。
表1 組別患者神經阻滯效果對比(±s)

表1 組別患者神經阻滯效果對比(±s)
組別 例數 阻滯起效時間(min)阻滯完成時間(min)鎮痛時間(min) 肌力評分對照組 40 10.81±1.24 18.66±2.09 658.31±42.68 61.22±4.03觀察組 40 7.06±0.62 9.46±1.32 735.68±39.12 78.21±3.54 t - 17.107 23.539 8.452 20.032 P - 0.001 0.001 0.001 0.001
2.2 兩組患者不良反應出現情況對比。對照組患者不良反應出現率相對高于觀察組,差異無統計學意義(P>0.05),詳細數據如表2。
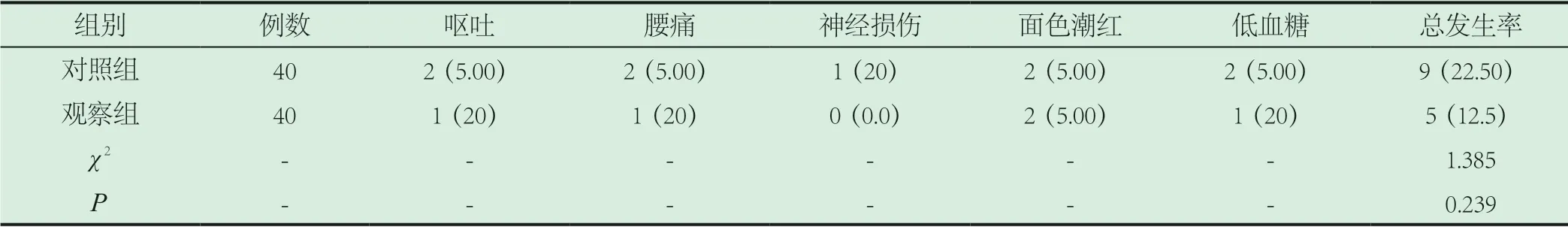
表2 兩組患者不良反應出現情況對比[n(%)]
3 討論
以往研究發現,危重患者的具體特點為高齡、機體內重要臟器儲備功能缺乏、合并主要系統慢性疾病等等,在對該類患者實施外科手術治療期間患者圍術期機體失代償情況出現概率較高[2]。此外,危重患者手術期間以及麻醉藥物耐受性均比較低,對于麻醉處理工作的要求也更加嚴格[3]。當前,臨床中對危重患者實施下肢手術期間的所采取的麻醉原則為對患者全身阻滯器官影響程度低、麻醉效果好、手術后身體恢復快等等,現階段,患者首選的麻醉方式為腰叢-坐骨神經阻滯麻醉[4]。研究發現,腰叢-坐骨神經阻滯可以在取得較好下肢麻醉效果期間,降低對患者機體循環系統以及呼吸系統的影響,相對于以往所采取的傳統化椎管內麻醉方式而言,患者的出血率較低,特別適用于ASA評級較高的單側下肢手術患者[5]。然而在實施腰叢-坐骨神經阻滯操作期間對于患者下肢外周神經解剖結構位置要求較為嚴格,存在比較大的技術難度,一旦發生偏差將會對患者神經功能造成較大影響,此外,如果出現定位不準的情況也會影響到患者的麻醉效果[6]。外周神經刺激儀是近些年來臨床當中使用較為廣泛的一種設備,采取神經刺激儀實施腰叢坐骨神經阻滯定位操作雖然定位準確性比較高,但是因為個體之間客觀存在的個體差異性,且操作期間無法實施監測以及調整患者進針和給藥情況,使得部分危重患者采取該方式的麻醉以及定位效果平平。超聲是目前一種具有無創性、高重復性以及無痛的影像學檢查技術,將超聲和神經刺激儀聯合使用能夠對患者腰叢-坐骨神經阻滯定位準確性進行保證,同時還可以采取實時監測的方式對患者麻藥注射情況進行觀察,保證其均勻擴散。在本次研究之中,選擇分析了80例危重患者,采取雙盲法分組措施將患者分成了對照組(n=40)和觀察組(n=40),對比兩組鐘患者的阻滯效果以及不良反應出現率之后發現,對照組患者的阻滯起效時間、阻滯完成時間均高于觀察組,其鎮痛時間以及肌力評分則低于觀察組,組別間數據對比具備意義(P<0.05)。對照組患者不良反應出現率相對高于觀察組,但兩組間數據對比不具備統計學意義(P>0.05)。由此可見,超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯用于危重患者下肢手術的鎮痛價值比較高,可在保證患者麻醉效果的基礎上,提升定位準確度以及安全性。
綜上所述,對危重患者實施下肢手術時對其實施超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯方式具有較為確切的臨床價值,可對術中患者生命體征平穩性進行維持,起效時間短,鎮痛效果久,具有相對較高的安全性。

