ERAS理念下的圍術期系統化管理對顱內腦膜瘤患者術后恢復情況及近期預后的影響
楊會婷,趙彬芳,王 樑,曹婭妮
(空軍軍醫大學唐都醫院神經外科,陜西 西安 710032)
腦膜瘤為神經外科常見腫瘤之一,占顱內腫瘤的15%~18%,主要分為非典型腦膜瘤、良性腦膜瘤、惡性腦膜瘤,多以良性為主,手術切除為目前較為理想治療手段[1]。因顱腦手術風險較高,加之圍術期身心狀態對手術效果、術后康復具有直接影響,故臨床對顱內腦膜瘤圍術期護理具有更高要求。加速康復外科(enhanced recovery after surgery,ERAS)理念是通過多學科技術的合理應用,減輕患者圍術期身心應激,加快術后康復進程,已有研究將其用于顱內腫瘤患者,在促進患者康復方面具有推動作用[2-3]。圍術期系統化管理通過對患者進行綜合評估,制定針對性圍術期護理干預方案,以人文關懷為核心,向患者提供全程、全方位護理服務[4]。薄宏英[5]研究證實,圍術期系統化管理可提高顱腦外傷患者護理質量。為促進顱內腦膜瘤患者術后恢復,改善其預后,本研究嘗試對顱內腦膜瘤患者實施ERAS理念下的圍術期系統化管理,以期為腦膜瘤患者圍術期護理提供相關參考。分析報告如下。
1 資料與方法
1.1一般資料 收集2018年8月—2020年8月我院顱內腦膜瘤患者113例的臨床資料進行回顧性隊列研究,根據護理方案不同分為對照組56例和觀察組57例。2組患者性別、年齡、體重、文化水平、婚姻狀況、原發部位差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組一般資料比較
1.2納入標準和排除標準 納入標準:①經頭顱CT或MRI確診為腦膜瘤;②手術切除順利、術中無明顯意外事件發生;③肝腎功能正常、營養狀態良好;④知情本研究并簽署同意書。排除標準:①既往有腦出血、腦梗死等其他腦部疾病者;②術前合并情緒障礙性疾病或精神分裂癥等精神病者;③處于妊娠或哺乳期;④認知功能異常或智力低下者;⑤合并重度顱內感染等其他嚴重疾病者;⑥術后出現大出血等嚴重并發癥者;⑦嚴重視聽障礙影響問卷正確作答者;⑧參加過類似研究方案者。
1.3護理方法 2組均行腦膜瘤手術切除術,對照組采取常規護理,觀察組基于常規護理采取ERAS理念下的圍術期系統化管理,步驟見表2。

表2 2組護理方法
1.4觀察指標
1.4.1比較2組術后恢復情況、近期預后、并發癥發生情況、護理滿意度 ①術后恢復情況:包括監護室停留時間、住院時間、首次下床活動時間、首次排便時間;②近期預后:采用卡氏功能狀態量表(Karnofsky performance scale,KPS)評估患者近期(術后1個月、2個月、3個月)預后,KPS量表分值范圍0~100分,得分越高,提示術后功能狀態及預后越好[6]。③并發癥:包括切口感染、顱內血腫、癲癇、深靜脈血栓;④采用醫院自制滿意度調查表評估患者護理滿意度,調查表內容包括護理人員服務態度、專業技能、溝通技巧、解決問題能力。滿分100分,>90分為優,80~90分為良,60~79分為中,<60分為差,總滿意度=(優+良+中)例數/總例數×100%。
1.4.2比較2組護理前后創傷后應激障礙、應對方式 ①采用創傷后應激障礙自評量表(post-traum atic stressdisorder self-rating scale,PTSD-SS)評估創傷后應激障礙,該量表由對創傷性事件的主觀評定(1條)、回避癥狀(8條)、反復重現體驗(7條)、社會功能受損(2條)、警覺性增高(6條)5個維度組成,共24個條目,各條目分值范圍1~5分,得分越高,代表應激障礙越重[7]。②采用醫學應對方式問卷(medical coping style questionnaires,MCMQ)評估患者應對方式,該量表由面對(8條)、回避(7條)、屈服(5條)3個分量表組成,共20個條目,各條目分值范圍1~4分,其中面對評分越高、回避屈服分值越低表示應對方式越積極。各分量表Cronbach′s α系數為0.84~0.90[8]。
1.5統計學方法 應用SPSS 22.0統計軟件分析數據。計量資料比較采用獨立樣本的t檢驗、配對t檢驗和重復測量的方差分析,計數資料比較采用χ2檢驗,等級資料比較采用秩和檢驗。P<0.05為差異有統計學意義。
2 結 果
2.12組術后恢復情況比較 觀察組監護室停留時間、住院時間、首次下床活動時間、首次排便時間均短于對照組,差異有統計學意義(P<0.05),見表3。
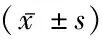
表3 2組術后恢復情況比較
2.22組近期預后比較 觀察組追蹤管理至術后3個月,失訪0例;對照組常規隨訪至術后3個月,失訪2例。2組KPS評分均呈逐漸升高趨勢,觀察組KPS評分高于對照組,組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05)。見表4。
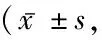
表4 2組近期預后比較
2.32組并發癥發生情況及護理滿意度比較 觀察組并發癥發生率低于對照組,護理滿意度高于對照組,差異有統計學意義(P<0.05),見表5。
2.42組創傷后應激障礙比較 干預前,2組PTSD-SS量表5個維度評分差異無統計學意義(P>0.05);干預后,2組PTSD-SS量表5個維度評分均低于干預前,觀察組PTSD-SS量表5個維度評分均低于對照組,差異有統計學意義(P<0.05),見表6。

表5 2組并發癥及護理滿意度比較
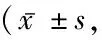
表6 2組創傷后應激障礙比較
2.52組應對方式比較 干預前,2組面對、回避、屈服評分差異無統計學意義(P>0.05);干預后,2組面對評分高于干預前,回避、屈服評分低于干預前,觀察組面對評分高于對照組,回避、屈服評分低于對照組,差異有統計學意義(P<0.05),見表7。
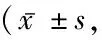
表7 2組應對方式比較
3 討 論
腦膜瘤起源于腦膜及腦膜間隙衍生物,腦膜瘤切除術為其主要治療方式,臨床實踐過程中發現,部分患者因對腫瘤疾病具有恐懼心理,加之擔心術中副損傷造成感知覺運動障礙等常伴有不同程度心理應激,可能對手術順利實施、術后康復造成不同程度影響[9-10]。且相關研究指出[11-12],腦膜瘤圍術期患者術后若發生發熱、白細胞異常增多,可造成手術切口感染,影響預后。故加強腦膜瘤患者圍術期護理顯得尤為重要。
ERAS理念下的圍術期系統化管理,以循證醫學為依據,優化圍術期護理模式,將多個領域新觀念、新技術同圍術期康復促進方法有效結合,產生協同作用,相互聯系又相互推動,充分落實“以人為本”的醫療體制改革方針,加強對患者的身心干預,促進患者恢復健康[13-14]。本研究將ERAS理念下的圍術期系統化管理應用于腦膜瘤患者,發現其術后監護室停留時間、住院時間、首次下床活動時間、首次排便時間均較常規護理明顯縮短。原因在于:①常規護理術前24 h禁食,術前12 h禁水,長時間空腹可能造成低血糖及術后胰島素抵抗現象,而ERAS理念下的圍術期系統化管理,于術前22∶00及手術當天6∶00給予患者1 500 mL 10%葡萄糖口服液,可為患者提供足夠能量,避免發生上述生理應激反應,為患者術后康復創造良好條件;②常規護理術后禁食12 h,本研究于術后6 h鼓勵患者適當攝入流質食物,因機體在進食時狀態為有力量、有頻率的,故可產生胃腸道刺激,促進術后胃腸道功能恢復;③常規護理術后根據患者自身意愿進行下床活動,但多數患者因術后疼痛或術后護理知識缺乏不敢下床活動;本研究根據患者術后疼痛情況,針對性給予鎮痛處理,同時循序漸進指導患者開展早期活動,可促進機體血液循環,進而加快患者康復進程。
術后并發癥、KPS評分為評價顱內腫瘤患者預后質量重要指標[15-16]。本研究結果顯示,觀察組并發癥發生率低于對照組,術后1個月、2個月、3個月觀察組KPS評分高于對照組(P<0.05),表明ERAS理念下的圍術期系統化管理可降低腦膜瘤患者并發癥發生率,進一步保證患者預后質量。以循證醫學為依據,發現腦膜瘤術后常見并發癥包括切口感染、顱內血腫、癲癇、深靜脈血栓等,故在此基礎上開展并發癥防治護理,積極預防相關并發癥發生。而常規護理并未對腦膜瘤術后并發癥形成完善的護理計劃,存在圍術期并發癥防治護理不到位,故并發癥發生率較高,進而影響預后。研究表明,術前采取回避方式應對,雖可在一定程度上保護心態平穩,但持久回避常對疾病抱有消極情緒,消極情緒作為中介可影響患者軀體癥狀,同時造成患者圍術期護理過程中消極配合[17-19]。本研究于術前干預過程中,介紹既往本科室中正反面案例,并邀請積極樂觀患者現身說法分享自身經驗、體會,可給予患者榜樣量,調動患者主觀能動性,有助于患者建立手術信心,促使患者勇敢面對疾病[20];劉曉[21]研究認為,顱腦損傷可能對恐懼調節神經回路造成直接傷害,增加創傷后應激障礙發生風險。本研究于術后開展心理干預,給予患者曼陀羅繪畫療法,可幫助患者整合意識與無意識的沖突,減少心理紊亂,實現內心秩序,修復及預防內心分裂,促進患者領悟生命意義,進而解決患者創傷后應激障礙問題。此外,觀察組護理滿意度高于對照組,可見,上述護理方案可提高患者護理滿意度。
綜上所述,ERAS理念下的圍術期系統化管理是隨著護理學不斷發展完善而出現的一種護理模式,其對顱內腦膜瘤患者圍術期護理更為科學、細致,能夠有效減少患者圍術期并發癥,促進圍術期各項康復指標恢復,改善患者近期預后。但該護理干預方式對患者遠期預后的影響,還有待長程隨訪展開及相關數據獲得,可在后續研究中進一步探究。

