萬古霉素臨床使用患者不合理用藥的相關因素分析
鄭敏純
(惠東縣人民醫院,廣東惠東 516000)
文章對我院萬古霉素臨床不合理用藥因素進行分析,進一步規范臨床合理應用萬古霉素提供依據,現報告如下。
1 資料與方法
1.1 一般資料:隨機抽取我院2018 年1 月至2019年12 月應用萬古霉素患者總計156 例,納入標準:①納入對象均應用過萬古霉素;②同意參與本次研究,并自愿簽訂知情同意書;③臨床一般資料齊全者;④本次研究經我院倫理委員會批準。排除標準:①合并應用其他抗生素患者;②存在影響研究結果其他疾病。其中男85 例,女71 例,年齡45~74 歲,平均(62.5±4.4)歲,藥物應用時間3~8d,平均(5.4±1.1)d。
1.2 方法:依據衛生部頒布《抗菌藥物臨床應用指導原則(2015 版)》38 號文、《抗菌藥物臨床應用管理辦法》、《萬古霉素/去甲萬古霉素病歷點評指南(試行)》以及相關用藥指南及文獻,結合臨床醫院實際情況制定《醫院頑固霉素合理用藥評價標準》。并對各個科室隨機抽查,評估藥物應用情況,包括適應癥、溶酶和滴注時間、用法用量、療程、給藥途徑、用藥與臨床診斷情況。合理用藥標準:適應證:耐甲氧西林金黃色葡萄球菌及其他敏感細菌所引起感染,如敗血癥、感染性心內膜炎、骨髓炎、關節炎、肺炎及膿胸等。預防用藥:高耐甲氧西林金黃色葡萄球菌感染病區預防用藥。溶酶和滴注時間:0.9%氯化鈉注射液或5%葡萄糖注射液,藥物稀釋濃度<0.5%,滴注時間>1h。用法用量:靜脈、口服及劑量符合相關規定。療程:臨床癥狀及實驗室指標正常72h。有效:治愈或病情好轉。
2 結果
萬古霉素用藥情況分析:156 例萬古霉素患者用藥分析上,不合理情況主要為以下幾類:適應癥、溶酶和滴注時間、用法用量、療程、不合理聯合用藥以及用藥與臨床診斷情況,詳見表1。
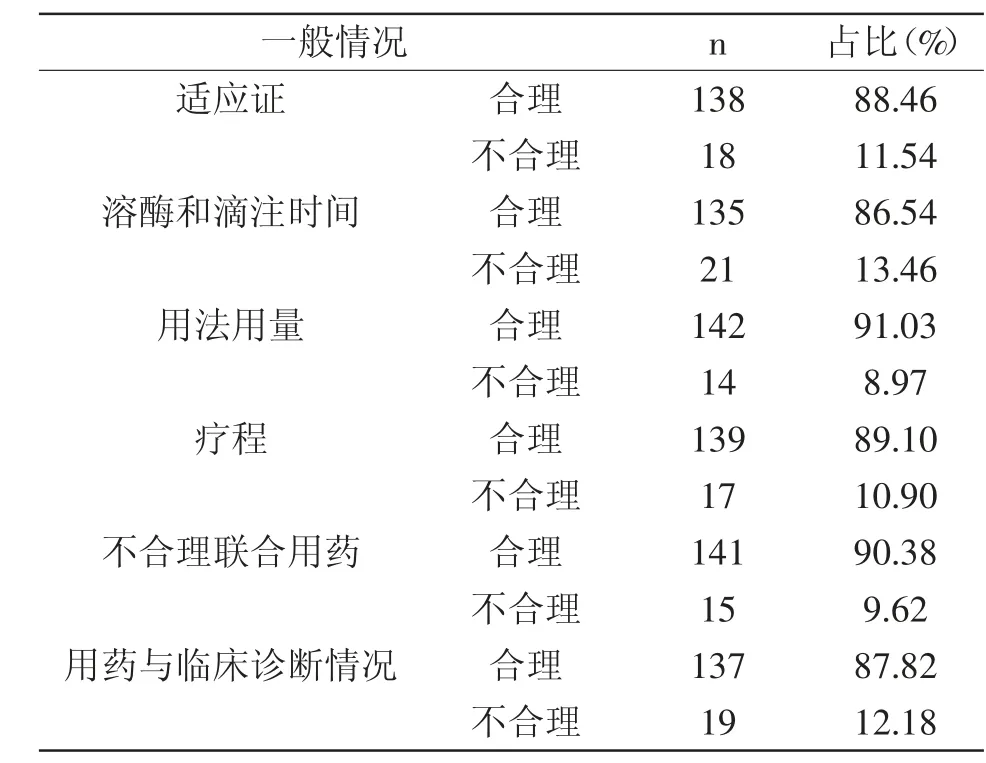
表1 萬古霉素用藥情況分析
3 討論
萬古霉素作為時間依賴型抗菌藥物,其療效與藥物濃度維持在最小抑菌濃度持續時間相關,當血藥濃度過高,不但不會增加藥物療效,甚至會加重毒副反應[1-2]。當藥物進入機體后,藥物基本不代謝,約有90%藥物是以原型形式經腎臟排出,其半衰期與腎功能關系密切,若在機體內蓄積會誘發腎功能損傷[3]。萬古霉素作為一類抗菌藥物,其臨床應用劑量、適應癥、醫師判斷及溶劑、滴注時間等均會對藥物作用情況及不良反應發生情況造成影響。為此,分析萬古霉素應用不合理因素,并予以相應干預措施,可完善臨床用藥,降低并發癥發生率。
文章研究結果得出,對收入156 例萬古霉素應用患者中,不合理用藥情況主要見于以下幾類情況:①適應證:對萬古霉素應用過程中,抗感染有明確適應癥及藥敏支持,對萬古霉素應用上,遵循《2009 IDSA 萬古霉素治療指南》及“萬古霉素個體化給藥指引”;②溶酶和滴注時間:部分醫師開具萬古霉素過程中,未注意到藥物存在溶解度、溶媒量問題,部分患者在輸注萬古霉素配置藥物濃度為1%,超過說明書中大于0.5%濃度要求,臨床輸注期間合并藥物濃度偏高情況,患者輸注過程中存在疼痛,甚至會增加不良反應發生率,若未注意到輸注速度,甚至會合并紅人綜合征等不良反應;③用法用量:同一藥物在劑型下其分布范圍及吸收速率存在差異性,因此,若選擇給藥途徑不當會改變藥物原有作用強度、起效時間以及藥物維持時間等。當不恰當劑型藥物應用,會增加一定副作用[4];④療程:部分醫師在用藥期間,未依據患者病情狀況合理調整用藥時間,當藥物應用時間增加情況下,耐藥菌及感染發生率顯著增加[5];⑤不合理聯合用藥:目前臨床聯合用藥處方增多且復雜化,成為多數疾病種類用藥原則之一,依據藥物不同藥效學、藥動學特點,對藥物進行恰當配伍用藥,可有效降低拮抗作用;⑥用藥與臨床診斷情況:臨床會合并漏診及誤診情況,醫師診斷錯誤會出現不合理用藥[6]。
針對上述情況,如何合理予以干預措施,降低不合理用藥情況發生成為目前解決重要措施。要求醫院對萬古霉素應用期間,加強對醫務人員專業知識培訓及教育,規范臨床醫師用藥情況[5]。并強化臨床藥師參與臨床合理用藥,落實處方點評,并加強不合理用藥干預。臨床較多資料顯示,當臨床藥師參與合理用藥后,可加強對患者用藥教育、干預,并參與抗菌藥物管理上,顯著提升臨床合理用藥水平,降低臨床用藥風險性及不合理用藥情況發生[6]。
綜上所述,院內萬古霉素臨床應用上存在一定不合理現象,通過行政管理措施干預下,能提高院內對萬古霉素用藥合理性,保障臨床用藥安全性。

