處方前置審核防范醫保拒付的實踐與效果分析
□ 張夙 ZHANG Su 胡傳文 HU Chuan-wen 葛琳 GE Lin 邵燕飛 SHAO Yan-fei 楊秀麗 YANG Xiu-li 黃萍 HUANG Ping 朱立明 ZHU Li-ming 朱佳英 ZHU Jia-ying
我國公立醫院目前多采用實時醫保結算,醫保局會定期審核醫院的醫保費用及病案信息,依據醫保政策規定,對發現的各種醫療違規收費、超出基本醫療保險基金支付范圍的相關費用不予支付,即“醫保拒付”[1],給醫院運行帶來了不必要的麻煩。某綜合性醫院2013—2015年拒付費用占醫保申報費用的4.85%[2];某腫瘤專科醫院2017年醫保拒付金額241.7萬元,平均每月達到20萬元左右[3]。規范醫保基金使用,減少醫保拒付金額已經成為國內公立醫院管理的重中之重。
面對醫保拒付,國內公立醫院也采取了醫保政策宣教、行政處罰、HIS系統醫保政策提醒等多種應對舉措[4-6],這些措施的核心在于減少診療過程中醫保政策執行者(醫生、護士)的醫保違規行為,但如果缺乏有效的監督和違規行為攔截,醫保拒付仍難避免,因此,監督診療過程,在最終費用結算前攔截醫保違規行為就顯得尤為重要。2020年3月,我院建立了醫保前置審核中心,通過前置審核干預模式監督住院患者用藥過程、攔截醫保違規用藥,降低我院醫保拒付金額。
醫保拒付現狀與存在的問題
1.現狀。為改善醫保拒付情況,我院已采取多種措施提高醫護人員醫保認知水平,但醫保拒付情況依然嚴峻,2020年1—2月醫保拒付條目共計6631條,合計金額171.5萬元,其中涉及藥品的醫保拒付金額占比89.5%(表1)。與文獻報道一致[2,7-8]。
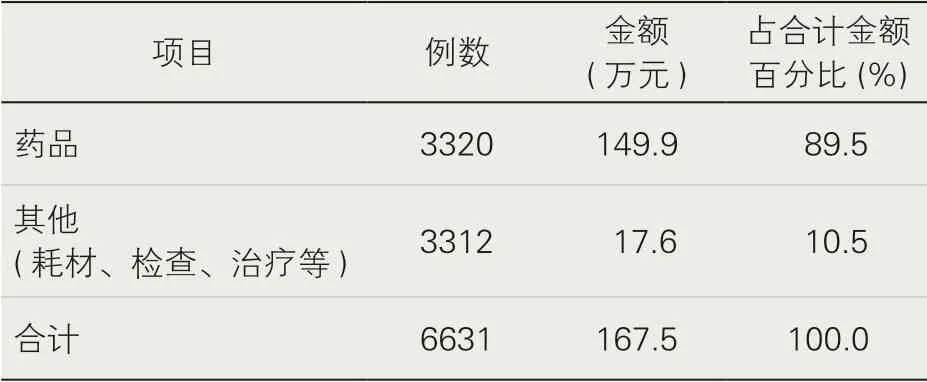
表1 2020年1-2月醫保拒付情況
進一步分析我院2020年1—2月涉及藥品的醫保拒付條目,發現違反醫保限定適應癥、違反階梯用藥原則是造成醫保藥品扣費的主要原因,見表2。
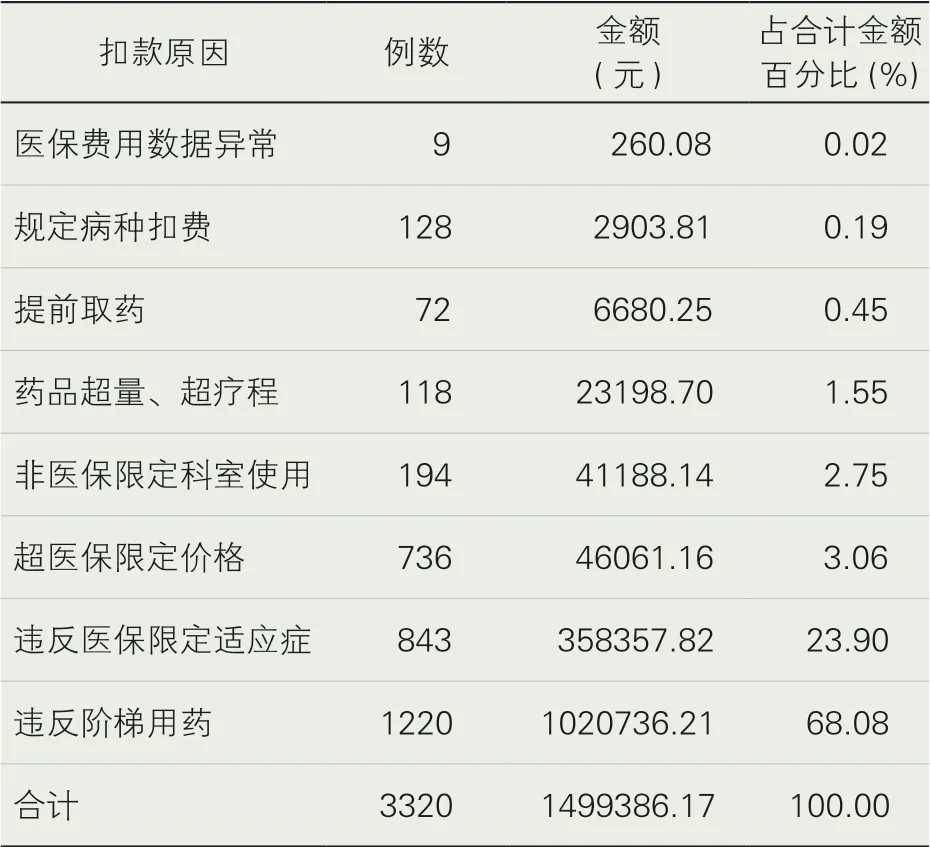
表2 2020年1-2月藥品拒付情況
2.存在問題。匯總產生醫保拒付的臨床科室意見,發現主要問題如下:臨床實時掌握醫保政策難度大:①醫保政策與藥品說明書、指南存在出入。醫保適應癥一般較藥品說明書及指南推薦意見嚴格。如果醫生在診療過程中只參照藥品指南和說明書,可能導致部分處方違反醫保政策。②醫保政策不斷更新。臨床科室缺少實時查詢最新醫保政策的途 徑,常產生醫保扣款后才知曉醫保政策變化的情形。臨床病歷書寫不符合醫保政策要求:醫保中心計算機過濾醫保費用和病歷完成初步審核,臨床醫生如未在病歷中明確用藥原因、重點指征總結歸納,可能會被醫保中心計算機判定為不合 格。
改進措施
針對上述現狀及問題,通過多部門聯合協作,成立“醫保前置審核中心”,約束我院醫保用藥診療過程,降低醫保拒付金額。
1.醫保前置審核中心構建。2020年3月我院藥學部、醫保辦公室、醫務部、信息科等多部門共同協作,成立“醫保前置審核中心”,監督診療過程醫保用藥行為,在醫保費用結算前發現并攔截醫保違規用藥。我院已廣泛普及診間結算,門診診療過程持續時間短,缺乏醫保處方前置審核時間,因此我院醫保前置審核中心主要干預住院患者醫保處方。
1.1人員構成。臨床藥師干預診療過程,為患者減少治療成本、提高治療效果已獲得廣泛證據支持[8-9]。醫保費用作為治療費用的一種特殊形式,以臨床藥師為審核主體進行醫保用藥審核具有可行性。醫保辦公室具體負責醫保政策解讀及審核藥師培訓;醫務部分管行政干預;信息科信息支持。
1.2 HIS系統信息支撐。①HIS系統搭建前置審核中心工作站,可實現一鍵搜索使用某藥品的住院患者病例信息。顯著縮短搜索所需處方的時間,提升審核效率。②HIS系統底層藥品規則基礎上添加醫保藥品的特殊邏輯,包括:限制部分醫保藥品的療程(例:醫保患者每次住院限制人腦利鈉肽注射液療程≤3天);部分高值醫保藥品審核批準后使用(例:醫生開具奧拉帕利醫保處方,需提供證據經由審核中心批準后使用)。
2.醫保前置審核干預模式
2.1醫保藥品重點監測名單。我院2020年1—2月首次醫保拒付條目中共涉及1626種藥品,扣款金額排序前10名藥品(瑞戈非尼、索拉非尼、舒尼替尼、利伐沙班、人腦利鈉肽、左西孟旦、沙庫巴曲纈沙坦、安羅替尼、帕妥珠單抗和托珠單抗)占所有藥品違規扣費金額27.01%,說明醫保用藥前置審核工作應從扣款金額排序靠前的藥品開始。經由藥學部和醫保辦公室討論,將扣款金額排序靠前的藥品列入“醫保藥品重點監測名單”,簡稱“名單”。
2.2名單內藥品醫保政策培訓。醫保辦公室定期分析國家和地方醫保政策,出具名單內藥品前置審核點評細則,組織審核藥師知識培訓和模擬點評。考核成功后,審核藥師才具備前置審核資格。
2.3前置審核工作流程。審核藥師依據審核點評細則,對包含名單內藥品的住院醫保處方進行審核。如果發現醫保違規用藥情況,通過“釘釘”和電話多種方式反饋至處方醫生,并監督處方修改情況,見圖1。
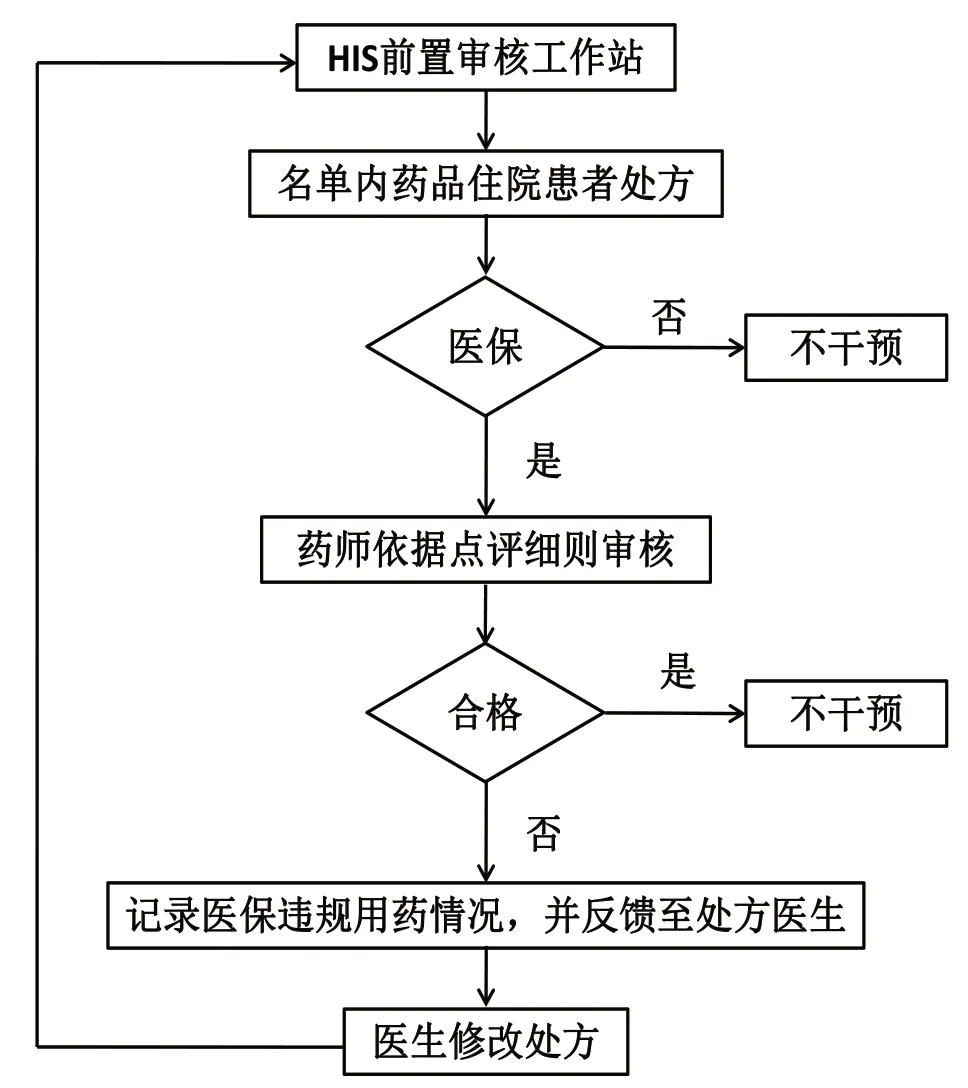
圖1 醫保藥品前置審核工作流程圖
2.4前置審核結果分析及處理。(1)藥學部定期分析各地醫保中心傳回的醫保拒付條目,對藥品扣款金額排序;與醫保辦公室討論,更新醫保藥品重點監測名單。(2)審核藥師定期比較“醫保違規用藥情況登記表”與醫保拒付條目,同醫保辦公室共同完善前置點評細則。(3)審核藥師定期分析“醫保違規用藥情況登記表”,針對不同科室擬定不同的醫保政策宣傳單,聯合醫保辦公室進行針對性地醫保政策宣傳。以利伐沙班為例,其醫保適應癥為華法林治療控制不良或出血高危的非瓣膜性房顫、深靜脈血栓、肺栓塞患者,不同醫保適應癥政策要求不同。心內科利伐沙班宣傳內容側重于非瓣膜性房顫的具體政策要求,包括:既往華法林使用不良記錄,或出血高危的房顫患者(Has-bled評分≥3分);骨科、血管外科等側重于深靜脈血栓的政策要求,包括:是否存在下肢關節置換術,深靜脈血栓的診斷及影像學支持等。通過針對性地醫保政策宣傳,可以幫助醫生在龐雜的醫保政策要求中,迅速找到自身實際所需的,降低處方醫生對藥品醫保政策的掌握難度。(4)審核藥師定期分析“醫保違規用藥情況登記表”和醫保拒付條目,統計多次、反復出現醫保違規用藥情況的醫療組及處方醫生信息,交由醫務部行政手段干預。
成效
1.前置審核成果。2020年3—12月前置審核中心對“重點監測名單”內藥品進行干預,審核2807例病歷,攔截醫保違規用藥677例,累計為我院減少1589771.73元首次醫保拒付金額,結果見表3。
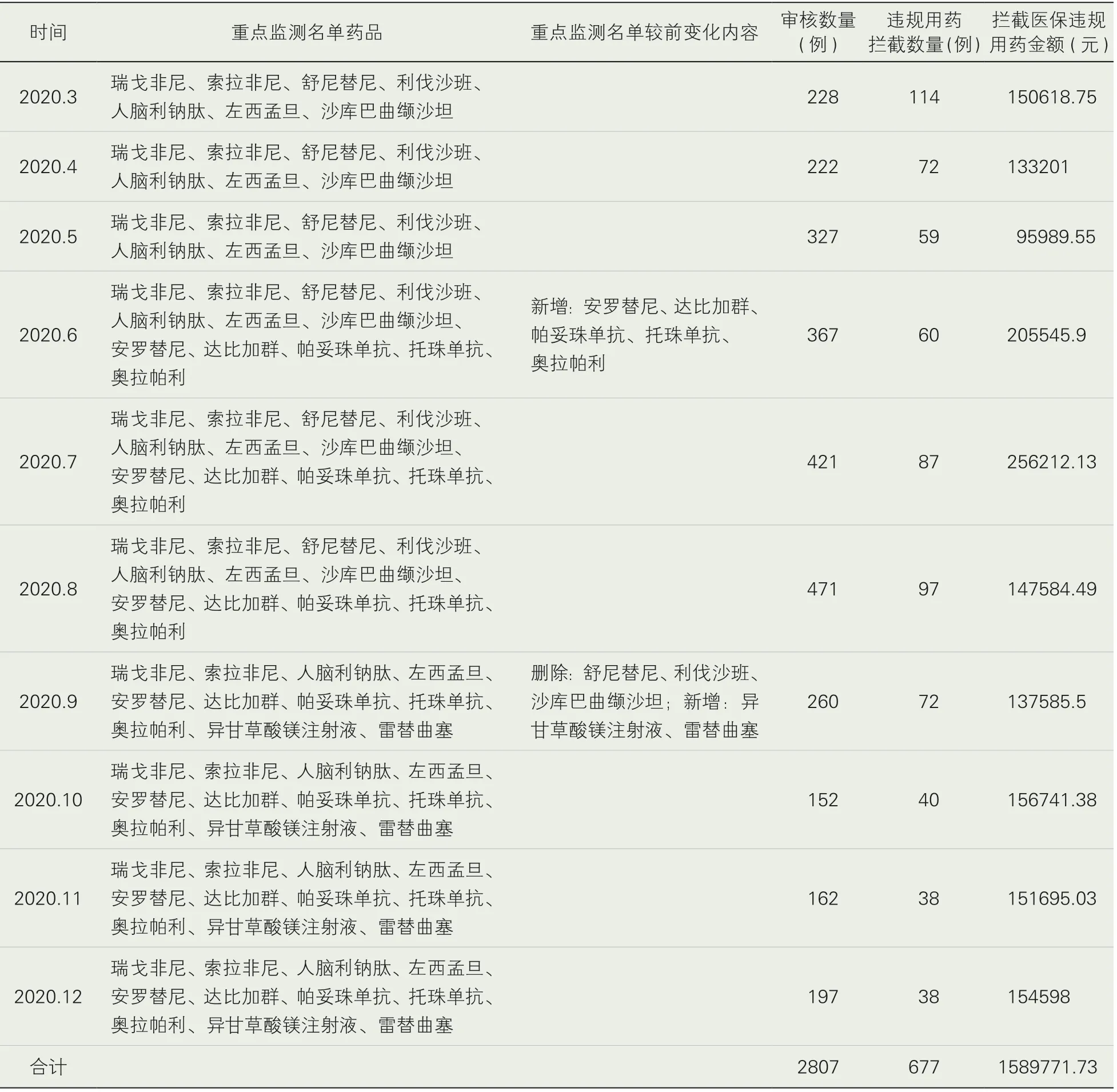
表3 2020年3-12月醫保藥品前置審核情況
2.醫保處方不合格率下降。2020年6月和2020年9月因“重點監測名單”調整,當月醫保處方不合格率提高,隨著前置審核中心干預,醫保處方不合格率隨之下降,結果見圖2。
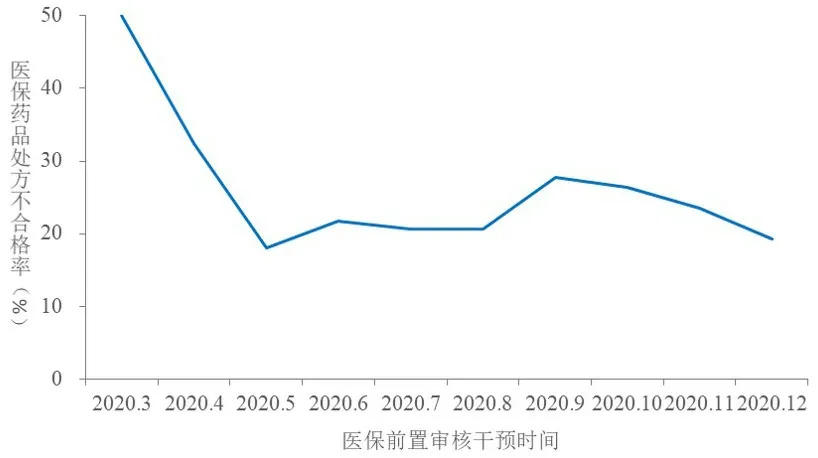
圖2 醫院醫保藥品處方不合格率
醫保拒付給公立醫院帶來了較重的經濟負擔,也是社保基金資源的一種顯著浪費。隨著我國人口老齡化進程加快、醫保基金日趨緊張,維持醫保基金的可持續發展至關重要。筆者通過分析所在醫院醫保拒付現狀及問題,使用前置審核模式,監督診療過程醫保用藥情況、發現并攔截醫保違規用藥,補充了國內公立醫院現有措施的短板,具有顯著科學意義。
“醫保前置審核中心”2020年3—12月攔截醫保違規用藥677例,為我院減少1589771.73元首次醫保拒付金額;降低醫保處方不合格率。醫保用藥前置審核模式能夠降低公立醫院醫保拒付金額,具有顯著經濟意義。
綜上所述,醫保用藥前置審核干預模式給國內公立醫院解決醫保拒付提供了一種新的思路,具有顯著科學和經濟意義,值得廣泛推廣應用。

