細胞免疫功能在急性淋巴細胞白血病患兒初診中的臨床意義研究
孔 慧,儲金華,項 云,都鵬飛
(安徽醫科大學第二附屬醫院兒科,安徽 合肥 230601)
兒童急性淋巴細胞白血病(cALL)是影響兒童健康的主要腫瘤性疾病之一,約占15歲以下人群所有癌癥的25%,嚴重威脅著兒童的生命安全[1]。過去10年,臨床對治療方案和康復護理進行了優化和改進,使cALL的治愈率超過了80%[2-3]。然而,約15%~25%的患兒在康復后仍會復發,導致治療失敗,這是cALL患者死亡的主要原因[4-5]。cALL是一種影響淋巴系血細胞的癌癥,其特征表現為未成熟淋巴細胞數量急劇增加,骨髓增殖能力提高并產生大量的白血病細胞,骨髓細胞造血能力大幅降低或完全喪失,導致血液細胞補充到外周血的量減少,血液中攜氧能力、凝血能力、免疫功能降低。在這一過程中,某些炎性細胞因子如白細胞介素、腫瘤壞死因子等與cALL免疫狀態的改變有關,可能參與了疾病的發生、發展[6]。細胞免疫在抗腫瘤免疫和機體免疫調節中扮演了重要作用。因此,為探索初診cALL細胞免疫功能的臨床意義,本研究對細胞免疫功能的初診cALL及正常體檢兒童臨床資料進行研究,分析初診cALL的細胞免疫功能是否與疾病危險度有聯系,為今后臨床診療提供基礎依據。
1 資料與方法
1.1資料
1.1.1一般資料 收集2018年8月至2020年8月入住本院兒童血液病科的82例新發初次就診cALL(cALL組)的臨床、實驗室資料,以及2016年8月至2020年8月的28例正常兒童(對照組)的體檢資料。cALL組平均就診月齡為(64.10±46.12)個月,對照組平均體檢月齡為(118.68±31.17)月,2組就診月齡比較差異有統計學意義(t=6.065,P<0.05)。2組性別比例方面,差異無統計學意義(P>0.05)。cALL納入標準:符合細胞形態學、免疫分型、遺傳學及分子生物學診斷標準的cALL,入組年齡小于或等于18歲。排除標準:患有成熟B急性淋巴細胞白血病、混合表型的急性白血病、免疫缺陷性疾病、第二腫瘤,非初治的cALL。依據危險度劃分標準將cALL組,分為低危、中危和高危組(本研究高危組病例較少,根據方案調整為低危和中高危2組),化療方案采用中國cALL多中心治療研究方案[7]。
1.1.2危險度分組標準 低危組:必要條件(急性B淋巴細胞白血病滿足以下條件之一)(1)日齡大于或等于365 d,但小于或等于9.9歲,且白細胞計數(WBC)小于50×109/L;(2)染色體大于或等于50,DNA指數大于或等于1.16;(3)TEL-AML1融合基因型。排除標準:中樞白血病3期/睪丸白血病、t(1:19)t(9:22),MALL、染色體小于44、iAMP21;第19天微小殘留病灶(MRD)≥1%。中危組:(1)Ph+ALL;(2)T-ALL;(3)MLLr,年齡大于或等于6個月,WBC<300×109/L;(4)染色體小于44;(5)其他所有不符合低危和高危組的ALL。高危組:第46天MRD≥1%;MLLr-ALL,年齡小于6個月,且WBC大于或等于300×109/L。
1.2方法
1.2.1細胞免疫功能檢測 cALL組初次診療和對照組體檢時分別采集相應的外周靜脈血2 mL,經肝素鈉管抗凝后,采用直接熒光標記細胞膜表面各抗原,通過流式細胞儀(Beckman-Coulter公司,臨床應用型流式細胞儀FC500)檢測不同免疫細胞比例,包括輔助T淋巴細胞(CD3+CD4+T細胞)、細胞毒性T淋巴細胞(CD3+CD8+T細胞)、CD4+/CD8、B淋巴細胞(CD19+CD20)、自然殺傷(NK)細胞(CD3-CD16+CD56)、調節性T細胞(Treg細胞,CD4+CD25+CD127low)和活化效應T細胞(Tef細胞,CD4+CD25+CD127hi),Treg/Tef。

2 結 果
2.1cALL組與對照組免疫功能比較 cALL組NK細胞百分比和Tef細胞百分比顯著低于對照組,Treg細胞百分比和Treg/Tef高于對照組,差異均有統計學意義(P<0.05),見表1。

表1 2組免疫功能比較
2.2cALL組初診時細胞免疫功能與WBC、血紅蛋白(Hb)及血小板計數(Plt)的相關性分析 cALL組CD4+T細胞百分比、CD8+T細胞百分比、Tef細胞百分比與WBC均呈負相關,差異均有統計學意義(P<0.05)。其中,CD4+T細胞百分比與WBC為中度相關,其余2項為低度相關。CD4+T細胞百分比與Hb呈低度負相關,差異有統計學意義(P<0.05)。B細胞百分比與Plt呈低度負相關,Tef細胞百分比與Plt呈低度正相關,差異均有統計學意義(P<0.05),見表2。
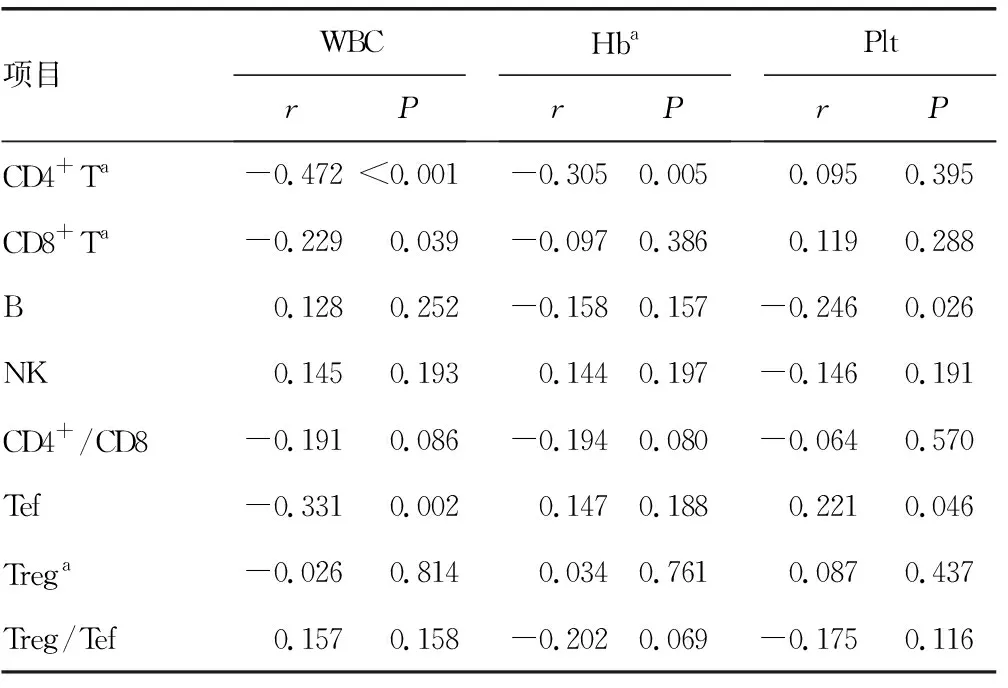
表2 cALL組初診時免疫功能與WBC、Hb及Plt的相關性分析
2.3cALL組危險度與初診指標的回歸分析 低危組24例,中高危組58例。低危組男11例,中高危組男33例。回歸賦值:低危組=1,中高危組=2;男=1,女=2。單因素logistic回歸分析顯示,初診CD4+T細胞百分比、CD4/CD8和Hb均與危險度評估有影響。將單因素分析有意義的變量納入多因素回歸模型,經性別校正,結果顯示,初診CD4+T細胞百分比是危險度評估的影響因素,具體為:初診時CD4+T細胞百分比每升高一個單位,危險度評估為中高危的可能性就會降低0.903倍,見表3。

表3 危險度評估與初診指標的二元logistic回歸分析
3 討 論
為探討cALL初診免疫功能的臨床意義,本研究收集2018年8月至2020年8月入住本院兒童血液病科的82例新發、初次就診cALL,以及2016年8月至2020年8月28例健康兒童的臨床、實驗室資料。細胞免疫功能是一項特殊意義的檢測,若非考慮免疫功能紊亂或缺陷者,一般不作為常規檢查項目,加之費用昂貴,可能導致2組免疫功能指標的檢測及年齡出現一定差異。但2組性別比例比較差異無統計學意義(P>0.05),具有可比性。在正常人體內,淋巴細胞數量有一定的比例,相互協調地維持免疫應答的動態平衡,共同參與機體的免疫調節,若出現免疫紊亂,往往預示著不好的結局出現。
本研究中,與對照組比較,cALL組有明顯的免疫紊亂,Treg百分比增高,NK細胞及Tef百分比顯著降低,說明Treg細胞在血液系統腫瘤患者中的表達水平增高,參與了血液腫瘤的發生,進一步提示了Treg細胞作為免疫抑制性細胞,在血液系統惡性腫瘤的發生、發展中起到了重要作用[8-10]。本研究中,NK細胞及Tef百分比顯著降低。NK細胞無MHC限制,具有廣譜的抗腫瘤、抗感染、免疫調節等作用,是機體免疫監視的主要成分,在機體的抗腫瘤免疫監視中起第一道防線作用。NK細胞水平明顯低于對照組,對于腫瘤的殺傷作用減低,促進了腫瘤的發生[11];而效應T細胞主要通過分泌細胞因子和表達膜表面分子發揮免疫效應功能,如活化巨噬細胞,介導遲發型超敏反應,誘導活化B細胞產生調理性抗體,所以Tef的降低直接影響了機體對腫瘤細胞產生免疫效應,降低了機體對白血病細胞的消除能力,使白血病細胞數量持續增長[12-14]。這些結果反映細胞免疫功能中的NK、Tef、Treg細胞可能參與了cALL的發生,但發生的機制仍需進一步研究。
白血病是造血干細胞異常增生引起的惡性疾病,其起病可表現為高白細胞血癥,或低白細胞血癥,不同程度的貧血及血小板變化,臨床并未發現患兒起病時其外周血表現的規律性。有文獻報道,細胞免疫功能紊亂參與了Plt及貧血水平的變化[15-16]。本研究將WBC、Hb、血小板與初診時細胞免疫功能進行了相關性分析,結果顯示,CD4+T細胞百分比、CD8+T細胞百分比及Tef細胞百分比與WBC呈負相關,差異均有統計學意義(P<0.05)。CD4+T細胞百分比與Hb呈負相關,B細胞百分比與Plt呈負相關,Tef細胞百分比與Plt呈正相關,差異均有統計學意義(P<0.05)。盡管其相關性均為中、低度相關,但這一結果也反映了初診時細胞免疫功能與血常規三系變化存在一定聯系。由此可見,細胞免疫功能不僅參與了cALL的發生,還影響了外周血三系變化的特點。WBC的高低是危險度劃分的標準之一,故細胞免疫功能可能也影響了危險度的劃分。本研究通過對初診時各項指標和危險度評估進行回歸分析,發現CD4+T細胞百分比是危險度評估的影響因素,CD4+T細胞百分比越高,危險度越低。對于初次發病的患兒,可以將其作為危險度評估的參考指標之一。
綜上所述,初診時細胞免疫功能不僅與cALL發生有關,同時還可作為cALL患者危險度評估的評價指標。初診cALL檢測細胞免疫功能水平可為疾病輔助性診斷、危險度劃分提供一定的理論依據,具有重要的臨床意義。

