經皮微創椎弓根螺釘內固定治療胸腰椎骨折的臨床效果觀察
艾尼·米吉提,吳新軍,艾買提江·蘇來滿,劉世忠,牟 洪
胸腰椎骨折是臨床較為常見的脊柱骨折類型,主要是由于胸腰椎遭受跌倒、墜落、車禍等暴力而導致[1]。胸腰椎骨折常引起神經功能損傷,少數患者還會并發其他臟器損傷,如治療不及時或治療不當,可對患者生活造成嚴重的影響[2]。胸腰椎骨折在臨床上多采用手術治療,其中傳統開放椎弓根螺釘內固定是主要治療方法,能對患者的胸腰椎結構進行矯正,但該方法的創傷大、出血量多、手術時間長,術后易導致肌肉萎縮纖維化、疼痛時間長,不利于患者恢復,甚至引起螺釘松動、斷裂等嚴重并發癥[3]。近年來隨著微創技術不斷發展,經皮微創椎弓根螺釘內固定在臨床上廣泛應用,不僅保留了開放手術的優勢,而且減小了對椎體后部組織結構的破壞,還具有操作方便、創傷小、出血量少、術后恢復快等優點。因此,本研究對經皮微創椎弓根螺釘內固定與開放椎弓根螺釘內固定治療胸腰椎骨折的臨床效果進行比較,現報告如下。
1 資料與方法
1.1納入與排除標準 ①納入標準:符合胸腰椎骨折的臨床診斷標準[4],經X線及CT檢查明確診斷;均為單節段骨折;骨折發生10 d以內;臨床資料完整;患者及家屬均對本研究知情并同意。②排除標準:嚴重骨質疏松或病理性骨折者;合并心、肝、腎等嚴重疾病者;合并惡性腫瘤或免疫缺陷性疾病者;有精神疾病或相關家族史,不能配合本研究者;中途退出研究者。
1.2一般資料 回顧性分析2018年9月—2019年12月我院收治的109例胸腰椎骨折的臨床資料,根據手術方式不同將患者分為研究組55例和對照組54例。研究組男28例,女27例;年齡(37.63±3.49)歲;病程(4.38±0.49)d;骨折部位:T1111例,T1217例,L114例,L213例。對照組男29例,女25例;年齡(37.45±3.26)歲;病程(4.56±0.54)d;骨折部位:T1111例,T1216例,L113例,L214例。兩組性別、年齡、病程、骨折部位比較差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準執行。
1.3方法
1.3.1對照組:患者給予開放椎弓根螺釘內固定治療,全身麻醉,取俯臥位,對手術區域進行常規消毒,以傷椎為中心,行長約12 cm的縱向切口,對皮膚、皮下組織逐層分離,使傷椎及鄰近椎體充分暴露,腰椎以橫突中軸線與上關節突外緣交點為進釘點,胸椎以上關節突基底、橫突及椎板外緣的交匯點為進釘點,內傾10~15°置入合適長度椎弓根螺釘,放置連接棒,將椎弓根鎖固于連接棒,術中根據患者骨折情況進行撐開復位。
1.3.2研究組:患者給予經皮微創椎弓根螺釘內固定治療,全身麻醉,取俯臥位,在C型臂X線機下對患者傷椎及其上下鄰近椎體椎弓根中心進行定位標記,并以標記為中心分別行4處長約2 cm的縱向切口,對皮膚、皮下組織以及病椎周圍組織逐層分離,將穿刺針于椎弓根骨質處緩慢刺入2 cm,而后側位透視下觀察針刺深度后,取出穿刺針,并擴大釘道,于椎弓根螺釘尾槽內安裝3根椎弓根固定安置棒,將固定螺帽擰緊后撐開復位。
1.4觀察指標 ①手術相關指標:包括切口長度、術中出血量、手術時間、住院時間。②疼痛程度:使用視覺模擬評分(VAS)法[5]對術后1、3、6、12個月的疼痛情況進行評估,總分10分,得分越高表明疼痛程度越重。③Cobb角:分別于術后1、3、6、12個月在X線片中測量并計算Cobb角。④壓縮椎體前后緣高度:分別于術后1、3、6、12個月在X線片中測量并計算壓縮椎體前后緣高度。⑤并發癥發生情況:包括肌肉萎縮、切口感染、運動障礙、神經功能損傷等[6]。

2 結果
2.1手術相關指標比較 研究組切口長度、手術時間、住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05)。見表1。

表1 采用不同手術治療的胸腰椎骨折兩組手術相關指標比較
2.2VAS評分比較 術后1、3、6、12個月,兩組VAS評分均呈明顯下降趨勢,其中研究組低于對照組,差異均有統計學意義(P<0.05)。見表2。
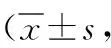
表2 采用不同手術治療的胸腰椎骨折兩組治療后VAS評分比較分)
2.3Cobb角比較 術后1、3、6、12個月,兩組Cobb角均呈明顯上升趨勢,其中研究組低于對照組,差異均有統計學意義(P<0.05)。見表3。

表3 采用不同手術治療的胸腰椎骨折兩組治療后Cobb角比較
2.4壓縮椎體前后緣高度比較 術后1、3、6、12個月,兩組壓縮椎體前后緣高度均呈明顯上升趨勢,其中研究組高于對照組,差異均有統計學意義(P<0.05)。見表4。

表4 采用不同手術治療的胸腰椎骨折兩組術后壓縮椎體前后緣高度比較
2.5并發癥發生率比較 研究組出現切口感染1例、四肢運動障礙2例,并發癥發生率為5.45%。對照組出現下肢肌肉萎縮2例、切口感染3例、四肢運動障礙4例、脊髓神經功能損傷1例,并發癥發生率為18.52%。研究組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。在進行抗感染、加強護理、鍛煉等對癥治療后患者并發癥基本恢復。
3 討論
脊柱骨折屬于較常見的骨折,在臨床上多發生于胸腰椎[7-9]。脊柱胸腰段是人體重要的支撐結構,而胸腰椎骨折會對脊椎的穩定性造成破壞,還會損傷脊髓或馬尾神經,多數患者會出現劇烈疼痛、下肢麻木、無力及運動能力喪失,部分患者甚至出現大小便功能障礙及脊柱功能喪失,嚴重影響患者的生活質量[10-12]。因此,對胸腰椎骨折患者的椎體結構進行及時準確的治療顯得十分重要[13-14]。
臨床上多選用外科手術來恢復患者骨折部位的結構和功能,傳統開放椎弓根螺釘內固定是治療胸腰椎骨折的一種重要方法,該術式將骨折椎體和鄰近椎體完全暴露,同時置入椎弓根螺釘固定椎體,從而促進骨折愈合并恢復傷椎解剖結構[15-16]。但傳統開放性手術對脊柱附著的肌肉、筋膜等軟組織進行大面積剝離及拉伸,導致創傷大、手術時間長、術中出血量多,且術后疼痛嚴重、還需留置引流管;另外肌肉長時間拉伸會引發纖維化及缺血壞死,不僅延長患者恢復時間,還會增加術后并發癥發生率[17-18]。經皮微創椎弓根螺釘內固定是微創手術,相較于傳統開放性手術,該術式采用金屬方格定位、多椎體同時置釘,然后在X線輔助下進行精準復位固定,通過小切口置入螺釘,對脊柱周圍肌纖維及筋膜損傷小,不僅減少出血量,還能減輕術后疼痛和神經損傷,且術后無須留置引流管,降低患者感染概率[19-20]。
本研究結果顯示,研究組手術相關指標均優于對照組;術后1、3、6、12個月,研究組VAS評分、Cobb角、壓縮椎體前后緣高度均顯著優于對照組,且研究組并發癥發生率低于對照組。上述結果與CHANG等[21]研究相似,由于經皮微創椎弓根螺釘內固定使用導針技術提高了置釘的準確性,進而提高了手術治療效果,降低機體損傷程度。另外,該術式肌肉剝離范圍小,術中出血量少,能顯著減輕患者的創傷、疼痛以及手術對胸腰椎穩定性的破壞,降低并發癥的發生率,有利于患者脊柱功能的恢復[22-23]。
綜上所述,經皮微創椎弓根螺釘內固定對胸腰椎骨折的療效顯著,能減輕術后疼痛,有效恢復傷椎的結構和功能,且并發癥發生率低。

