抗菌藥物使用不合理影響因素及藥師參與機制分析
蔣光慧
抗菌藥物是指具有殺菌或抑菌活性、主要供全身應用的化學合成藥物,包括各種抗生素、磺胺類、硝基咪唑類、喹諾酮類等化學合成藥物[1]。既往研究表明[2],抗菌藥物在一定濃度下對病原菌具有抑制和殺滅作用,能有效降低感染率。但是,隨著我國抗菌藥物類型的增多,導致抗菌藥物使用不合理情況較多,其不僅會造成醫療資源浪費,亦增加抗菌藥物耐藥性[3]。既往研究表明[4]:臨床抗菌藥物不合理使用原因相對較多,部分醫生尚未完全掌握抗菌藥物的抗菌譜、適應證及藥代動力學/藥效學(PK/PD)等特點,導致臨床使用過程中開具不合理處方;部分醫生處于個人習慣或心理安撫給予無感染指征患者抗菌藥物,均會引起抗菌藥物的不合理使用[5]。國內學者研究表明[6]:抗菌藥物使用過程中加強藥師參與,對開具處方進行分析,結合自身的專業對處方合理性進行審核、干預,有助于提高抗菌藥物使用合理性、安全性。因此,本研究以抗菌藥物使用患者為對象,探討抗菌藥物使用不合理影響因素,報告如下。
1 資料與方法
1.1 一般資料 選擇2017年4月~2020年1月本院168 例抗菌藥物使用患者為研究對象,根據患者抗菌藥物使用是否合理分為合理組(132 例)和不合理組(36 例)。不合理組男21 例,女15 例;年齡32~71 歲,平均年齡(58.47±8.95)歲;體質量指數(BMI)18~26 kg/m2,平均BMI(23.23±2.17)kg/m2;合并癥:高血壓6 例,糖尿病4 例,高脂血癥8 例。合理組男73 例,女59 例;年齡34~76 歲,平均年齡(58.53±8.77)歲;BMI 19~27 kg/m2,平均BMI(23.37±2.21)kg/m2;合并癥:高血壓9 例,糖尿病7 例,高脂血癥9 例。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準 納入標準[7]:①入組患者均給予抗菌藥物治療;②用藥前體溫正常,均無代謝、血液及內分泌系統疾病;③血常規檢查中白細胞計數、中性粒細胞分類正常;④具有完整的基線資料與隨訪資料。排除標準:①過敏體質、抗菌藥物過敏或處于妊娠期、哺乳期者;②伴有自身免疫系統疾病、伴有貧血或嚴重肝腎功能異常者。
1.3 方法 所有患者均給予抗菌藥物干預,分析并統計抗菌藥物不合理類型,包括用法用量不適宜、聯合用藥不適宜、適應證不適宜、遴選的藥品不適宜、有配伍禁忌或者不良相互作用等。查閱兩組患者的病例資料,記錄患者性別、年齡、基礎疾病、手術時機、支付方式、術后并發癥、醫生規范化培訓時間、護理方式等,并完成單因素及多因素分析。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差() 表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗;相關性采用Spearman 相關分析和Logistic 回歸分析。P<0.05 表示差異具有統計學意義。
2 結果
2.1 抗菌藥物使用不合理類型分析 168 例抗菌藥物使用患者,36 例使用不合理,不合理使用率為21.43%。抗菌藥物使用不合理類型排在前兩位的分別為適應證不適宜和聯合用藥不適宜,分別占30.56%(11/36)和27.78%(10/36)。
2.2 抗菌藥物使用不合理單因素分析 兩組性別、支付方式、手術時機比較,差異無統計學意義(P>0.05);兩組年齡、基礎疾病、術后并發癥、醫生規范化培訓時間、護理方式比較,差異具有統計學意義(P<0.05)。見表1。
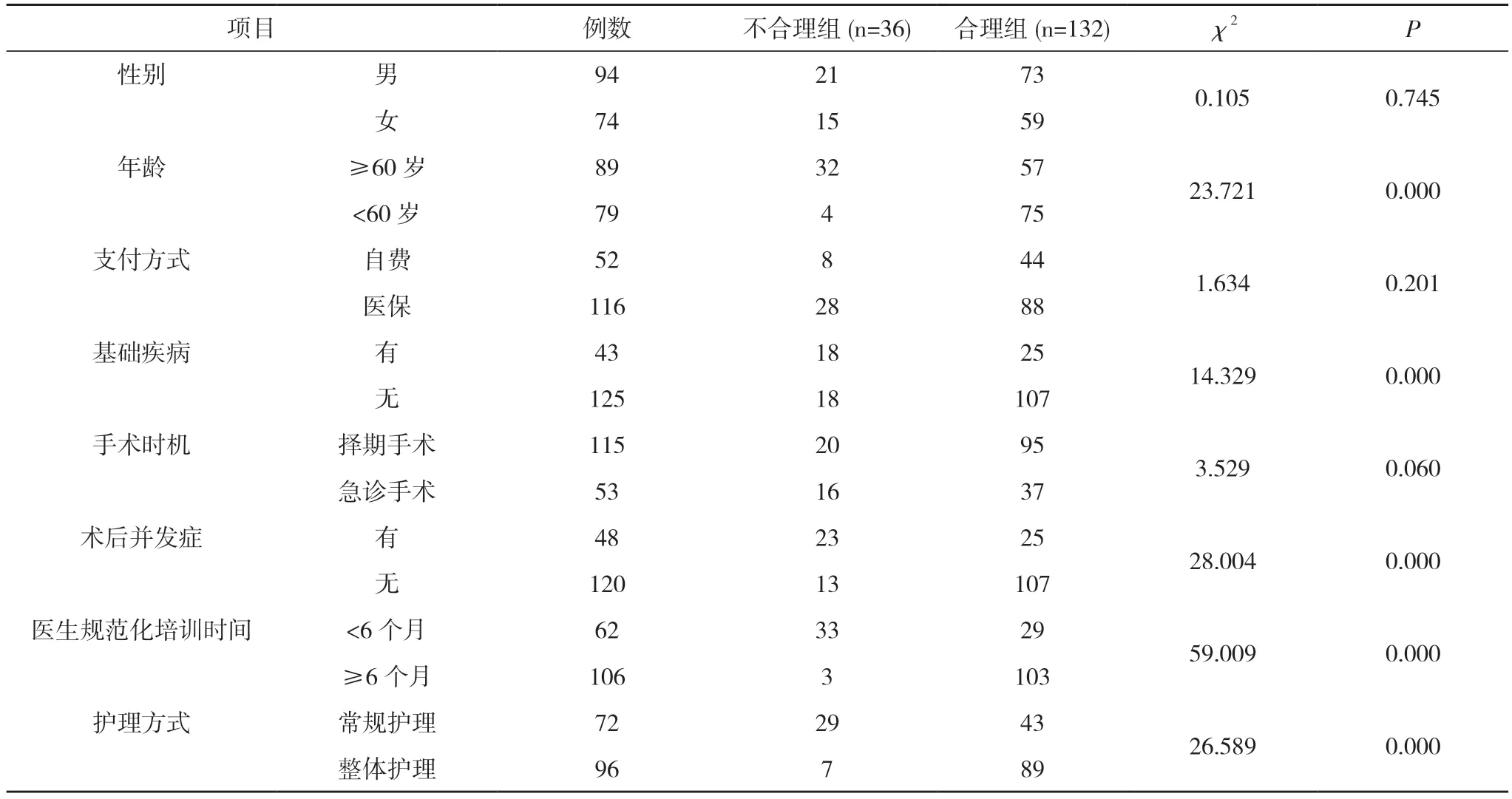
表1 抗菌藥物使用不合理單因素分析(n)
2.3 抗菌藥物使用不合理多因素分析 Logistic 回歸分析顯示:抗菌藥物使用不合理與年齡、基礎疾病、術后并發癥、醫生規范化培訓時間、護理方式呈正相關(P<0.05)。見表2。
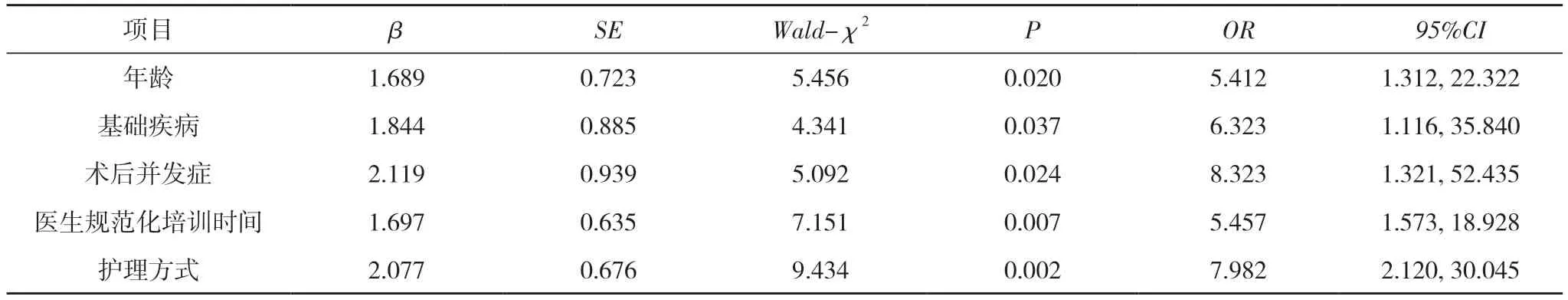
表2 抗菌藥物使用不合理多因素分析
3 討論
臨床抗菌藥物種類較多,其能有效控制感染,但是隨著臨床抗菌藥物的大量及不合理使用,導致病原菌耐藥性升高,增加臨床治療難度。本研究中,168 例抗菌藥物使用患者中36 例使用不合理,不合理使用率為21.43%。抗菌藥物不合理使用類型排在前兩位的分別為適應證不適宜和聯合用藥不適宜,分別占30.56%和27.78%,從本研究結果看出,本院抗菌藥使用總體合理,但是抗菌藥物不合理使用率亦相對較高,不僅會增加患者治療難度,亦可引起抗菌藥物的浪費。本研究中,單因素及多因素分析結果顯示,兩組性別、支付方式、手術時機比較,差異無統計學意義(P>0.05);兩組年齡、基礎疾病、術后并發癥、醫生規范化培訓時間、護理方式比較,差異具有統計學意義(P<0.05)。抗菌藥物使用不合理與年齡、基礎疾病、術后并發癥、醫生規范化培訓時間、護理方式呈正相關(P<0.05)。由此說明抗菌藥物不合理使用影響因素較多,不同因素能相互作用、相互影響,具體分析如下:①年齡、基礎疾病。年齡與基礎疾病是抗菌藥物不合理使用的獨立危險因素,患者年齡越大,身體機能出現退化,患者常伴有多種基礎疾病,臨床診療時部分醫生選擇安慰性或預防性用藥,從而引起抗菌藥物使用不合理;②術后并發癥。對于伴有手術并發癥患者,抗菌藥物使用率較高,以降低術后并發癥發生率;③醫生規范化培訓時間、護理方式。
針對抗菌藥物使用不合理的影響因素,實施藥師干預以提高臨床用藥合理性,具體方法如下[8-10]:①建立組織機構。根據抗菌藥物使用不合理原因,由科室主任帶頭,每周定期研究本院抗菌藥物存在的問題,制定整治方案,做好自查、自糾,落實整改措施;進一步明確不同醫生、護士的崗位職責,并將抗菌藥物合理應用與護士的績效掛鉤;②完善醫院管理制度。為了規范醫院抗菌藥物的使用與降低院內感染率,根據抗菌藥物使用不合理的影響因素制定詳細的抗菌藥物分級管理制度、抗菌藥物動態監測及評估,完善醫院抗菌藥物獎懲制度;對于超過預警制度中規定,應給予警告、暫停開藥等措施;③強化宣教。多與患者、家屬進行溝通、交流,向患者講解抗菌藥物相關知識,讓患者/家屬對感染有全面的認識和了解;充分認知抗菌藥物濫用,增強憂患意識,樹立合理使用抗菌藥物觀念,增強對患者抗菌藥物教育;加強患者對抗菌藥物的教育,降低醫生抗菌藥物使用時的干擾;④加強不同科室協作。加強不同科室的協作,全院人員上下一心,通過抗菌藥物臨床應用管理小組、抗菌藥物處方醫囑等,完成抗菌藥物點評,降低抗菌藥物不合理使用。
綜上所述,導致抗菌藥物使用不合理的影響因素較多,且不同因素能相互作用、相互影響,應根據具體情況加強藥師參與,提高抗菌藥物使用合理性。

