慢阻肺急性加重期患者延遲就醫與家庭動力學的相關性研究
周敏 許震娟
1938年Pack和 Oallo首次提出了延遲就醫的概念,即患者首次發生癥狀至醫院就診期間間隔≥3個月,包括院內延遲和院外延遲[1]。家庭動力學的研究最早可追溯到20世紀50年代,后在1988年傳入我國。主要是以家庭成員溝通、行為、心理等為研究背景,真實、客觀地反映患者所在的家庭環境以及家庭成員對疾病的認知程度,高家庭動力對抑制疾病具備一定的積極影響,可以提升患者的生活質量與幸福感等[2]。當慢阻肺急性加重期患者在癥狀出現后延遲到急診室就診時間≥3個月,不但錯過了最佳治療時機,而且住院的風險更高,死亡率增加[3]。故本研究旨在探討慢阻肺急性加重期患者延遲就醫與家庭動力學之間的相關性,以期為AECOPD患者能夠及時就醫提供幫助。
對象與方法
一、研究對象
本研究選取2017年1月-2019年12月我院240例確診為慢阻肺急性加重期患者為研究對象。本研究參考2013年版《慢性阻塞性肺疾病診治指南》[4]以24 h為界,將>24 h的病人界定為就醫決策延遲組,≤24 h界定為就醫決策非延遲組。根據患者入院就醫的時限進行分組,時間≥24 h的延遲就醫的患者為觀察組,時間<24 h的及時就醫患者為對照組。就醫時限為患者從慢阻肺急性加重期出現到我院就診掛號的時間。本次研究已通過我院倫理委員會審批[批號:泰醫倫審(2016)年第(052)號)],所有的患者及其家屬已簽定知情同意書。納入標準:① 符合《慢性阻塞性肺疾病診治指南》[4]中的有關慢阻肺急性加重期的診斷標準;② 患者能夠表達個人意愿并配合研究者完成相關問卷調查。排除標準:① 肺轉移瘤、肺癌、間質性肺纖維化;② 腦卒中以及嚴重的精神疾病;③ 患者信息資料不全;④ 同時參與其他研究的患者。
二、研究方法
根據統一的調查表記錄患者的個人信息。對患者家庭動力評價采用家庭動力自問卷,包括疾病觀念、個性化、系統邏輯和家庭氛圍4個方面進行評價,共有29個條目,每個條目采用1~5分制進行計分。當患者總分越高時表示家庭動力越低。本問卷同質信度Cronbach′sα系數為0.833,重測信度為0.734~0.889。APACHEⅡ評分系統由慢性健康狀態評分、年齡評分、急性生理學評分構成,是評價病情和預后的重要指標,最高分是71分,分值越高表示病情越重。
三、調查方法
本研究將由專門經過訓練的護師發放問卷并向患者解釋問卷的內容,以便患者理解問卷的內容方便回答問卷。當問卷內容有關家屬部分時,請家屬回避,由患者單獨填寫或者無法獨立填寫的患者將由專門的護士協助以確保問卷調查的真實有效性,患者完成后當場收卷。為確保調查的質量,問卷調查員需核查已完成的問卷表的填寫情況。本研究發放問卷調查表共計240份,收回有效問卷240例。
四、由通過教學的醫務人員對患者實施隨訪。對于不能門診隨訪的患者將進行入戶隨訪。
五、統計學方法

結 果
一、兩組患者的一般資料比較
觀察組患者120例,年齡(74.34±9.45)歲;對照組患者120例,年齡(74.22±8.99)歲,兩組患者的年齡無明顯差異(t=0.58,P>0.05)。兩組患者在文化水平、家庭年收入、在職狀態、醫療保險和婚姻狀況和APACHEⅡ評分比較(P<0.05)(見表1)。

表1 兩組患者的一般資料比較結果[n(%)]
二、兩組患者的家庭動力及各維度評分比較
觀察組患者疾病觀念、個性化、系統邏輯和家庭氛圍得分高于對照組(P<0.05)(見表2)。
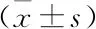
表2 兩組患者的家庭動力及各維度評分比較結果
三、Spearman的相關性分析
結果顯示:觀察組慢阻肺急性加重期患者各層面分數和家庭動力總分與延遲就醫時間呈負相關(P<0.05)(見圖1、表3)。

表3 Spearman的相關性分析

圖1 家庭動力總分、疾病觀念、個性化、系統邏輯、家庭氛圍與延遲就醫的相關性分析
四、慢阻肺急性加重期患者延遲就醫的影響因素分析
應變量為延遲就醫,自變量為患者的一般資料,Logistic回歸分析結果顯示:文化水平、家庭動力評分、職業狀態、家庭收入、婚姻狀況和APACHEⅡ評分為延遲就醫的影響因素(見表4)。

表4 慢阻肺急性加重期患者延遲就醫的影響因素Logistic回歸分析結果
討 論
慢阻肺的特點是持續的氣流限制和急性發作的癥狀惡化,或惡化超出正常的每日變化[5]。大多數慢阻肺惡化是由呼吸道病毒、氣道微生物群改變和環境因素引起的。慢阻肺急性加重期患者是入院治療和逝世的主要原因。目前的醫治方式有藥物和非藥物,非藥物治療包括肺康復、長期氧療和家庭無創呼吸機支持[6-8]。呼吸支持目前有無創正壓通氣、有創機械通氣、體外二氧化碳清除、經鼻高流量氧療和氦/氧通氣等[9-12]。急性慢性阻塞性肺疾病的惡化是關鍵事件,與肺功能惡化更快、健康狀況惡化和死亡率增加有關[13-14]。急性發作對健康狀況有影響,有助于疾病的發展,預防急性發作是慢阻肺治療的關鍵目標[15]。而延遲治療可能會造成病情加深或致死,因此有效的預防、及時就醫能夠提高預后和生活質量。
本研究結果顯示慢阻肺急性加重期患者延遲就醫與文化程度、職業狀況、醫療保險、婚姻狀況和庭年收入有關。文化程度的不同可能決定著患者對疾病的認識不同,對就醫的意識不同。家庭年收入、職業狀態和醫療保險影響著患者是否就醫的因素,家庭年收入低于10萬元、無業和自費的患者更偏向于延遲就醫,經濟因素是這些延遲就醫的患者的一大難題。醫療保險的種類決定著患者是否及時就醫的影響因素[16]。何晶等[2]研究與本研究結果相似,發現醫療保險、文化水平、家庭年收入及在職狀態影響患者的就醫時間。本研究結果顯示及時就醫的患者APACHEⅡ評分低于延遲就醫的患者。及時就醫不僅與患者對疾病的判斷和認知有關,還與家庭及社會的支持有關[17]。本研究結果顯示延遲就醫的影響因素是家庭動力評分、職業狀態、收入和婚姻狀況,陳佩等[18]發現家庭動力是慢性阻塞性肺疾病幸福感和生活質量的影響因素,提升家庭動力能夠讓患者的依從性和生活品質提高,與本研究結果一致。家庭環境能夠為患者帶來情感和精神上的支撐,還對患者是否主動治療、及時就醫、患者的預后以及治療依從性起到關鍵作用[19]。由于慢性阻塞性肺疾病需要長時間家庭氧療,家庭成員之間良好的關系,可以提高患者的家庭功能,以及生活品質與幸福感。
慢性阻塞性肺病惡化是導致慢性阻塞性肺病相關醫療費用的一個非常重要的因素,主要是關于住院治療。慢性阻塞性肺病惡化不僅對患者的生活質量產生不利影響,而且由于住院治療和需要專門護理,為醫療保健系統帶來了嚴重的經濟壓力,還大大增加了早死的風險。隨著全球氣候與環境的變化,慢性阻塞性肺疾病急性期的發作越來越頻繁,不僅給家庭帶來沉重的經濟負擔,還增加患者的心理負擔,因此有效的預防慢性阻塞性肺疾病急性期的發作非常重要[20]。由于慢阻肺病程較長,患者要及時的進行氧療,家屬不僅要監督患者還要增加與患者的交流與關心,家庭動力可以有效幫助患者減輕心理負擔。同時醫院可以對患者進行延續性護理干預,定期通過電話隨訪或者進行家訪,對有關于疾病的知識進行培訓,增加患者及其家屬的及時就醫的意識,減少延遲就醫,盡量早發現、早診斷和早治療。
綜上所述,家庭動力有助于對疾病的早期癥狀進行辨別,并且及時治療。對慢阻肺急性加重期患者及其家屬給予相關的家庭動力培訓不僅可以提高患者及家屬的認知水平,減輕經濟負擔,改善預后。當患者入院后,臨床醫師要立即正確研究和分析影響因素,采取安全有效的治療方案,有助于提升患者的生活品質和生存率。

