學齡前兒童睡眠障礙發生的相關影響因素及護理策略分析
方小霜
(福建省建甌市立醫院,建甌,353100)
學齡前期是兒童睡眠行為逐漸穩定的關鍵時期,也是睡眠障礙開始出現的重要階段。一旦發生睡眠障礙,將會影響兒童身體、智力、記憶等各方面發育,還會導致機體免疫力下降,引發疾病。同時,學齡前兒童若長時間伴有睡眠障礙的問題,會導致其出現長期的生理、心理問題,危害極大。研究發現,家庭環境因素、社會環境因素均會在一定程度上影響兒童睡眠[1-2]。但臨床對于各因素影響學齡前兒童發生睡眠障礙的確切機制仍缺乏有效探究[3-4]。因此,臨床需具體分析學齡前兒童發生睡眠障礙的影響因素,并針對各因素采取針對性護理措施,以保障兒童健康。鑒于此,本文選取建甌市立醫院進行體檢的125名學齡前兒童為研究對象,通過分析睡眠障礙發生的影響因素,為臨床采取相關護理策略提供指導,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2019年4月至2022年4月福建省建甌市立醫院進行體檢的學齡前兒童125名作為研究對象。其中男74名,女51名;年齡3~6歲,平均年齡(4.79±0.45)歲。
1.2 納入標準 1)年齡3~6歲;2)兒童家長均簽署知情同意書;3)兒童家長配合相關問卷調查;4)兒童近期無呼吸道感染性疾病。
1.3 排除標準 1)患有神經系統疾病兒童;2)有內分泌疾病兒童;3)患有嚴重先天性疾病及傳染病兒童;4)惡性腫瘤兒童。
1.4 研究方法 采用建甌市立醫院自制調查問卷,將其發放給熟悉的兒童家長,由相關人員指導家長認真、準確填寫問卷,確保問卷的有效性和可靠性,問卷調查內容包括兒童性別(男、女)、年齡(3歲、4歲,5歲、6歲)、足月出生(是、否)、兒童每日戶外活動時間(<2 h.≥2 h)、看護人文化程度(初中及以下、高中或中專、大專及以上)、肥胖(是、否)、過敏性鼻炎或哮喘(有、無)、睡前1 h屏幕暴露(有、無)、家庭人均月收入(<5 000元、≥5 000元)、扁桃體肥大(有、無)、與父母合睡(是、否),對上述因素進行單因素分析,并對有差異的因素展開多因素Logistic回歸分析。
1.5 觀察指標 1)統計125名學齡前兒童睡眠障礙發生情況。睡眠障礙:每周發生≥3次睡眠不安(入睡所需時間超過30 min或每晚夜醒次數≥2次)或睡眠節律紊亂(白天睡覺,夜間清醒)或異態睡眠(出現失眠、打鼾、說夢話、用口呼吸等)癥狀,且持續時間≥1個月;2)分析學齡前兒童發生睡眠障礙的影響因素。
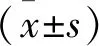
2 結果
2.1 學齡前兒童睡眠障礙發生情況 125名學齡前兒童中,共48名兒童發生睡眠障礙,睡眠障礙發生率為38.40%(48/125)。
2.2 影響學齡前兒童發生睡眠障礙的單因素分析 單因素分析顯示,兒童性別、年齡、足月出生、看護人文化程度、家庭人均月收入與學齡前兒童發生睡眠障礙無關,差異無統計學意義(P>0.05);兒童每日戶外活動時間、肥胖、過敏性鼻炎或哮喘、睡前1 h屏幕暴露、扁桃體肥大、與父母合睡與學齡前兒童發生睡眠障礙有關,差異有統計學意義(P<0.05)。見表1。

表1 影響學齡前兒童發生睡眠障礙的單因素分析[例(%)]

續表1 影響學齡前兒童發生睡眠障礙的單因素分析[例(%)]
2.3 影響學齡前兒童發生睡眠障礙的多因素分析 Logistic回歸分析顯示:每日戶外活動時間<2 h。肥胖、有過敏性鼻炎或哮喘、睡前1 h屏幕暴露、有扁桃體肥大、與父母合睡是學齡前兒童發生睡眠障礙的高危因素,差異有統計學意義(P<0.05)。見表2~3。

表2 學齡前兒童發生睡眠障礙的影響因素變量賦值情況
3 討論
學齡前兒童保持良好的睡眠習慣是促進其身心健康發展的重要保障。然而學齡前兒童多存有不同程度睡眠障礙,臨床對于其發生睡眠障礙的原因尚未明晰,通常認為與兒童不良睡眠行為、情緒、家庭環境、養育方式等相關[5-6]。針對此,臨床需詳細分析學齡前兒童發生睡眠障礙的相關影響因素,以此為據采取針對性護理措施,以保障兒童有效的睡眠質量。
本文結果顯示,125名學齡前兒童中,共48名兒童發生睡眠障礙,睡眠障礙發生率為38.40%;單因素分析顯示,兒童性別、年齡、足月出生、看護人文化程度、家庭人均月收入與學齡前兒童發生睡眠障礙無關,差異無統計學意義(P>0.05);兒童每日戶外活動時間、肥胖、過敏性鼻炎或哮喘、睡前1 h屏幕暴露、扁桃體肥大、與父母合睡與學齡前兒童發生睡眠障礙有關,差異有統計學意義(P<0.05);Logistic回歸分析顯示:每日戶外活動時間<2 h。肥胖、有過敏性鼻炎或哮喘、睡前1 h屏幕暴露、有扁桃體肥大、與父母合睡是學齡前兒童發生睡眠障礙的高危因素(P<0.05)。分析原因在于:1)兒童每日戶外活動時間<2 h:學齡前兒童每日應進行不少于2 h的戶外活動,足夠的戶外活動能夠放松兒童心情,促進睡眠;2)肥胖:肥胖兒童的脂肪囤積于頜部、頸部,造成上氣道橫斷面積減少,該類兒童睡眠時肌肉處于松弛狀態,神經敏感性下降,進而導致氣道閉合,易發生睡眠障礙;3)有過敏性鼻炎或哮喘:過敏性鼻炎、哮喘等疾病會導致兒童淋巴組織增生,造成腺樣體、扁桃體肥大,加之該類兒童由于自身鼻黏膜腫大,引發鼻塞,進而改變兒童呼吸方式,由鼻呼吸被迫轉為以口呼吸,增加睡眠障礙發生風險;4)睡前1 h屏幕暴露:學齡前兒童睡前1 h玩iPad、手機等電子設備,屏幕發出的藍光會抑制兒童自然褪黑激素的釋放,延長兒童入睡時間。同時,隨著睡前屏幕暴露時間的延長,兒童情緒處于持續高亢狀態,會增加兒童不良行為及情緒的發生風險,易誘發兒童夢魘、夜驚等,加重睡眠障礙,故睡眠1 h屏幕暴露兒童發生睡眠障礙風險高于睡眠1 h無屏幕暴露兒童;5)有扁桃體肥大:學齡前兒童若扁桃體肥大,尤其是Ⅱ°以上肥大,會造成咽腔堵塞,減少通氣空間,進而引發睡眠障礙;6)與父母合睡:學齡前兒童作息時間受同睡父母影響,若母親或者父親有失眠、打鼾、磨牙等睡眠問題,會影響合睡兒童睡眠,且父母會因過度擔憂兒童睡眠而頻頻起床查看,易打攪兒童的睡眠,故該類兒童多伴有不同程度睡眠障礙[7-8]。

表3 影響學齡前兒童發生睡眠障礙的多因素分析
針對上述影響因素,臨床需采取相應的護理策略進行預防:1)護理人員采用視頻、圖文結合等方式告知兒童家長影響學齡前兒童發生睡眠障礙的因素及如何避免、睡眠障礙表現、睡眠障礙危害、培養兒童睡眠周期的重要性等,促使家長重視培養兒童良好的睡眠習慣。同時,告知家長睡前兒童勿飲水過多,也不可過度游戲、玩耍,需保持平穩心情,并叮囑家長以身作則,規范自身行為,睡前不玩手機、不看電視,以積極預防睡眠障礙[9-10];2)針對學齡前兒童個性特點,家長根據兒童愛好,為其講睡前小故事,講故事聲音需輕柔,引導兒童全身心放松,逐漸進入睡眠[11];3)評估兒童有無扁桃體肥大、過敏性鼻炎或哮喘,若出現,需立即進行相關干預,減少疾病對兒童睡眠的影響;4)學齡前兒童每日屏幕暴露時間不超過1 h,且由父母陪伴兒童用電視觀看高品質節目;每日由家長或看護人帶領兒童進行戶外活動,包括逛公園、騎腳踏車、跳舞、追逐逃跑等,時間不少于2 h,以防睡前情緒高亢,減少睡眠障礙的發生;5)依據兒童具體情況,為兒童設置獨立房間,為其提供獨立睡眠環境,減少外界干擾,以保證獲得良好的睡眠環境,提高睡眠質量。
綜上所述,學齡前兒童仍有一定風險發生睡眠障礙,且每日戶外活動時間<2 h。肥胖、有過敏性鼻炎或哮喘、睡前1 h屏幕暴露、有扁桃體肥大、與父母合睡是學齡前兒童發生睡眠障礙的高危因素,臨床需針對各影響因素采取相關護理措施,以促進兒童養成良好睡眠習慣,預防兒童發生睡眠障礙,對于促進學齡前兒童身心健康發展意義重大。

