觀察特色中醫延續護理聯合理性情緒療法在缺血性腦卒中失眠患者治療中的應用效果
黃燕娜 范玉珍 李子田 梁曦月
(廣州中醫藥大學第二附屬醫院,廣州,510000)
缺血性腦卒中又稱腦梗死,是老年人常見的一種突發性腦循環功能障礙疾病,主要由腦供血動脈閉塞、狹窄等原因引起,具有致死率、復發率、發病率高等特點[1-3]。缺血性腦卒中后睡眠障礙是腦卒中常見并發癥,其中失眠最常見,全稱為卒中后失眠(PSI),發病率達75%~95%[4-5],易致患者焦慮、抑郁、恐懼,會減緩神經功能的康復進程,嚴重影響治療效果和預后。故我們不僅要對PSI患者制定科學的康復方案,還要提高他們的睡眠質量。在傳統中醫中,中風后的失眠屬“不寐”范疇,是由心神失養或心神不安所致,以患者經常不能獲得正常睡眠為主要特征[6]。近年來,中醫技術例如推拿、針刺等對PSI有一定治療效果,且得到現代醫學的證實[7]。中醫特色延續性護理是將中醫特色護理融入延續護理,將在院的護理服務延續到患者家庭中,發揮中醫護理辨證施護、整體護理的優勢,以改善患者健康狀況和生命質量[8]。理性情緒療法(Rational-emotive Therapy,RET)是一種心理干預,即通過合理信念代替不合理信念,從而轉變個體心理狀態以調節疾病病理的過程,將RET運用到PSI患者的心理疏導中,可助其合理管控非理性行為和情緒,提高治療依從性、心理韌性及生命質量[9]。關于中醫延續性護理聯合理性情緒療法的臨床研究并不多,本文研究分析了中醫延續性護理聯合理性情緒療法在缺血性腦卒中失眠患者治療中的應用效果,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2020年2月至2022年2月廣州中醫藥大學第二附屬醫院腦病科收治的缺血性腦卒中伴失眠患者96例作為研究對象,按照護理方法的不同分為觀察組和對照組,每組48例。觀察組中男23例,女25例,平均年齡(67.08±8.15)歲,左側卒中26例,右側卒中22例,平均病程(6.38±1.62)個月,NIHHS評分(4.90±1.08)分;對照組中男28例,女20例,平均年齡(65.04±6.88)歲,左側卒中25例,右側卒中23例,平均病程(6.98±1.78)個月,NIHHS評分(5.08±1.11)分。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經過我院倫理委員會批準并經患者及其家屬知情同意。
1.2 納入標準 1)缺血性腦卒中的診斷標準參考《中國急性缺血性腦卒中診治指南》[10];2)失眠的診斷標準參考《中國成人失眠診斷與治療指南》[11];3)淤血內阻辨證標準參考《失眠癥中醫臨床實踐指南(WHO/WPO)》[12];4)失眠發生在腦梗死之后;5)患者全身狀況穩定,神志清楚,能良好交流溝通;6)無理解障礙、無認知障礙,能夠理解并完成量表評分。
1.3 排除標準 1)伴有心肝腎等重要器官衰竭或重大并發癥患者;2)病情惡化,出現新的腦梗死或繼發腦出血者;3)原發性失眠或其他疾病引發失眠患者;4)近期服用安眠藥、鎮靜催眠藥者;5)合并智力障礙、認知及交流障礙者;6)拒絕參加研究或不配合治療者。
1.4 脫落標準 1)患者資料丟失,中途失訪;2)患者中途死亡;3)患者中途要求退出研究。
1.5 干預方法
1.5.1 對照組給予常規護理方法干預 患者出院后每月進行2次電話隨訪,內容為評估患者身體情況、用藥情況、睡眠情況,并進行健康宣教和指導。
1.5.2 觀察組實施特色中醫延續護理聯合理性情緒療法 1)中醫特色延續性護理:成立延續護理小組,負責制定護理方案,與患者進行溝通,收集患者信息并建立檔案。患者出院后,通過微信群與患者隨時進行溝通,并且每月進行2次上門隨診,給患者有針對性的個體化康復指導。根據患者的言語評估其心理狀態,了解患者的心理特征,采用說理開導、情緒轉移法來緩解其心理負擔、內心恐懼。根據患者康復的中醫類型進行辨證施膳:氣虛血瘀者宜食用活血化瘀、補血固元的食物,如黃芪粥、山藥薏仁紅棗粥等;風痰瘀阻者宜食用促血循環、祛熱祛痰的食物,如川貝釀梨、白果桑葚飲等;肝腎虧虛者宜食用滋肝補腎的食物,譬如杜仲牛膝豬脊骨湯、腎豆粥等。囑患者平時多飲水,多食粗纖維食物、清淡易消化食物,定時排便并避免用力。熱秘者可服用蜂蜜水清熱潤腸;氣虛便秘者可食用松子仁、核桃仁等;2)中醫特色技術:眩暈者可對太陽穴、風池穴、百會穴、曲池穴進行按摩;肢體障礙者可對患肢進行穴位按摩、中藥熏洗和艾灸;心腎虧虛者對血海穴、太沖穴、腎俞穴、三陰交穴等進行針刺;便秘者可對關元穴、胃俞穴、脾俞穴等進行按摩;情志不暢者可對承漿穴、廉泉穴、啞門穴進行按摩。康復運動:行動不便者可做手指操、坐位和站立平衡、抬腿及步行練習等;體力差的可行動者可循序漸進地進行有氧運動,如散步、太極拳、五禽戲等活動;體力較好者可進行慢跑、上下樓梯等活動。運動30 min/次,2次/d;3)理性情緒療法:全程分4個階段,每2周進行1個階段,由專業心理醫生采用面授方式干預。a.心理診斷:通過詢問和傾聽,確認患者內心感受及非理性情緒反應,協助認清當前狀態,講解非理性信念與情緒間的關系,幫助建立正確認知;b.領悟:對患者的優點、能力作出正面評價,同時幫助其理性認識自身不良行為及非理性情緒的表現以及出現的原因、帶來的負面影響;c.修通:根據患者不良心理情緒和行為,通過專業心理方法并結合患者自身特點,如使用音樂療法、轉移療法等,給予理性情緒干預和信念支持,激發其自我承擔意識,以積極樂觀的態度面對生活;d.再教育:幫助患者擺脫原來的非理性信念,引導其合理地發泄內心的消極情緒,加強患者理性思維的培養。
1.6 觀察指標 采用匹茲堡睡眠指數量表(Pittsburgh Sleep Quality Index,PSQI)比較2組患者干預前和干預1個月、2個月、3個月后的睡眠變化情況,并比較2組患者干預1個月后的臨床療效。匹茲堡睡眠質量指數量表(PSQI)[4]:總分0~21分,分值越高表示睡眠質量越差;臨床療效:參考《中藥新藥臨床研究指導原則》[13]。治愈:夜間睡眠時間恢復正常或>6 h,醒后精力充沛;顯效:睡眠深度增加或睡眠時間增加>3 h;有效:失眠癥狀好轉,睡眠時間增加但<3 h;無效:未到上述標準。顯效率=(治愈數+顯效數)/n×100%。
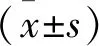
2 結果
2.1 2組患者臨床療效比較 護理干預后,觀察組的顯效率顯著高于對照組,2組比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者臨床療效比較[例(%)]
2.2 2組患者干預前后PSQI評分比較 護理干預后,觀察組干預1個月、2個月、3個月后PSQI評分均低于對照組,2組比較差異均有統計學意義(P<0.05)。見表2。

表2 2組患者干預前后PSQI評分比較分)
3 討論
腦卒中患者常常由于腦供血不足,大腦微循環障礙,導致與睡眠相關的延髓網狀結構抑制區、上行網狀系統、大腦額葉底部、眶部皮質等失調,使患者睡后易驚醒甚至出現失眠[14]。失眠的發生與大腦中神經遞質的合成和釋放密切相關[4],失眠易引起焦慮、抑郁等負面心理,繼而減緩神經功能康復進程,然而腦卒中后睡眠障礙在臨床中卻往往被忽視[15]。因此,干預改善的需求也較高,目前臨床常用藥物能夠誘導入睡,但長期應用會導致患者產生耐受性和依賴性,因此物理治療的重要性更加突出[16]。本研究采用特色中醫延續護理聯合理性情緒療法對此患者的睡眠質量進行干預,起到鎮靜安神,調節陰陽的作用。
理性情緒行為療法(RET)是由Albert等于1950年開發的一種心理治療方法[17],具有簡單易行、實用高效、易掌握,較少受時間、地點和經費限制的優點[18]。RET運用ABC核心理論為患者樹立合理信念[19],外界事件為A(Acti—vating event),人們的認知為B(Belief),情緒和行為反應為C(Consequence)[20]。通過心理診斷、領悟、修通、再教育4個階段,幫助患者以合理信念替代不合理信念、以合理思維方式替代不合理思維方式,消除或減少患者的情緒障礙[21]。
本研究顯示,2組患者在干預后,觀察組的臨床療效顯效率顯著高于對照組,與王丹等[7]研究結果相似。2組在干預后1個月、2個月、3個月的PSQI評分下降,觀察組的下降程度高于對照組,與劉建輝等[6]、劉吉權[5]等研究結果相似,表明對缺血性腦卒中失眠患者實施中醫延續性護理聯合理性情緒療法可對失眠情況有良好改善作用。
綜上所述,中醫延續性護理聯合理性情緒療法能夠有效提高缺血性腦卒中失眠患者的睡眠質量,有顯著的臨床應用效果,值得臨床推廣。

