內鏡逆行闌尾炎治療術與腹腔鏡闌尾切除術在治療急性闌尾炎中的應用效果比較*
石明亮,王曉磊,李江琳,段文飛
(河南大學第一附屬醫院普外一科,河南 開封 475000)
急性闌尾炎是較常見的外科急腹癥[1],患病人群遍及不同年齡段[2],常因闌尾管腔阻塞而發病。治療首選手術切除闌尾,腹腔鏡闌尾切除術(LA)是常用策略[3],但術后常發生腹腔膿腫等并發癥。隨著外科手術治療策略與微創內鏡診療技術的持續發展、優化,發展出了內鏡逆行闌尾炎治療術(ERAT),其不僅能根治闌尾炎,而且能較好地維持闌尾結構功能完整[4],受到國內外學者的普遍重視[5-6]。本研究對比了ERAT與LA在急性闌尾炎治療中的應用效果,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2019年10月至2020年12月本院普外科收治的急性闌尾炎患者75例作為研究對象,采用隨機數字表法分為ERAT組(37例)和LA組(38例)。2組患者性別、年齡、發病至手術時間等一般資料比較,差異均無統計學意義(P>0.05)。見表1。本研究通過醫學倫理委員會批準。

表1 2組患者一般資料比較
1.1.2納入標準 (1)診斷為急性闌尾炎[7],同時B超檢查顯示闌尾腫脹;(2)發病至手術時間小于72 h;(3)能正確表達主訴,視聽功能正常;(4)對本研究知情且簽署同意書。
1.1.3排除標準 (1)入組前半年內使用激素類藥物等;(2)伴闌尾穿孔、腹腔膿腫等;(3)妊娠期、哺乳期女性;(4)患有消化道潰瘍;(5)患有精神疾病;(6)長期使用抗凝藥物;(7)患有重要器官器質性病變。
1.2方法
1.2.1手術方法
1.2.1.1ERAT組 ERAT組患者行ERAT。常規腸道清潔,充分進行腸道準備,同時給予補液、解痙等處理。患者取仰臥位,頭低足高,氣管插管全身麻醉,結腸鏡頂端安裝透明帽,將其經肛門推至回盲部,進行鏡下觀察,明確闌尾開口黏膜形態與病變程度。取導絲與造影導管,將其經由活檢孔道送至闌尾腔內,完成闌尾插管,抽吸腔內膿液,促使闌尾腔壓力減小。通過X線透視將適量造影劑(泛影葡胺)注入闌尾腔內,顯影并進行細致觀察,明確梗阻位置、管腔狹窄位置等。經活檢孔道向內注水,通過抽吸清除管腔內積膿;解除腔內狹窄則需要精準放置闌尾支架并持續引流。給予抗生素清潔,行X線造影,觀察到闌尾腔通暢。至闌尾炎癥消散,復查結腸鏡,取出闌尾支架。
1.2.1.2LA組 LA組患者行LA。患者取仰臥位,頭低足高,氣管插管全身麻醉,選取臍上緣位置做切口(長約1 cm),造氣腹[腹壓約10 mm Hg(1 mm Hg=0.133 kPa)],置入腔鏡手術器械。主操作孔與副操作孔各1個,位置選擇左腹股溝區與臍成等邊三角形處,再用電凝法,離斷闌尾系膜與動脈。取可吸收線雙重結扎闌尾根部,遠端切斷,精準切除闌尾,電灼處理并止血,將已離斷的闌尾經副操作孔取出,再次腹腔探查未見活動性出血跡象方可退鏡,清點器械與紗布,關閉氣腹,逐一縫合各戳口,術畢。術后繼續抗感染處理。
1.2.2觀察指標
1.2.2.1手術相關指標 包括手術時間、術中出血量、術后臥床時間、住院時間等。
1.2.2.2疼痛評估 采用疼痛視覺模擬評分(VAS)評估2組患者術前,術后12、24 h疼痛情況[8]。
1.2.2.3炎性細胞因子水平 采用酶聯免疫吸附試驗法檢測2組患者術前、術后7 d血清白細胞介素-1β(IL-1β)、腫瘤壞死因子-α(TNF-α)、IL-4、IL-10水平等。
1.2.2.4術后并發癥 記錄并比較2組患者出血、切口感染、腸梗阻、腹瀉等術后并發癥發生情況。
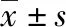
2 結 果
2.12組患者手術相關指標比較 ERAT組患者手術時間、術后臥床時間、住院時間均明顯短于LA組,術中出血量明顯少于LA組,差異均有統計學意義(P<0.05)。見表2。
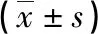
表2 2組患者手術相關指標比較
2.22組患者術前,術后12、24 h VAS比較 2組患者術前VAS比較,差異無統計學意義(P>0.05);2組患者術后12 h VAS均明顯低于術前,且ERAT組患者明顯低于LA組,差異均有統計學意義(P<0.05);2組患者術后24 h VAS均明顯低于術前、術后12 h,差異均有統計學意義(P<0.05);2組患者術后24 h VAS比較,差異無統計學意義(P>0.05)。見表3。

表3 2組患者術前,術后12、24 h VAS比較分)
2.32組患者術前、術后7 d炎性細胞因子水平比較 2組患者術前血清IL-1β、TNF-α、IL-4、IL-10水平比較,差異均無統計學意義(P>0.05);2組術后7 d血清IL-1β、TNF-α水平均明顯低于術前,血清IL-4、IL-10水平均明顯高于術前,且ERAT組患者術后7 d血清IL-1β、TNF-α水平均明顯低于LA組,血清IL-4、IL-10水平均明顯高于LA組,差異均有統計學意義(P<0.05)。見表4。

表4 2組患者術前、術后7 d炎性細胞因子水平比較
2.42組患者術后并發癥發生情況比較 ERAT組患者術后并發癥發生率明顯低于LA組,差異有統計學意義(P<0.05)。見表5。

表5 2組患者術后并發癥發生情況比較[n(%)]
3 討 論
既往急性闌尾炎的治療首選手術切除[9-10],但隨著關于急性闌尾炎研究的持續深入,證實闌尾并非可有可無的器官。現代醫學觀點是闌尾除具備免疫防御功能外,在促進腸道菌群平衡、分泌生長激素等方面同樣顯示出肯定的作用[11]。因此,保留闌尾結構功能完整的重要性便顯現出來。借鑒經內鏡逆行胰膽管造影術發展出ERAT用于治療急性闌尾炎[12-13]。ERAT在內鏡下展開,氣管插管后進行闌尾腔減壓操作,根據內鏡逆行闌尾造影,在存在管腔狹窄或糞石梗阻時進行闌尾支架引流、沖洗,操作步驟簡便且能有效解除致病病因,取得較好的療效[14]。
本研究對比了LA與ERAT治療急性闌尾炎的整體手術情況,結果顯示,ERAT組患者術中出血量少于LA組,手術時間、住院時間、術后臥床時間均短于LA組。說明與LA比較,ERAT治療急性闌尾炎手術時間、術后臥床時間、住院時間均更短,術中出血量更少。考慮可能是由于ERAT為新型微創內鏡診療技術,能明顯減少創傷,然而LA操作步驟繁多(包括戳孔建立氣腹、手術器械置入等),手術時間必然增加,且整個手術過程難免造成體表、腹內均存在明顯創面,術后疼痛持續存在且不易緩解,進而延長了患者術后臥床時間。由于LA組患者下床活動時間普遍遲于ERAT組患者;另外,疼痛、麻醉等因素造成機體應激反應更加劇烈,致使各器官功能恢復時間較長,故住院時間更持久。
本研究結果顯示,2組患者術后12 h VAS均低于術前,且ERAT組患者VAS低于LA組;2組患者術后24 h VAS均低于術前、術后12 h,但2組患者術后24 h VAS比較,差異無統計學意義(P>0.05)。說明與LA比較,ERAT治療急性闌尾炎患者術后疼痛緩解更加快速。其可能是由于LA切除闌尾必然引起一定創傷,患者體表、腹內均存在創面,進而造成嚴重疼痛,且不易緩解。
本研究進一步對比分析了LA與ERAT治療對急性闌尾炎患者機體炎性反應的影響,結果顯示,ERAT組患者術后7 d血清IL-1β、TNF-α水平均低于LA組,血清IL-4、IL-10水平均高于LA組。說明與LA比較,ERAT治療急性闌尾炎炎性反應更輕。IL-1β、TNF-α均具有促炎作用,TNF-α能不斷誘導中性粒細胞聚集于炎癥部位,而且可能與炎性細胞因子IL-1β等協同加劇炎性反應,共同參與組織破壞等病理損傷過程[15-16]。IL-4、IL-10均為抗炎因子,能較好地減輕炎癥細胞過度活化[17-18]。急性闌尾炎患者血清IL-1β、TNF-α水平較正常生理狀態升高,血清IL-4、IL-10水平較正常生理狀態降低,但本研究結果顯示,ERAT組患者炎性反應更輕,可能是由于ERAT較LA顯著減少了醫源性創傷,且能較完整保留闌尾的免疫功能。
本研究結果顯示,ERAT組患者術后并發癥發生率低于LA組。說明與LA比較,ERAT治療急性闌尾炎術后并發癥發生率更低。可能是由于ERAT不僅能減少生理創傷,且能更完整保留闌尾結構與功能完整,減少對機體內環境的不利影響,保護免疫功能,有利于患者術后康復,故切口感染等并發癥發生的可能性小。此外,LA常會在患者腹部位置留下條狀式瘢痕,但ERAT治療并不會遺留任何瘢痕,能滿足患者審美需求。因此,臨床醫師務必嚴格把握闌尾切除指征,謹慎選擇外科治療策略。
綜上所述,與LA比較,ERAT治療急性闌尾炎手術時間更短,術中出血量更少,縮短了住院時間,減輕了疼痛,且能更有效降低血清炎性細胞因子水平及術后并發癥發生率。國內外關于ERAT治療急性闌尾炎的文獻報道并不多見,本研究中并沒有對急性闌尾炎患者術后復發問題進行分析,且納入樣本有限,結果可能存在偏倚,是本研究存在的缺陷。因此,在今后的研究中還需開展大規模、多中心前瞻性隨機對照研究,進一步深入探索、驗證ERAT治療急性闌尾炎的有效性與安全性。

