吞咽治療儀聯合綜合康復訓練在促進腦梗死后遺癥患者吞咽功能恢復中的應用
胡娜
新余市人民醫院 (江西新余 338000)
吞咽功能障礙是腦梗死后遺癥常見的并發癥,可導致患者出現進食困難、咽下阻塞、嗆咳等癥狀,影響機體的營養攝入,增加感染等并發癥的發生風險,對預后尤為不利[1]。目前,臨床上主要采用咽部冷刺激、攝食訓練、發音練習等綜合康復訓練的方式恢復腦梗死后遺癥患者的吞咽功能,但效果不佳。吞咽治療儀是一種針對吞咽障礙患者設計的物理儀器,可通過輸出特定的低頻脈沖電流刺激患者的喉部神經,興奮吞咽肌群與神經,從而促進吞咽反射弧的重建[2]。基于此,本研究旨在探討吞咽治療儀聯合綜合康復訓練對腦梗死后遺癥患者吞咽功能恢復的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年1月至2020年12月我院收治的60例腦梗死后遺癥患者,按隨機數字表法將患者分為觀察組和對照組,每組30例。觀察組男17例,女13例;年齡57~78歲,平均(65.97±3.44)歲;病程3~21 d,平均(14.36±4.10)d;合并癥,糖尿病6例,血脂異常5例,高血壓9例,其他10例。對照組男18例,女12例;年齡56~77歲,平均(65.42±3.51)歲;病程4~23 d,平均(14.75±4.38)d;合并癥,糖尿病7例,血脂異常4例,高血壓8例,其他11例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。患者及其家屬均知情同意。本研究經醫院醫學倫理委員會審核批準。
納入標準:符合《中國腦梗死中西醫結合診治指南(2017)》[3]中腦梗死的診斷標準;伴有進食困難、嗆咳等吞咽障礙癥狀。排除標準:有喉部手術史;合并喉部腫瘤;伴有其他腦血管疾病;入組前合并肺部感染。
1.2 方法
對照組給予綜合康復訓練,具體方法如下。(1)認知護理:護理人員根據患者的心理特點實施心理疏導,講解吞咽障礙發病原因與康復手段,告知正確飲水方式與注意事項,幫助其樹立治療信心。(2)發音訓練:指導患者練習單音節發音、吹氣球、吹蠟燭;引導患者發f音,完成后吸氣、屏氣,然后發a音,每次練習3 min。(3)吞咽練習:指導患者將身體稍向前傾,并低頭,同時抬高舌背,頜下加壓時發音;伸舌抵住兩邊口角,然后舔上下唇,最后抵住軟腭,練習20次。(4)進食訓練:患者進食前,護理人員協助其取半臥位或坐位,將頭頸前傾45°,將食物從其健側送入;將頭部向一側偏90°,以擴大健側咽喉;從流質過渡至濃流質、糊狀、半固體、固體飲食,初期進食量控制在1~4 ml,逐漸增加進食量。(5)口腔護理:協助患者做好口腔護理,觀察患者口腔黏膜、牙齦、舌體等有無出血、紅腫、潰瘍等,用口腔擦拭法擦拭口腔1~2 min,3次/d,并協助患者三餐后漱口。
觀察組在對照組基礎上應用吞咽治療儀干預:使用美國Chattanooga生產的 Vitalstim吞咽治療儀,使用前,先清潔患者的頸部皮膚,然后將第一、第二電極片分別放置在其舌骨上下,等距離放置第三、第四電極片;順頸前正中線垂直排列第一至第四電極片;將電流設置為0~25 mA、電荷為1 000 Ω、波寬為700 ms;根據患者耐受程度調整各項參數,45 min/次,2次/d。
兩組均于干預30 d后評價療效。
1.3 觀察指標
比較兩組吞咽功能、進食能力、生命質量及并發癥發生情況(1)吞咽功能:干預前及干預30 d后,分別使用標準吞咽功能評定量表(standardized swallowing assessment,SSA)評估兩組吞咽功能,SSA分為3個部分,a.臨床檢查,包括呼吸、意識、軟腭運動、唇的閉合、頭與軀干控制、喉功能、自主咳嗽、咽反射,總分8~23分;b.囑咐患者吞咽5 ml水,觀察有無異常反應,喉運動、重復吞咽、吞咽后喉功能與吞咽時喘鳴,總分5~11分;c.若上述無異常,則吞咽60 ml水,觀察吞咽所需時間、有無咳嗽,總分5~12分,SSA量表總評分范圍為18~46分,分數越低,表示吞咽功能越好。(2)進食能力:干預前及干預30 d后,分別采用功能性經口攝食量表(functional oral intake scale,FOIS)評估兩組進食能力,1分,無法經口進食;2分,鼻飼依賴很少進食液體食物或普通食物;3分,鼻飼依賴,持續進食液體食物與普通食物;4分,可完全經口進食單一粘稠食物;5分,可完全進食多種粘稠食物;6分,完全進食多種粘稠,且未經特殊制備的食物;7分,完全經口進食,無任何食物限制。(3)生命質量:干預前及干預30 d后,分別使用吞咽障礙特異性生命質量量表(swallowing-related quality of life,SWAL-QOL)評估兩組生命質量,包括患者負擔、持續進食時間、進食欲望、食物的選擇、癥狀發生頻率、交流、恐懼、社交、心理健康、勞累、睡眠11個項目,44個相關小條目,每個小條目計1~5分,總分220分,評分越低表示生命質量越好。(4)并發癥:比較兩組吸入性肺炎、感染及營養不良等并發癥發生情況。
1.4 統計學處理
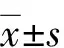
2 結果
2.1 吞咽功能、進食能力
干預前,兩組SSA、FOIS評分比較,差異無統計學意義(P>0.05);干預30 d后,兩組SSA評分均低于干預前,FOIS評分均高于干預前,且觀察組SSA評分低于對照組,FOIS評分高于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組干預前后SSA、FOIS評分比較(分,
2.2 生命質量
干預前,兩組SWAL-QOL評分比較,差異無統計學意義(P>0.05);干預30 d后,兩組SWAL-QOL評分均低于干預前,且觀察組SWAL-QOL評分低于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組干預前后SWAL-QOL評分比較(分,
2.3 并發癥
干預期間,觀察組發生吸入性肺炎1例,對照組發生吸入性肺炎4例,感染2例,營養不良2例;觀察組并發癥總發生率為3.33%(1/30),低于對照組26.67%(8/30),差異有統計學意義(χ2=4.706,P=0.011)。
3 討論
腦梗死后遺癥的發生與患者神經功能缺損有關。神經功能損傷可導致其支配的器官或肢體發生功能障礙,其中以吞咽障礙較為常見。患者可因吞咽困難、無法順利進食與飲水而出現機體抵抗力下降,繼而可誘發肺部感染,延緩神經功能恢復,對其生命質量也會造成嚴重的影響[4-5]。腦梗死后遺癥患者吞咽功能的最佳恢復時期為發病后三個月內,故需盡早進行康復訓練,以便及時預防咽下肌群發生失用性萎縮[6]。另外,受病情的影響,腦梗死后遺癥患者多伴有負面情緒,故在護理過程中需重視患者的情緒和認知干預,滿足其認知與心理需求,以使其明白各項診療操作的重要性,從而促使患者積極配合康復訓練,為吞咽功能恢復創造良好的條件。臨床實踐證明[7],對腦梗死后遺癥患者進行綜合康復訓練,可通過訓練科學吞咽、進食等,持續刺激腦細胞,有效改善病灶周圍神經元的修復水平,從而有利于重建腦細胞反饋通路,同時患者既往受損的反饋通路亦可獲得重新修復,從而有效提高腦細胞功能,充分發揮亞細胞的代償能力,促使組織重建;還可根據其心理特點實施心理疏導,幫助其樹立治療信心,促進恢復。
本研究結果顯示,干預前,兩組SSA、FOIS評分比較,差異無統計學意義(P>0.05);干預30 d后,兩組SSA評分均低于干預前,FOIS評分均高于干預前,且觀察組SSA評分低于對照組,FOIS評分高于對照組,差異有統計學意義(P<0.05);干預前,兩組SWAL-QOL評分比較,差異無統計學意義(P>0.05);干預30 d后,兩組SWAL-QOL評分均低于干預前,且觀察組SWAL-QOL評分低于對照組,差異有統計學意義(P<0.05);觀察組并發癥總發生率低于對照組,差異有統計學意義(P<0.05)。提示,吞咽治療儀聯合綜合康復訓練有利于促進腦梗死后遺癥患者吞咽功能恢復,提升進食能力,減少進食嗆咳、誤吸等情況發生,從而可降低感染等并發癥發生率,提高其生命質量。吞咽治療儀是一種用于治療吞咽障礙的理療儀器,可借助電流對患者的咽部肌肉進行刺激,誘發咽部肌肉主動收縮,以恢復其正常生理功能;持續的電流可在刺激患者咽部肌群的同時,增強受損區域神經的興奮性,有助于重塑中樞神經系統,加速吞咽反射能力恢復。另外,吞咽治療儀可通過改善患者的血液循環,提高咽部肌肉的靈活性與協調性,誘導吞咽發生,從而可促進患者吞咽功能恢復,促使其正常進食進飲,提高生命質量。
綜上所述,吞咽治療儀聯合綜合康復訓練可有效改善腦梗死后遺癥患者的吞咽功能與進食能力,預防出現并發癥,有效提高其生命質量。

